Con el inicio del embarazo, toda mujer descubre muchas cosas nuevas. Las mujeres embarazadas (especialmente las madres primerizas) están comenzando a interesarse activamente por las cuestiones relacionadas con la gestación y el nacimiento de un hijo. Hoy hablaremos sobre qué es un saco amniótico, por qué es necesario y también consideraremos algunos puntos interesantes este tema.
Si lo visualizas, parece una “bolsa” llena de liquido amniótico. El bebé en el saco amniótico (la foto se puede ver aquí) está protegido de manera confiable contra infecciones y gérmenes que pueden penetrar a través de la abertura vaginal.
Además, con el inicio actividad laboral esta membrana “ayuda” al cuello uterino a abrirse lo mejor posible. El hecho es que durante las contracciones uterinas aumenta la presión interna. Como resultado, el líquido amniótico, junto con abajo las membranas presionan el cuello uterino, acelerando así su apertura.
Prolapso de las membranas
¿Qué significa este término? Antes de que nos demos cuenta, descubramos qué papel juega el cuello uterino durante el embarazo. Esto es para brindar protección al feto en crecimiento y mantenerlo seguro en una "casa" temporal. Sin embargo, a veces, por diversas razones, este órgano no cumple con sus “responsabilidades” y en tales casos los médicos diagnostican “insuficiencia ístmico-cervical”.
Como resultado, el canal cervical se expande y se produce un prolapso. saco amniótico(la foto muestra esto en detalle). Este término significa el abultamiento de las membranas junto con su contenido hacia el cuello uterino, lo cual es extremadamente indeseable. De hecho, en este caso, el líquido amniótico y el peso del niño ejercen presión, por lo que el canal cervical se expande demasiado rápido.
¿Qué pasa si una mujer tiene una infección vaginal? Esto no es infrecuente durante el embarazo. En este caso, la membrana fetal puede inflamarse. Por lo tanto, el prolapso tiene consecuencias decepcionantes: las membranas se rompen y se interrumpe el embarazo.
Como regla general, es difícil prever tal fenómeno: la mujer comienza a sentir las consecuencias de tal flacidez. Sin embargo, la presencia de un signo como una fuga puede ser alarmante. liquido amniótico. En este caso, es mejor acudir al médico lo antes posible, ya que aumenta el riesgo de aborto espontáneo. Si el saco amniótico se prolapsa (se hunde), el médico generalmente coloca un anillo de plástico especial (pesario) en el cuello uterino.
saco amniótico plano
Ocurre debido a ciertas características del embarazo, así como a la presencia de complicaciones. En otras palabras, esto significa oligohidramnios causado por varias razones:
- Infección cuerpo materno o feto (por ejemplo, TORCH)
- Cantidad insuficiente nutrientes y fluidos recibidos por una mujer
- Deficiencia de vitaminas
 ¿Qué significa “saco amniótico plano”? Durante un embarazo normal, entre la cabeza del feto y la membrana del "saco de agua" hay líquido amniótico, en un volumen de aproximadamente 200 ml. Con el oligohidramnios, la membrana inferior se "estira" directamente sobre la cabeza del feto. Este fenómeno se llama plano. saco amniótico y requiere examen y tratamiento adecuado.
¿Qué significa “saco amniótico plano”? Durante un embarazo normal, entre la cabeza del feto y la membrana del "saco de agua" hay líquido amniótico, en un volumen de aproximadamente 200 ml. Con el oligohidramnios, la membrana inferior se "estira" directamente sobre la cabeza del feto. Este fenómeno se llama plano. saco amniótico y requiere examen y tratamiento adecuado.
Para ello, el médico le recetará análisis general sangre, ANTORCHA - infecciones, bioquímica, tanque - urocultivo. Además, la futura madre debe observar la correcta y alimentación saludable(carne, pescado, lácteos, verduras y frutas). Después del examen y las pruebas, el médico le recetará medicamentos.
Punción del saco amniótico - amniotomía
- La amniotomía se puede realizar:
- Prematuro: antes del inicio del parto.
- Temprano: se realiza en el intervalo de tiempo desde el inicio del parto hasta el momento en que el orificio uterino se abre 7 cm.
- Oportuno: el orificio uterino se encuentra en la etapa de “7 cm - dilatación total”.
- Tardío: el cuello uterino se ha dilatado por completo, pero las membranas no se han roto.
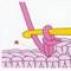
¿Por qué se perfora el saco amniótico? Esto se hace cuando, cuando el canal cervical está completamente dilatado, el saco amniótico no revienta “por sí solo”. La amniotomía tiene como objetivo iniciar el inicio del trabajo de parto normal. Por ejemplo, una mujer siente un dolor persistente periódico en la parte inferior del abdomen y la espalda (precursores), pero no se produce dilatación. Una punción de la membrana fetal dará una especie de "impulso" al parto retrasado.
Desprendimiento del saco amniótico.
El propósito de este procedimiento es estimular el parto durante el embarazo postérmino. El médico utiliza un dedo para penetrar la vagina y separar la capa externa de la membrana amniótica del cuello uterino, provocando así la producción de hormonas prostaglandinas. Eso sí, debes actuar con cuidado para evitar roturas y separación prematura agua
Otros métodos farmacológicos de maduración cervical incluyen el goteo intravenoso continuo de oxitocina, solución salina extraamnial, la administración vaginal de relaxina recombinante humana y la administración intracervical de relaxina porcina purificada. Sin embargo, la eficacia y seguridad de estos métodos aún no están claras.
Además de la oxitocina y el misoprostol, se pueden utilizar otros agentes para inducir el parto. Por tanto, el antagonista del receptor de progesterona mifepristona (RU-486) es uno de esos antagonistas adecuados y medios efectivos para la inducción del parto (V.V. Abramchenko, 1990, N.D. Gasparyan et al., 2001, Frydman et al., 1992).
De los métodos no farmacológicos de inducción del parto, los más utilizados son el desprendimiento del polo inferior de las membranas, la estimulación de los pezones de las glándulas mamarias y la amniotomía (B.B. A6ramchenko, 1990; AGOG, 1995, 1999).
Oxitocina.
La oxitocina (octapéptido) es uno de los agentes más comunes utilizados en obstetricia en los Estados Unidos. Además, en el 10% de todas las pacientes la oxitocina se utiliza para inducir el parto y en el 15% para estimular el parto (25% en total). En 1996, hubo más de 3,9 millones de nacimientos en los Estados Unidos (Ventura et al., 1997), de los cuales aproximadamente 390.000 fueron inducciones y 585.000 fueron asistidos con oxitocina. La fisiología del parto estimulado por oxitocina es similar al parto espontáneo, aunque existen diferencias individuales en la sensibilidad y respuesta a la oxitocina. Según estudios farmacocinéticos de oxitocina sintética, la respuesta uterina es contracciones uterinas se manifiesta entre 3 y 5 minutos desde el inicio de la infusión de oxitocina; se alcanza una concentración constante de oxitocina en el plasma sanguíneo después de 40 minutos (Seitchik et al., 1984). En este caso, la respuesta del útero a la administración de oxitocina depende de la duración del embarazo; hay un aumento gradual de la sensibilidad a la oxitocina desde las semanas 20 a 30 de embarazo, seguido de una meseta, desde las semanas 34 de embarazo hasta las semanas 30 de embarazo; el final del embarazo a término, cuando aumenta la sensibilidad a la oxitocina (Caldeyro-Barcia, Poseiro, 1960). En este caso, la dilatación cervical, el número de nacimientos y la edad gestacional son los puntos principales para precalcular la dosis de oxitocina para inducir el parto (Satin et al., 1992; Merill, Zlatnik, 1999).
^ Desprendimiento del polo inferior del saco amniótico.
El desprendimiento del polo inferior de las membranas suele practicarse para inducir el parto. Sin embargo, varios estudios han informado resultados contradictorios con respecto a la efectividad del peeling (Goldenberg et al., 1996; Wiriyasirivad et al., 1996; Crane et al., 1997).
Como se sabe, la separación de las membranas, la “captura de la membrana” (desprendimiento digital de las membranas del segmento inferior del útero) se utiliza desde hace muchos años para inducir el parto. Existen indudables justificaciones teóricas a favor de este método, ya que puede estimular la síntesis intrauterina de prostaglandinas. En particular, se observa un aumento significativo en el nivel de actividad de la fosfolipasa A 2 y la prostaglandina F 2α (PGF 2α) durante la separación de las membranas de la fruta (McColgin et al., 1993). Aunque ahora rara vez se considera un método de inducción formal, el procedimiento todavía se realiza a menudo con la esperanza de que su uso prevenga futuras amniotomías o estimulantes uterinos.
Se han realizado varios intentos formales para estudiar la influencia de la separación digital de las membranas en la fecha de nacimiento, que, lamentablemente, adolecen de importantes errores metodológicos. Según estos estudios, parece que las mujeres a las que se les separó la membrana digital tenían más probabilidades de ponerse de parto espontáneamente en los próximos días y tenían menos probabilidades de desarrollar un embarazo postérmino en comparación con las mujeres del grupo de control. Por lo tanto, el desprendimiento del polo inferior del saco amniótico se asocia con una mayor tasa de parto espontáneo y una menor tasa de inducción del parto durante el embarazo postérmino. Allot y Palmer (1993) realizaron un estudio aleatorizado en 195 pacientes con embarazo normal, superando las 40 semanas de gestación, mientras que 2/3 de las pacientes que se sometieron a este procedimiento dieron a luz espontáneamente dentro de las 72 horas en comparación con 1/3 de las pacientes que se sometieron únicamente a un examen interno. Sin embargo, no hay pruebas suficientes para juzgar la eficacia del método ni la posible mortalidad materna y perinatal que puede acompañarlo.
Es en sí mismo sorprendente que el desprendimiento de membrana digital haya recibido tan poca investigación en ensayos controlados. Ensayos aleatorios con tamaños de muestra suficientes para detectar verdadero significado este método ampliamente utilizado y potencialmente doloroso. Dichos estudios también deberían incluir la opinión de la mujer (M. Enkin et al., 2003).
Amniotomía.
La rotura artificial de membranas se puede utilizar como método de inducción del parto, especialmente si el estado del cuello uterino es favorable. Sin embargo, el uso de la amniotomía sola (apertura de las membranas) para inducir el parto se asocia con la imprevisibilidad del efecto y, a veces, con un largo intervalo de tiempo antes del inicio de las contracciones uterinas. Sin embargo, la experiencia con el uso de la amniotomía en combinación con una infusión temprana de oxitocina, en comparación con la amniotomía sola, permite acortar el intervalo de tiempo entre la inducción y el parto (Moldin, Sundell, 1996).
La amniotomía puede inducir el parto, pero su uso implica el inicio inmediato del parto; Una vez que se abren los caparazones, no hay vuelta atrás. La principal desventaja de la amniotomía cuando se utiliza de forma aislada para la inducción del parto es el intervalo impredecible y a veces largo antes del inicio de las contracciones uterinas y, por tanto, del parto.
^ Amniotomía utilizando medicamentos que aumentan el tono uterino en comparación con la amniotomía sola.
Para acortar el intervalo entre la amniotomía y el parto se suelen recetar fármacos que aumentan el tono del útero ya sea en el momento de la apertura de las membranas o al cabo de unas horas si el parto no comienza. Los resultados de ensayos controlados indican que, en comparación con la amniotomía sola, cuando se administra oxitocina durante la amniotomía, es más probable que el parto ocurra dentro de las 12 a 24 horas y es menos probable que ocurra. cesárea o aplicación de fórceps.
Las mujeres que reciben oxitocina desde el inicio del trabajo de parto necesitan menos analgésicos en comparación con aquellas que reciben oxitocina más tarde.
Esto no quiere decir que las mujeres en trabajo de parto experimenten menos dolor, pero en estos casos el periodo entre la amniotomía y el inicio del parto es más corto. Los datos de los ensayos clínicos disponibles también sugieren que cuando la amniotomía se combina con oxitocina administrada al inicio del trabajo de parto, es menos probable que se observe hemorragia posparto.
Una puntuación de Apgar baja también es menos común en los casos aplicación rápida Oxitocina después de la amniotomía. No se encontraron otras diferencias en los efectos sobre el feto en ensayos clínicos controlados.
^ Amniotomía en combinación con el uso de medicamentos que aumentan el tono uterino, en comparación con los medicamentos con oxitocina sola.
Es más probable que la amniotomía de rutina con la administración simultánea de medicamentos que aumentan el tono uterino para la inducción del parto conduzca al inicio del parto unas pocas horas después de la apertura de las membranas en comparación con la inducción con medicamentos solos sin amniotomía (V.V. Abramchenko, A.B. Krechetov, 1963). El número limitado de ensayos controlados impide la capacidad de proporcionar conclusiones definitivas sobre otros indicadores, como la probabilidad de parto dentro de las 24 horas, las tasas de cesárea y la morbilidad y mortalidad perinatales.
Basándose en observaciones realizadas en los años 1960, se puede suponer que aproximadamente un tercio de las mujeres, después de un intento de inducción con oxitocina, pero sin amniotomía concomitante, el parto comienza después de sólo dos o tres días. A la luz de estos datos, no sorprende que la amniotomía se haya utilizado en todos los casos de inducción del parto con oxitocina. Sólo después del desarrollo de métodos para la maduración cervical con la ayuda de prostaglandinas, volvió a ser relevante la elección del método de inducción entre fármacos solos y su combinación con amniotomía.
^ Peligros de la amniotomía.
Muchos consecuencias indeseables puede acompañar a la apertura artificial del saco amniótico. Estos incluyen dolor y malestar, infección intrauterina (que a veces conduce a septicemia), disminución de la frecuencia cardíaca fetal, prolapso del cordón umbilical y sangrado de los vasos fetales en las membranas del cuello uterino o la placenta ( desprendimiento parcial). Afortunadamente, las complicaciones graves son raras.
Cualquier acceso instrumental (o digital) a través de la vagina con el fin de abrir las membranas irá acompañado de la transferencia de la flora vaginal bacteriana a la cavidad uterina. Riesgo de enfermedad clínicamente significativa. infección intrauterina resultante de estas manipulaciones depende principalmente del intervalo entre la amniotomía y el parto.
La creencia de que la amniotomía predispone a una frecuencia cardíaca fetal deficiente se basa principalmente en la posibilidad de compresión del cordón debido a la disminución del volumen de líquido amniótico, pero no hay evidencia de que este riesgo sea lo suficientemente significativo como para guiar la elección del método de inducción del parto (M. Enkin et al. otros, 2003).
La fecha estimada de parto ha llegado, pero tu bebé no tiene prisa por nacer. ¿Las desviaciones son siempre período obstétrico¿Debería considerarse el aumento posmadurez? En este caso, la estimulación del parto y el desprendimiento manual de placenta pueden ayudar.
1 319829
Galería de fotos: Inducción del parto, desprendimiento manual de placenta.
A menudo, una futura madre que ha pasado el llamado período obstétrico, es decir, la fecha de nacimiento calculada por el médico, es recibida en el hospital con las siguientes palabras: “Si no das a luz en la semana 41, ¡Te estimularemos! estimulación artificial El parto ocurre todo el tiempo en nuestra medicina. Parece que el diagnóstico de embarazo postérmino amenaza a la mitad de los bebés. Pero averigüémoslo, ¿da realmente miedo si después de la semana 41 el parto no comienza por sí solo? ¿Cuál es el peligro de un verdadero embarazo postérmino? El hecho es que cuando un bebé se sienta boca abajo más tiempo del que le corresponde por naturaleza, poco a poco comienza a experimentar una especie de inanición. La placenta, que aporta nutrición al bebé, envejece, es decir, con el tiempo comienza a funcionar peor, ya que su sistema circulatorio no está diseñado para largo plazo servicios. Como resultado, el bebé puede sufrir en su desarrollo: por ejemplo, tener problemas con el sistema nervioso y visualmente se verá como un viejecito: piel sin lubricación, seca, "palmas de baño", como si hubiera tomado un baño prolongado. Por eso es bastante razonable vigilar para que el bebé no llegue a término.
Las estadísticas muestran que que entre los bebés nacidos después de la semana 41 de embarazo, hay más bebés que sufrieron en el útero que entre los nacidos entre las semanas 38 y 41. Sin embargo, las estadísticas son, como suele decirse, “ temperatura promedio en el hospital". Muy a menudo, en la semana 42 e incluso en la 43, encantador bebes sanos sin el más mínimo signo de post-madurez. Sin embargo, la mayoría de los hospitales todavía tienen la política de inducir el parto después de las 41 semanas. Supuestamente, un niño “técnicamente maduro” no sufrirá un parto inducido, y se debe tratar de evitar el riesgo de posmadurez, para estar seguros.
¿Por qué no sale?
Todo esto parece bastante razonable, siempre y cuando percibamos el embarazo y el parto como una producción en cadena del mismo tipo de piezas. En realidad, todo es mucho más complicado a la hora de inducir el parto y el desprendimiento manual de placenta. La madurez del feto no es sólo su capacidad para respirar, succionar y regular por sí solo su temperatura corporal (como suelen creer los expertos). Es también una disposición individual a nacer, que incluye la madurez. sistema nervioso y otros indicadores que ayudarán al bebé a adaptarse a la vida fuera del vientre de la madre. ¿Por qué un bebé nace antes y el otro más tarde? Desafortunadamente, la ciencia no puede responder completamente a esta pregunta. Definitivamente hay un factor hereditario en este asunto: el bebé repite la historia del nacimiento de uno de sus antepasados.
Por ejemplo, algunas madres de muchos niños notan que, por ejemplo, el niño "se sienta" más tiempo y resulta ser una copia de su padre, que también nació a las 42 semanas. El cuerpo del niño requiere una estancia más larga en el útero. para fortalecer y completar algo El segundo factor es el estado de salud de la madre, su estado psicológico; este factor puede cambiar la predisposición hereditaria en una dirección u otra. El tercer factor es la peculiaridad del curso del embarazo. Por ejemplo, algunas madres notan que dieron a luz más rápido si imagen activa vida y comer bien. Quizás el pequeño que dirigió imagen saludable En su vida con su madre, se preparó para venir a este mundo más rápido que su hermano, que era "vago" del estómago. Por lo tanto, no todos los embarazos que duran más de 41 semanas ponen en riesgo especial al bebé y a la madre. parto tardío en 2 categorías: embarazo prolongado (opción norma fisiológica, por ejemplo, en mujeres con largo ciclo menstrual 30-35 días) y embarazo verdaderamente postérmino (cuando hay una falla en la formación dominante genérico). Necesitamos descubrir qué está pasando realmente con la madre y el bebé.
Por desgracia, esto es práctica.
Sin embargo, en la moderna practica medica en este caso, la inducción del parto se prescribe con demasiada frecuencia de forma indiscriminada. ¿Qué quiere decir esto?
La inminente “amenaza de estimulación” traumatiza a la madre y no le permite vivir vida plena. Constantemente apura mentalmente al bebé, piensa en intervenciones médicas, es decir, está en un estado de estrés.
La estimulación del parto a menudo conduce a un mayor uso de ayudas médicas, es decir, el parto deja de ser natural, lo que afecta la condición de la madre y del bebé. Muy a menudo, los beneficios aún no conducen a la dilatación oportuna del cuello uterino, y luego es necesario recurrir a una cesárea de emergencia.
La estimulación del parto y el desprendimiento manual de placenta generalmente comienzan con la amniotomía (apertura de la vejiga fetal), citando el hecho de que de esta manera existe la posibilidad de causar proceso de nacimiento sin recurrir a vías intravenosas. Desgraciadamente, si el bebé no iba a nacer, el cuerpo de la madre no estaba preparado para el parto. Por tanto, la amniotomía no estimula el inicio del proceso de parto, pero en la mayoría de los casos garantiza estrés severo en la madre (psicológicamente, este es un procedimiento muy desagradable, cuando se hace un agujero en el saco amniótico con un gancho), provoca lesiones en la cabeza del bebé (ya que le quitaron el "colchón de agua").
El parto inducido es mucho más estresante para la madre y el bebé y conlleva más riesgos para la salud de ambos. La estimulación debe realizarse exclusivamente en los casos en que todos sus consecuencias negativas justificado. No el resumen "después de la semana 41 es necesario estimular", sino el estado de una madre específica y de un bebé específico.
Obstetricia tradicional
Famoso obstetra, científico, explorador, pionero. parto natural A Michel Auden le gusta mucho citar la parábola oriental de que, incluso en el mismo árbol, cada manzana madura a su debido tiempo. Asimismo, cada niño tiene su propia fecha límite en la que estará listo para nacer. No debes apresurar las cosas, es mejor simplemente mirar embarazo específico usando disponible suministros medicos y técnicas de la obstetricia tradicional.
En primer lugar, conviene estudiar en detalle la historia familiar, en la medida de lo posible. Se debe tener en cuenta la información de que el padre o la madre del bebé nació después del período obstétrico.
Debe controlar cuidadosamente los movimientos del bebé. Si se mantienen iguales en frecuencia e intensidad, es señal de que todo va bien.
Exploración por ultrasonido. Cantidad liquido amniótico¿Es normal? Esta es una garantía del 100% de que no habrá una verdadera post-madurez.
Un estudio cardiotocográfico evalúa el bienestar del bebé que "se queda más tiempo" y monitorea la contractilidad del útero.
La prueba Doppler nos permite juzgar la función de la placenta, el estado del flujo sanguíneo en el cordón umbilical y evaluar el estado del niño.
Estudio hormonal. Para el diagnóstico se determinan los niveles sanguíneos de estriol, lactógeno placentario y progesterona. En la verdadera posmadurez, el contenido de estas hormonas está por debajo de lo normal. También son informativos los indicadores de cortisol, hCG y alfafetoproteína. También podemos mencionar la amnioscopia ( método seguro control sobre el estado del líquido amniótico: su color, cantidad, presencia de lubricación vérnix en el agua).
Deja que el bebe madure
¿Cómo debe responder el médico a la información recibida? Si no hay signos de posmadurez, no debes apresurar las cosas. Si existe la preocupación de que el niño esté sufriendo, se debe realizar una cesárea en lugar de exponer al bebé al estrés, que es bastante alto cuando se induce el parto.
Debido a la inducción de una parte importante del parto después de la semana 41, es sumamente difícil hablar de cuál podría haber sido el porcentaje de verdaderos embarazos postérmino si no se hubiera producido la intervención médica. Los médicos, después de estimular el parto, descubren que el bebé está bien y lo atribuyen como prevención del embarazo postérmino. En realidad, es difícil evaluar las consecuencias de tal intervención. Sólo podemos decir que intervenir innecesariamente en el proceso del parto no puede considerarse algo bueno. Por tanto, si tienes amenaza de “dar a luz”, intenta hablar tranquilamente con el médico sobre por qué considera necesario inducir el parto, si no es porque “así es”, y el médico tiene razones objetivas para creer. que el bebé está sufriendo, tiene sentido estar de acuerdo. Sin embargo, sin ningún motivo, es mejor esperar y darle al bebé la oportunidad de prepararse para el parto como mejor le parezca.
En este artículo:
Cuando un ginecólogo le dice a una mujer embarazada que tiene un prolapso de membranas, esto indica una amenaza directa de aborto espontáneo, especialmente en ausencia de un tratamiento adecuado.
El período de espera de un bebé no es fácil para cuerpo femenino, porque todas sus fuerzas están concentradas en preservar y perdurar en toda regla. niño sano. carga pesada Cae sobre el cuello uterino: la retención del feto dentro del cuerpo de la madre depende de la densidad de su compresión.
¿Qué es el prolapso de membranas?
Con este término, los médicos se refieren a insuficiencia ístmico-cervical (ICI). En esta condición, se observa debilidad del cuello uterino y del istmo del útero, como resultado de lo cual puede ocurrir un embarazo espontáneo, a partir del segundo trimestre del embarazo.
El canal cervical no puede estar en buena forma y estar bien comprimido, por lo que sus paredes se relajan y el saco amniótico, bajo el peso del niño, se hunde en el cuello uterino, lo que provoca su infección y apertura. Tales acciones provocan la rotura de las membranas y la interrupción del embarazo.
Razones
Cuando el saco amniótico se prolapsa, el istmo y el cuello uterino no logran hacer frente a su tarea principal: cerrar herméticamente el camino hacia la cavidad uterina y sujetar firmemente al bebé en crecimiento en el útero de la madre.
Existen ciertas razones para el descenso de las membranas que se observa en la insuficiencia ístmico-cervical:
- anomalías congénitas del sistema reproductor femenino;
- desequilibrio hormonal en el cuerpo de una mujer embarazada (producción insuficiente de progesterona y producción excesiva de hormonas sexuales masculinas);
- embarazo múltiple;
- cambios cicatriciales en el útero resultantes de lesiones previas y traumáticas.
La patología solo se puede identificar en el segundo trimestre del embarazo, cuando el niño comienza a crecer rápidamente, lo que conduce a una mayor presión sobre el cuello uterino, que no puede mantener de manera confiable al feto en el cuerpo de la mujer.
Síntomas
El peligro de la insuficiencia ístmico-cervical radica en el hecho de que no tiene precursores que indiquen la probabilidad de desarrollar patología. Por tanto, el prolapso de las membranas siempre se produce de forma inesperada. Si prestas mucha atención a tu salud, podrás notar síntomas iniciales tal condición y tomar medidas para mantener el embarazo.
La futura madre debe solicitar urgentemente atención médica si nota los siguientes síntomas:
- fuga de líquido amniótico;
- micción atípica;
- sensación de malestar en la vagina.
Es imposible predecir de antemano que una mujer experimentará prolapso de vejiga, ya que sentimientos subjetivos antes de la concepción y en los primeros tres meses de embarazo están ausentes.
El diagnóstico de insuficiencia ístmico-cervical se realiza con instrumentos. examen ginecológico usando espejos, así como durante el examen de palpación de la vagina. En etapas iniciales Se produce reblandecimiento y acortamiento del cuello uterino, posteriormente se detecta una ligera dilatación del cuello uterino, de unos 2 cm, y prolapso del saco amniótico.

Tratamiento
La elección del método de tratamiento para la ICI depende de varios factores:
- período de detección de insuficiencia del cuello uterino y del istmo del útero;
- si hay antecedentes de autoaborto por acortamiento y expansión del canal cervical;
- razones que llevaron a la CIE.
Cuando una mujer ya ha sufrido un aborto espontáneo por este motivo, es posible someterse a una cirugía plástica cervical en la etapa de planificación del embarazo. La efectividad de los procedimientos médicos realizados se puede evaluar no antes de seis meses; es durante este período cuando los médicos recomiendan abstenerse de una concepción posterior.
Se prescribe un tratamiento conservador al paciente si se detecta temprano el prolapso del saco amniótico, causado por un desequilibrio hormonal, especialmente el exceso. hormonas masculinas. Medicamentos permitir hacer correcciones trastornos endocrinos. Si después de 10 a 14 días el cuello uterino se ha estabilizado y no existen requisitos previos para su mayor expansión, la terapia se limita únicamente a medicamentos.
Con ICN recurren a una instalación que cierra herméticamente el cuello uterino y evita que se abra. El producto es un anillo ancho y resistente que se fija en la entrada del útero. El pesario ayuda a redistribuir la carga ejercida sobre el canal cervical por el feto en crecimiento, sostiene los músculos del perineo y previene el prolapso del saco amniótico. Si ya se ha producido un prolapso, entonces no se puede colocar el anillo.
Comparada con el tratamiento quirúrgico, esta técnica tiene varias ventajas:
- facilidad de inserción y extracción;
- la instalación se puede realizar tanto en el ámbito hospitalario como de forma ambulatoria;
- no hay necesidad de anestesia;
- Se permite la fijación del pesario después de la semana 25 de embarazo.

Cuando la medicación no ayuda a detener la dilatación del cuello uterino, o se observa ICI debido a un factor traumático previo, se requiere una intervención quirúrgica para mantener el embarazo.
Las suturas se colocan en el cuello uterino entre las semanas 13 y 26 de embarazo y no se retiran antes de las 38 semanas. Después de esto, el útero se abre y acorta de forma independiente, abriendo el canal del parto.
Suturar el cuello uterino es la mejor opción para prevenir la amenaza de aborto espontáneo cuando las membranas se prolapsan. Este método es poco traumático, fácil de realizar y tampoco daña la salud de la madre y el niño.
La operación se realiza únicamente en un hospital. Antes de realizar el procedimiento examen completo En una mujer embarazada, los genitales externos y la vagina se desinfectan con soluciones antisépticas. Después del procedimiento a la futura madre Tendrá que visitar al médico semanalmente para exámenes de seguimiento.
Si el saco amniótico desciende al canal cervical, se requiere corrección adicional costuras. Después de la reconstrucción, la mujer debe seguir las instrucciones del médico y seguir reposo en cama y tomar los medicamentos recetados.
saco amniótico plano
Esta patología también se llama oligohidramnios.
Se observa un saco amniótico plano debido a algunas complicaciones del embarazo, que son causadas por varias razones:
- infección de la madre o del niño;
- deficiencia de nutrientes y agua;
- deficiencia de vitaminas.
Durante el curso natural del embarazo, entre la cabeza del bebé y las membranas queda un espacio libre lleno de líquido amniótico. Si hay una tensión apretada en la parte superior del cuerpo del bebé, los médicos diagnostican "saco amniótico plano".
Punción
La amniotomía se realiza en situaciones en las que hay dilatación del cuello uterino, pero no se ha producido una descarga espontánea de líquido amniótico. El objetivo del procedimiento es estimular el inicio del parto natural si la mujer siente el inicio, pero no provocan un acortamiento ni expansión del canal cervical.
Hay cuatro tipos de amniotomía:
- prematuro – antes del inicio del parto;
- temprano: desde el momento en que comienzan las contracciones hasta que el cuello uterino se dilata con 3 dedos;
- oportuno: realizado entre 7 y 10 cm de dilatación;
- tardío: realizado después de la expansión completa, cuando la burbuja no ha estallado por sí sola.

Peladura
Este procedimiento se realiza cuando la mujer lleva a término su embarazo. El desapego le permite estimular el inicio del parto. El ginecólogo separa manualmente la vejiga del cuello uterino, lo que favorece la síntesis de prostaglandinas, que tienen un efecto relajante sobre el canal cervical.
Al realizar el procedimiento, el médico debe realizar sus acciones con el mayor cuidado posible para no dañar membranas.
Prevención de patologías de la vejiga fetal.
Es imposible prevenir por completo el prolapso del saco amniótico, pero puede reducir el riesgo de desarrollar insuficiencia ístmico-cervical siguiendo recomendaciones simples:
- realizar un tratamiento oportuno de las disfunciones hormonales;
- Durante el embarazo, evite levantar objetos pesados y realizar trabajos físicos pesados.
Si se diagnostica ICI, la detección oportuna del problema evitará el prolapso y la rotura del saco amniótico, y el uso de técnicas modernas El tratamiento aumenta las posibilidades de resultado exitoso embarazo 2-3 veces.
Vídeo útil sobre la insuficiencia ístmico-cervical
Mumlife: una aplicación para madres modernas
Descargar para iPhone, Android¿Quién ha tenido “desprendimiento del saco amniótico”? Las contracciones comenzaron con un intervalo de 7 a 10 minutos y una duración de 20 a 30 segundos. Todo el día así. Después del “desprendimiento del saco amniótico”, ¿en quién y cómo se desarrolló el parto?
Abrir en la aplicación
En la aplicación podrás visualizar todas las fotos de este post, así como comentar y leer otras publicaciones del autor.
En la aplicación Mamlife -
más rápido y más conveniente
Comentarios
Lo hicieron por mí) Se suponía que daría a luz en dos horas) buena suerte🙏🏻
- @dem4enko-91 @lilymax2011 gracias
Las contracciones no disminuyen en intervalos ((
No te preocupes, empezarán a encogerse; no tendrás que esperar nada. Mi consejo para ti ahora es que descanses y trates de dormir, tuve la misma historia: el intervalo entre las contracciones era diferente en tiempo y duración, y también pensé, bueno, cuando ya))) ¿Estás en el hospital ahora?
Yo también tuve estas contracciones todo el día, pero cuando el intervalo se redujo a 5 minutos y la enfermera se sentó y midió mis contracciones, luego me trasladaron a la sala de parto, solo que en esta etapa mi cuello uterino no estaba listo y mis dedos estaban 1,5 dilatados.
- @duniasha sí, intervalo de 7 a 9 minutos.
Definitivamente necesitas dormir, ¡estoy seguro de que necesitarás fuerzas esta noche!
- @duniasha, ¿qué hiciste con el cuello sin terminar? Yo tampoco estoy listo
- @julija1983 Todo fue difícil para mí. El caso es que rompí fuente y el parto aún no comenzaba, la dilatación de 1,5 dedos y el cuello uterino no estaba listo, pero las contracciones se intensificaron y el intervalo ya era de tres minutos. Por eso me pusieron una pidural, me pusieron otras vías intravenosas para ayudar al niño a sobrellevar eso y me provocaron contracciones, en general estaba toda en vías intravenosas. Pero es posible que no te llamen porque no hay ningún peligro para el niño, claro está, si no tienes contracciones. Bueno, en general, la verdad, cuando sufres tanto con las contracciones y no hay parto y tu cuerpo no quiere parir, no te importa lo que te pongan, lo que te hagan, la Lo principal es que todo está bien con el niño y piensas, por supuesto, que todo terminará antes.
- @duniasha, ¡hoy simplemente me miraron en una silla y luego me metieron en un departamento postal! ¡Prepara tu cuello uterino para el parto! ¡La PDR pasó hace 2 días! Entonces, aparte de la ecografía y la CTG, ¡no hacen absolutamente nada por mí! Extraña preparación del cuello uterino para el parto🤔🤔🤔
También me ingresaron cuando rompí fuente y durante el día solo me hicieron un CTG y me midieron la temperatura y la presión arterial. Pero cuando me trasladaron a la sala de partos, lo primero que hicieron fue ponerme un gotero con medicamento y dijeron que ahora te hemos dado un medicamento para ayudar a que tu cuello uterino se prepare, pero dos horas después el médico me miró, pero mi cuello uterino no había cambiado, sino que las contracciones se intensificaron, entonces me estimularon.