Puede ser una enfermedad independiente. Muy a menudo, este fenómeno indica una infección activa. ¿Por qué ocurre la linfadenopatía? ¿Lo que es? ¿A qué síntomas debes prestar atención?
Linfadenopatía: ¿qué es?
La linfadenopatía es una afección acompañada de un agrandamiento severo de los vasos linfáticos. Los médicos suelen utilizar un término similar en el proceso de diagnóstico para designar el síntoma principal de la enfermedad.
Dependiendo de la ubicación y la cantidad de ganglios afectados, se acostumbra distinguir tres formas principales de dicha patología:
- La linfadenopatía local es la más común. Un fenómeno similar va acompañado de un aumento en un solo nodo en un área determinada.
- La linfadenopatía regional se diagnostica con mucha menos frecuencia. ¿Lo que es? En esta condición, hay un aumento de varios nodos a la vez en una o dos áreas vecinas.
- En algunas infecciones, particularmente VIH y toxoplasmosis, se observa linfadenopatía generalizada. ¿Lo que es? Esta forma se caracteriza por un aumento de muchos nodos localizados en más de tres zonas.
Principales causas de linfadenopatía.
Como sabes, en el cuerpo humano hay alrededor de 600 ganglios linfáticos. La función principal del sistema linfático es proteger al cuerpo de infecciones; es el primero en responder a la penetración de organismos patógenos o cuerpos extraños en el cuerpo.
Por otro lado, el daño a los ganglios linfáticos puede ser causado por tomar ciertos medicamentos. En particular, la linfadenopatía a menudo ocurre debido al uso de penicilina, quinidina, captopril, atenolol y cefalosporina.
Además, sus síntomas pueden indicar la presencia de cáncer. Por ejemplo, la linfadenopatía abdominal suele ser el resultado de metástasis de un tumor maligno.
Linfadenopatía: síntomas y métodos de diagnóstico.
La linfadenopatía puede ser aguda. En tales casos hay incremento rapido ganglio linfático, que se acompaña de hinchazón y enrojecimiento de la piel, así como de dolor, que aumenta con la palpación. forma crónica La linfadenopatía se caracteriza por un cuadro clínico borroso y la ausencia de sensaciones desagradables en el área del ganglio afectado.
A menudo, esta condición va acompañada de un aumento de temperatura, sudoración excesiva, que empeora por la noche, además de fiebre prolongada, agrandamiento del bazo y del hígado.
Un diagnóstico completo permite no solo evaluar el alcance del daño al sistema linfático, sino también determinar la causa del agrandamiento de los ganglios linfáticos. En primer lugar, el paciente debe donar sangre para su análisis. Además, si está indicado, se realiza una radiografía. pecho o ultrasonografía y órganos pélvicos. Y la linfadenopatía retroperitoneal es bastante visible en la TC.
¿Se debe tratar la linfadenopatía?
Una creencia común es que es necesario calentarlo con compresas tibias o frotarlo con alcohol. De hecho, todos estos procedimientos están contraindicados hasta que el médico haga un diagnóstico final; de lo contrario, los intentos de automedicación solo pueden empeorar la situación. En cuanto al tratamiento, la terapia está dirigida principalmente a tratar la enfermedad que provocó el agrandamiento de los ganglios linfáticos. En la mayoría de los casos, la linfadenopatía desaparece por sí sola una vez que se elimina la enfermedad primaria.
Los ganglios linfáticos están presentes en todas las áreas del cuerpo, pero grupos separados ubicado en el cuello, áreas axilares, áreas de la ingle; varios pequeños (<1 см) лимфатических узлов обычно пальпируются в этих областях у здоровых людей. Лимфаденопатия - это пальпируемое увеличение (>1 cm) uno o más ganglios linfáticos; Se divide en localizada, cuando se presenta en una sola zona del cuerpo, y generalizada, cuando se observa en 2 o más zonas del cuerpo. La combinación de linfadenopatía con dolor en la zona de un ganglio linfático agrandado y/o signos de inflamación (hiperemia cutánea, dolor) se interpreta como linfadenitis. Dependiendo de la enfermedad subyacente, pueden presentarse otros síntomas.
Fisiopatología de la linfadenopatía del ganglio linfático.
Parte del plasma y las células (p. ej., células cancerosas, microorganismos infecciosos) del espacio intersticial, junto con el material celular, los antígenos y las partículas extrañas, ingresan a los vasos linfáticos y se convierten en líquido linfático. Los ganglios linfáticos filtran la linfa y eliminan células y otras partículas en su camino hacia el lecho venoso central. El proceso de filtración también asegura que los antígenos se presenten a los linfocitos contenidos en el ganglio linfático. Estos linfocitos desencadenan una respuesta inmune que incluye proliferación celular, lo que puede provocar un agrandamiento de los ganglios linfáticos (linfadenopatía reactiva). Los patógenos liberados en el líquido linfático pueden infectar directamente los ganglios linfáticos y provocar linfadenitis, y las células tumorales pueden alojarse y proliferar en los ganglios linfáticos.
Causas de linfadenopatía del ganglio linfático.
Infecciones:
| Estado | Datos de inspección | Pruebas de diagnóstico |
|---|---|---|
| Infecciones del tracto respiratorio superior | Linfadenopatía cervical con poca o ninguna sensibilidad. Hiperemia de la faringe, rinitis, tos. | Inspección |
| Infecciones orofaríngeas (faringitis, estomatitis, absceso dental) | Linfadenopatía cervical únicamente (a menudo dolorosa). Infección orofaríngea clínicamente diagnosticada | Inspección |
| Mononucleosis infecciosa | Linfadenopatía simétrica, más típicamente en el cuello, con menos frecuencia en las áreas axilar e inguinal. Fiebre, hiperemia de la faringe, severa debilidad. A menudo - esplenomegalia. Común en adolescentes y adultos jóvenes. | Prueba de anticuerpos heterófilos. A veces: prueba serológica para el virus de Epstein-Barr. |
| Tuberculosis (extrapulmonar - linfadenitis tuberculosa) | Por lo general, linfadenopatía cervical o supraclavicular, a veces con signos de inflamación o presencia de secreción. Común en pacientes con infección por VIH. | Prueba de tuberculina o IGRA (prueba de liberación de interferón gamma). Generalmente se requiere aspiración o biopsia de ganglios linfáticos. |
| Infección por VIH (primaria) | Linfadenopatía generalizada. Generalmente fiebre malestar general, erupción cutánea, artralgia. A menudo: estado VIH positivo según el historial médico o el estilo de vida asociado con alto riesgo infección por VIH | Prueba de anticuerpos contra el VIH. A veces: prueba de ARN del VIH (si se sospecha Etapa temprana infecciones) |
| Enfermedades de transmisión sexual | Con la excepción de la sífilis secundaria, solo la linfadenopatía inguinal (un ganglio linfático ablandado o la presencia de secreción permiten sospechar un linfogranuloma sifilítico). A menudo, síntomas disúricos, secreción de la uretra. A veces, cambios en el área genital. Con sífilis secundaria: cambios a menudo generalizados en la piel y las membranas mucosas, linfadenopatía generalizada. | Herpes simple: estudios culturales. Infecciones por clamidia: pruebas basadas en la detección de ácidos nucleicos Sífilis: estudios serológicos |
| Infecciones de la piel y los tejidos blandos, incluida la infección primaria de los ganglios linfáticos. | Por lo general, daño local visible (o un hecho históricamente establecido de trauma reciente) distal al sitio de la linfadenopatía. A veces, sólo eritema, dolor a la palpación de un ganglio linfático aislado (generalmente el cervical) sin signos obvios daño a los ganglios linfáticos | Generalmente - inspección. Enfermedad por arañazo de gato: prueba de título de anticuerpos séricos |
| toxoplasmosis | Linfadenopatía cervical o axilar bilateral, indolora. A veces, síndrome similar a la gripe, hepatoesplenomegalia. Contacto frecuente con heces de gato. | Pruebas serológicas |
| Otras infecciones (brucelosis, infección por citomegalovirus, histoplasmosis, paracoccidioidomicosis, peste, fiebre por mordedura de rata, tularemia) | Varios. Factores de riesgo (región geográfica, exposición) | Varios |
Neoplasias:
| Estado | Datos de inspección | Pruebas de diagnóstico |
|---|---|---|
| Leucemia (generalmente leucemia linfoblástica crónica y a veces aguda) | Debilidad, fiebre, pérdida de peso, esplenomegalia. En la leucemia aguda, a menudo hematomas espontáneos, sangrado. | Análisis de sangre clínico, microscopía de frotis de sangre periférica. Examen de médula ósea |
| Linfomas | Adenopatía indolora (local o generalizada), ganglios linfáticos de consistencia elástica densa, a veces grumosos. Frecuentes: fiebre, sudores nocturnos, pérdida de peso, esplenomegalia | Biopsia de ganglios linfáticos |
| Metástasis tumorales (a menudo en cabeza y cuello, glándula tiroides, mama, pulmones) | Uno o más ganglios linfáticos localizados localmente e indoloros. Los ganglios suelen ser densos y a veces están fijados a tejidos cercanos. | Investigaciones para encontrar el tumor primario. |
Enfermedades sistémicas del tejido conectivo:
| Estado | Datos de inspección | Pruebas de diagnóstico |
|---|---|---|
| Lupus eritematoso sistémico (LES) | Linfadenopatía generalizada. Son típicas la artritis y la artralgia. A veces: erupción en los pómulos, otros cambios en la piel. | Criterios clínicos, pruebas de anticuerpos. |
| sarcoidosis | Adenopatía indolora (local o generalizada). Frecuentes: tos y/o dificultad para respirar, fiebre, malestar general, debilidad muscular, pérdida de peso, artralgia. |
Radiografía o tomografía computarizada de la cavidad torácica. Si se detectan cambios en los pulmones, se realiza una biopsia de ganglios linfáticos. |
| La enfermedad de Kawasaki | Linfadenopatía cervical dolorosa en niños. Fiebre (a menudo >39 °C), erupción en la piel del tronco, lengua carmesí, descamación de la piel de los pies, las palmas de las manos y alrededor de las uñas. | Criterios clínicos |
| Otras enfermedades sistémicas del tejido conectivo | Varios | Varios |
Otros estados:
La participación del sistema linfático en la respuesta inmune del cuerpo es la razón de su participación en el proceso patológico cuando grandes cantidades Enfermedades infecciosas e inflamatorias, así como neoplasias. Las causas de afectación del sistema linfático muy probablemente varían según la edad del paciente, las condiciones asociadas y los factores de riesgo, pero los factores etiológicos más comunes son:
- Lesiones idiopáticas del sistema linfático.
- Infecciones del tracto respiratorio superior.
- Infecciones localizadas de tejidos blandos.
El cáncer, la infección por VIH y la tuberculosis son causas de daño al sistema linfático que ponen en peligro la vida del paciente. Sin embargo, la mayoría de los casos de afectación del sistema linfático se deben a condiciones benignas o a una infección localizada clínicamente detectable. Probablemente, menos del 1% de todos los casos de afectación del sistema linfático indiferenciada en el tratamiento inicial se deben a la presencia de una neoplasia.
Síntomas y signos de linfadenopatía de los ganglios linfáticos.
Los ganglios linfáticos agrandados pueden ser señal importante enfermedad hematológica, pero la linfadenopatía a menudo es solo una manifestación de la reacción del cuerpo a la inflamación de naturaleza infecciosa o no infecciosa. Los ganglios reactivos suelen agrandarse rápidamente y son dolorosos. Por el contrario, en las enfermedades hematológicas los ganglios suelen ser indoloros. En el caso de una lesión localizada, es necesario dirigir los esfuerzos a buscar una fuente de inflamación en la zona desde donde fluye la linfa hacia este grupo de ganglios. Entonces, si el grupo cervical se ve afectado. examen a fondo sujeto a la piel del cuero cabelludo, orejas, cara, cavidad bucal y dientes; axilar - glándula mamaria correspondiente; inguinal: el área del perineo y los genitales. La linfadenopatía generalizada puede ser consecuencia de procesos infecciosos, enfermedades del tejido conectivo o lesiones cutáneas extensas, pero la mayoría de las veces indica oncología hematológica. La pérdida de peso corporal, la sudoración intensa durante la noche y la necesidad de cambiarse de ropa interior dan motivos para sospechar tumores malignos del tejido hematopoyético, principalmente linfoma.
Diagnóstico de linfadenopatía del ganglio linfático.
La linfadenopatía puede ser un motivo para consultar a un médico o ser descubierta durante una prueba para detectar otra afección.
El examen de linfadenopatía comienza con análisis clínico sangre (para detectar neutrofilia, característica de infecciones o signos evidentes de patología hematológica), incluida la VSG, y radiografía de tórax (para detectar o excluir linfadenopatía mediastínica). Si los datos obtenidos indican un proceso tumoral, está indicada una biopsia por punción o escisión de uno de los ganglios linfáticos afectados para examen histológico.
Anamnesia
La historia de la enfermedad actual debe incluir datos sobre la ubicación y duración de la linfadenopatía, y si alguna vez estuvo acompañada de dolor. Cabe señalar que recientemente lesiones de la piel(especialmente rasguños de gato y mordeduras de rata), así como infecciones en las zonas de los ganglios linfáticos afectados.
El examen del sistema de órganos debe incluir datos sobre los síntomas de las posibles causas de la linfadenopatía, incluida la secreción nasal (infecciones del tracto urinario), dolor de garganta y dolor de garganta (faringitis, Mononucleosis infecciosa), dolor en la boca, encías o dientes (infecciones bucales y dentales), tos y/o dificultad para respirar (sarcoidosis, cáncer de pulmón, tuberculosis, algunos infecciones por hongos), cambios en la zona genital o secreción del tracto genital, uretra (herpes simple, clamidia, sífilis), dolor en las articulaciones y/o hinchazón de la zona de las articulaciones, sangrado espontáneo, hematomas (leucemia), ojo seco e inflamado (síndrome de Schöngren). ).
La historia de vida debe revelar factores de riesgo o la presencia de tuberculosis, infección por VIH, así como cáncer (especialmente consumo de alcohol y/o tabaco). Es necesario preguntar al paciente si ha viajado a regiones de infecciones endémicas (Oriente Medio - brucelosis, suroeste de EE. UU. - peste), así como sobre un posible contacto (con heces de gato - toxoplasmosis, animales de granja - brucelosis, animales salvajes - tularemia ). La terapia farmacológica previa se estudia en detalle para identificar los fármacos que causan linfadenopatía.
Examen físico
Dirigido a detectar fiebre. Se palpan las áreas de ubicación grupal de los ganglios linfáticos superficiales en el cuello (incluidas las áreas occipital y supraclavicular), las áreas axilares e inguinales. Se anota el tamaño del ganglio linfático, el dolor, la consistencia, así como la libre movilidad o fijación a los tejidos circundantes.
Se debe examinar la piel para identificar erupciones y lesiones, Atención especial debe prestarse a las áreas que drenan hacia el ganglio linfático alterado. Se examina y palpa la orofaringe para identificar signos de infección y cambios sospechosos de una neoplasia. palpado glándula tiroides para agrandamiento y presencia de nodos. La palpación de las glándulas mamarias (incluidos los hombres) se realiza para buscar formaciones. Ausculte los pulmones para detectar sibilancias (sospechosas de sarcoidosis o infección). Palpación del abdomen para excluir hepatomegalia y esplenomegalia. Examen de los genitales para identificar chancros, vesículas, otros cambios y secreción de la uretra. Examen de las articulaciones en busca de signos de inflamación.
- Ganglio linfático >2 cm.
- Un ganglio linfático con secreción, denso o fijado a los tejidos circundantes.
- Ganglio linfático supraclavicular.
- Factores de riesgo de tuberculosis e infección por VIH.
- Fiebre y/o pérdida de peso.
- Esplenomegalia.
Interpretación de los síntomas identificados.
Los pacientes con linfadenopatía generalizada suelen tener enfermedad sistémica. Sin embargo, los pacientes con linfadenopatía localizada pueden tener enfermedad tanto local como sistémica (incluidas las que típicamente causan linfadenopatía generalizada).
A veces, con base en la historia y el examen físico, se puede sospechar la causa de la linfadenopatía y se puede hacer un diagnóstico en pacientes con evidencia obvia. infección viral UDP o con infección local de tejidos blandos, infección odontogénica. En otros casos (como en el apartado “notas”), estos datos se tienen en cuenta, pero no permiten determinar una única causa de linfadenopatía. Los ganglios linfáticos densos, significativamente agrandados (>2-2,5 cm) y/o fijados a los tejidos circundantes, especialmente los ganglios linfáticos en la región supraclavicular o en pacientes con una larga historia de consumo de tabaco y/o alcohol, sugieren la presencia de una neoplasia. . El dolor significativo, el eritema y la hipertermia local en el área de un solo ganglio linfático agrandado pueden ser causados por una infección purulenta del ganglio linfático (causada por estafilococos o estreptococos). La fiebre se acompaña de muchas infecciones, enfermedades malignas y enfermedades sistémicas del tejido conectivo. La esplenomegalia puede ocurrir con mononucleosis infecciosa, toxoplasmosis, leucemia y linfoma. La pérdida de peso se observa en la tuberculosis y las neoplasias malignas. El análisis de los factores de riesgo del paciente y del historial de viajes es la mejor forma de sospechar la causa de la linfadenopatía. Finalmente, la linfadenopatía a veces puede tener razón seria en un paciente sin otros signos de enfermedad.
Estudios instrumentales
Si se sospecha una determinada enfermedad (por ejemplo, mononucleosis infecciosa en un paciente joven con fiebre, dolor de garganta y esplenomegalia), se realizan estudios de acuerdo con el estándar de examen para esta patología.
En el caso de que la historia y el examen físico no revelen razón posible linfadenopatía, un examen más detallado depende de los ganglios linfáticos involucrados en el proceso patológico y otros datos de la investigación.
A los pacientes que han identificado cambios en la sección "prestar atención", así como a los pacientes con linfadenopatía generalizada, se les muestra un análisis de sangre clínico y una radiografía de tórax. Para la linfadenopatía generalizada, están indicadas las pruebas cutáneas con tuberculina (o IGRA), las pruebas serológicas para VIH, la mononucleosis infecciosa y posiblemente la toxoplasmosis y la sífilis. A los pacientes con síntomas articulares o erupción cutánea se les debe realizar una prueba de anticuerpos antinucleares para descartar LES. Según la mayoría de los expertos, los pacientes con linfadenopatía localizada sin otras anomalías identificadas durante el examen pueden ser observados de forma segura durante 3 a 4 semanas, excepto en casos de sospecha de malignidad. Si se sospecha cáncer, lo más frecuente es que sea necesario realizar una biopsia de ganglios linfáticos. También se debe realizar una biopsia si la linfadenopatía localizada o generalizada no se resuelve en 3 a 4 semanas.
Tratamiento de la linfadenopatía del ganglio linfático.
La terapia primaria tiene como objetivo eliminar la causa de la enfermedad; la linfadenopatía en sí no requiere tratamiento. En caso de linfadenopatía de etiología desconocida no se intenta tratar con glucocorticosteroides, porque Los glucocorticosteroides pueden reducir la linfadenopatía en el linfoma y la leucemia, lo que retrasará el diagnóstico. Además, el curso de la tuberculosis puede empeorar debido a la administración de glucocorticosteroides. Tampoco está indicado intentar una terapia con antibióticos, excepto en casos de sospecha de infección purulenta del ganglio linfático.
Linfadenopatía retroperitoneal – agrandamiento patológico de los ganglios linfáticos y el posterior desarrollo del proceso inflamatorio en ellos. Esta condición es uno de los síntomas de muchas enfermedades de diversos orígenes, pero no una patología independiente.
Con curso prolongado de linfadenopatía. se convierte en una patología independiente y puede conducir a complicaciones graves. En este artículo entenderemos qué es la linfadenopatía retroperitoneal y cómo tratarla.
Diferencia de la linfadenitis
Incluso un ligero aumento de los ganglios linfáticos es una señal clara de un proceso patológico obvio u oculto en el cuerpo. Los ganglios linfáticos funcionan papel del filtro natural asociado con el sistema circulatorio. Su función principal es limpiar la sangre de microorganismos potencialmente peligrosos.
Cuando una infección ingresa a los ganglios linfáticos, se puede desarrollar una reacción inflamatoria que afecta a uno de ellos, a varios ganglios linfáticos o a varios grupos.
Reacción de los ganglios linfáticos a procesos patológicos. en el cuerpo puede desarrollarse de forma independiente. enfermedad inflamatoria o como síntoma acompañante otra patología. La inflamación de los ganglios linfáticos se denomina agrandamiento reactivo del ganglio linfático: linfadenopatía.
La linfadenitis se presenta de forma aguda, con síntomas característicos de un proceso agudo. El ganglio linfático afectado aumenta de tamaño y se vuelve doloroso. La piel sobre los ganglios linfáticos superficiales se enrojece y se observa un aumento local de temperatura.
La primera manifestación de linfadenopatía es un ganglio linfático agrandado, que no se acompaña de dolor. y otros signos de un proceso inflamatorio agudo.
Ver el vídeo sobre las causas de la inflamación ganglios linfáticos:
Los ganglios linfáticos superficiales se vuelven muy duros; cuando la lesión se localiza en el espacio retroperitoneal, el diagnóstico es muy difícil debido a la falta de síntomas característicos y la imposibilidad de inspección externa. Con el tiempo, un ganglio linfático agrandado puede inflamarse.
Causas de la enfermedad
La linfadenopatía retroperitoneal se desarrolla debido a la entrada en el ganglio linfático de una cantidad significativa de materiales biológicos o de otro tipo que provocan inflamación. Puede ser:
- Microorganismos patógenos y sus productos metabólicos;
- Fragmentos de células muertas;
- Sólidos extraños;
- Algunos productos de la descomposición de los tejidos.
Muy a menudo, se produce la introducción de un agente provocador. en el contexto de procesos inflamatorios locales., aguda, subaguda o crónica, a veces en enfermedades infecciosas general. La penetración del patógeno es posible por contacto directo, a través de la linfa o la sangre.
Bien el sistema inmune hace frente al potencial sustancias peligrosas o partículas.
En el fondo proceso patologico Los patógenos ingresan a los ganglios linfáticos en grandes cantidades. En respuesta, aumenta la cantidad de linfocitos y aumenta el tamaño del ganglio linfático. El grado de agrandamiento del ganglio linfático está relacionado con la actividad del proceso.
 A medida que avanza la enfermedad subyacente, se puede desarrollar inflamación en los ganglios linfáticos afectados, convirtiéndose en un proceso purulento.
A medida que avanza la enfermedad subyacente, se puede desarrollar inflamación en los ganglios linfáticos afectados, convirtiéndose en un proceso purulento.
Tasa de progresión de la linfadenopatía. varía según la intensidad y duración de la exposición a factores patógenos, así como su cantidad.
La causa directa del desarrollo de linfadenopatía retroperitoneal puede ser:
- Giardia, toxoplasma y otros protozoos;
- Helmintos;
- Infecciones por hongos;
- Bacteria patogénica;
- Virus.
La linfadenopatía puede desarrollarse en el contexto. enfermedades sistémicas tejido conectivo, y también tienen origen iatrogénico (medicinal).
Puede producirse agrandamiento de los ganglios linfáticos retroperitoneales. como una de las complicaciones de la mesadenitis o parte del complejo de síntomas de enfermedades oncológicas. En los niños, tales complicaciones pueden acompañar el curso de las paperas virales, la rubéola y otras enfermedades infantiles. Cuadro clinico puede parecerse a una apendicitis aguda.
Linfadenopatía abdominal(nódulos linfáticos agrandados ubicados en cavidad abdominal) puede desarrollarse en el contexto de adenitis mesentérica o.
Se produce localización inguinal de la lesión. en el contexto de infecciones locales, en particular, es un síntoma de varias enfermedades de transmisión sexual.
Clasificación
 Según la duración y características del flujo se distinguen:
Según la duración y características del flujo se distinguen:
- Picante;
- Crónico;
- Linfadenopatía recurrente.
Cualquier forma de patología también puede ser tumoral o no tumoral.
Además, se puede utilizar la clasificación del proceso patológico según la gravedad de la hiperplasia de los ganglios linfáticos. Este criterio se utiliza relativamente raramente, ya que tallas normales ganglios linfáticos de diferentes grupos difieren considerablemente.
Por la cantidad de ganglios linfáticos involucrados en el proceso patológico. distinguir entre formas locales, regionales y generalizadas patología.
Hablan de derrota local con agrandamiento de un ganglio linfático. Cuando se ven afectados varios ganglios linfáticos ubicados en grupos adyacentes.
La forma más grave de patología.– generalizado, en el que los cambios patológicos afectan a tres o más grupos de ganglios linfáticos ubicados en diferentes áreas.
Aproximadamente el 70% de los casos de linfadenopatía son locales y se desarrollan en el contexto de un traumatismo y lesiones infecciosas limitadas. La forma generalizada de patología indica. oh violaciones graves Funciones del sistema inmunológico.
Síntomas
Caracteristica principal linfadenopatía en desarrollo: ganglios linfáticos agrandados. Se puede notar un aumento durante un examen superficial; con localización retroperitoneal de la lesión, se puede detectar; cambios característicos Tal vez solo en ultrasonido o radiografía.
Los síntomas indirectos de lesiones localizadas en la cavidad abdominal pueden ser:

- Transpiración;
- Debilidad general;
- Ligero aumento sostenido de la temperatura corporal;
- Trastornos digestivos, en particular diarrea;
- Bazo e hígado agrandados.
Posible a corto plazo Ataques de fiebre y dolor abdominal difuso.. Los pacientes pueden experimentar pérdida de peso, dolor severo en la espalda, provocado por la compresión mecánica de terminaciones nerviosas o troncos.
Los síntomas principales de la patología son inespecíficos, los síntomas adicionales varían mucho. dependiendo de la naturaleza del patógeno y las características de la enfermedad subyacente.
Con la mononucleosis infecciosa, el paciente desarrolla una erupción de tipo maculopapular; la patología que se desarrolla en el contexto de la hepatitis se acompaña de ictericia y síntomas dispépticos. Posibles manifestaciones de urticaria y dolor articular.
Diagnóstico
 El diagnóstico de linfadenopatía comienza con una historia. Para identificar el agente causante más probable del proceso patológico, el médico hace preguntas sobre lesiones previas, transfusiones de sangre y trasplantes de órganos.
El diagnóstico de linfadenopatía comienza con una historia. Para identificar el agente causante más probable del proceso patológico, el médico hace preguntas sobre lesiones previas, transfusiones de sangre y trasplantes de órganos.
Dado que los ganglios linfáticos agrandados son uno de los síntomas de algunas ETS A los pacientes adultos se les pregunta sobre el número de parejas sexuales y las probables relaciones casuales. La linfadenopatía puede indicar muy problemas serios con la salud, por lo que el paciente debe ser completamente honesto.
Las características pueden tener importancia diagnóstica. actividad profesional, aficiones y otros datos de la vida privada del paciente.
Es muy importante tener en cuenta la edad del paciente, ya que la localización retroperitoneal de las lesiones es mayor. Típico para niños menores de 12 años. La detección de algunas formas de patología en adultos es un fenómeno bastante raro y potencialmente mortal.
Durante un examen externo, el médico palpa los ganglios linfáticos afectados, determinando su número, tamaño, consistencia, dolor, presencia de relaciones y localización.
La confirmación del diagnóstico presuntivo es posible después de estudios instrumentales y de laboratorio. Se debe enviar al paciente a un análisis de sangre.
El paquete de investigación incluye:
- Análisis clínicos generales;
- Análisis general de orina;
- Análisis bioquímicos;
- Análisis serológico;
- prueba de VIH;
- Prueba de Wasserman.
En caso de patología en la región retroperitoneal se realiza lo siguiente:
- Examen de rayos x;
- CT o MRI;
- Osteoscintigrafía.
Si se sospecha la naturaleza oncológica del proceso patológico, estudios histológicos y citológicos y/o una muestra de tejido del ganglio linfático afectado.
Debido al gran número causas probables cambios patologicos el conjunto de procedimientos de diagnóstico puede variar mucho dependiendo de la enfermedad subyacente sospechada.
Tratamiento
El paciente no siempre toma en serio los ganglios linfáticos agrandados sin dolor. Manifestaciones de linfadenopatía a cualquier edad – Este no es el caso cuando puedes dejar que todo siga su curso. y automedicarse.
El tratamiento es prescrito únicamente por un médico., en base a los datos obtenidos durante la encuesta. Las tácticas se seleccionan individualmente, la terapia tiene como objetivo eliminar la enfermedad subyacente.
El curso de tratamiento para la linfadenopatía puede incluir:

Cuando se elimina la enfermedad subyacente, los ganglios linfáticos se reducen rápidamente a su tamaño normal.
Si se confirma un proceso maligno, se prescribe al paciente. un curso de radioterapia o quimioterapia. Si no hay ningún efecto de tratamiento conservador está indicada la intervención quirúrgica.
Pronóstico de la linfadenopatía abdominal varía mucho dependiendo de la naturaleza de la enfermedad subyacente, la gravedad de la lesión y la edad del paciente.
Prevención
Debido a la variedad de causas y factores que provocan el desarrollo de linfadenopatía, se debe considerar la principal medida preventiva. detección y tratamiento oportuno de patologías importantes de diversos orígenes.
La linfadenopatía mediastínica es un agrandamiento de los ganglios linfáticos ubicados en el mediastino. esta patología No es una enfermedad separada, pero es un síntoma que indica que se está desarrollando una enfermedad maligna, infecciosa o sistémica en el cuerpo del paciente. proceso inflamatorio.
Mediastino: ¿qué es?
El mediastino o espacio mediastínico es el espacio interior del tórax, limitado a los lados por las cavidades pleurales, al frente por el esternón y por detrás la columna. Los órganos situados en este espacio se denominan órganos mediastínicos. Éstas incluyen:
- Tráquea.
- Raíces de los pulmones.
- Corazón y pericardio.
- Esófago.
- Timo.
- Los ganglios linfáticos.
- Vasos arteriales, venosos y linfáticos intratorácicos.
- Formaciones nerviosas.
En el espacio mediastínico hay varios grupos de ganglios linfáticos: paratraqueales, bronquiales, raíces de los pulmones, cervicales profundos, aórticos, paraesofágicos, retroesternales, etc. A través de estos ganglios pasa la linfa recolectada no solo de los órganos torácicos, sino también de los anatómicos. estructuras de la cavidad abdominal, el espacio retroperitoneal e incluso la pelvis, por lo que cualquier proceso maligno o inflamatorio en el cuerpo puede afectar el estado de las formaciones linfáticas mediastínicas.
¿Qué es la linfadenopatía?
Este término se refiere a ganglios linfáticos agrandados. El aumento puede deberse enfermedades infecciosas(el tejido linfoide, al ser un órgano de inmunidad, reacciona así a una infección que ha entrado en el organismo), enfermedades oncológicas del sistema linfático y procesos malignos de otras localizaciones (los tumores hacen metástasis en los ganglios linfáticos), dolencias sistémicas, además de tomar varios medicamentos (alopurinol, algunos antibióticos y sulfonamidas, preparaciones de oro, etc.).
Causas
Si hablamos de linfadenopatía mediastínica, la mayoría de las veces este síntoma aparece en las siguientes enfermedades:
La linfadenopatía del mediastino de los pulmones en el cáncer broncogénico tiene una localización predominantemente unilateral, mientras que la sarcoidosis, por regla general, se acompaña de un agrandamiento de los ganglios linfáticos de las raíces pulmonares en ambos lados. Cuando los tumores metastásicos ubicados fuera de la cavidad torácica, también hay un patrón de daño a las formaciones linfáticas mediastínicas, que se explica por las peculiaridades del flujo linfático. Así, el cáncer de mama “ama” los ganglios linfáticos retroesternales, el cáncer de tiroides –los ganglios linfáticos del mediastino superior, el cáncer de los órganos digestivos– un grupo de formaciones linfáticas mediastínicas situadas más cerca de la columna, etc.
¿Cómo se manifiesta la linfadenopatía mediastínica?
En fases iniciales Durante el desarrollo del proceso patológico, cuando los ganglios linfáticos aún no están muy agrandados, la linfadenopatía puede pasar completamente desapercibida. Si las formaciones linfáticas comienzan a comprimir otras estructuras anatómicas del mediastino, aparecen los siguientes síntomas:
- Ronquera (debido a la compresión de los nervios laríngeos).
- Tos y dificultad para respirar (la presión sobre la tráquea y los bronquios provoca tos refleja y dificultad para respirar).
- Problemas para tragar causados por la compresión del esófago.
- Hinchazón de la cara, cuello, hombros (debido a la compresión de las venas).
Estos signos no necesariamente indican que el paciente tenga linfadenopatía; son posibles otras causas. Por lo tanto, estos pacientes requieren un examen completo, que incluya radiografía, tomografía computarizada del tórax y ecografía. órganos internos, análisis de sangre y otros estudios. Cuando se detectan ganglios linfáticos mediastínicos agrandados, es conveniente realizar una biopsia, que proporciona información confiable sobre la naturaleza del hallazgo: si se trata de cáncer, sarcoidosis, un proceso infeccioso-inflamatorio u otra cosa.
Muy a menudo en la vida nos encontramos con una manifestación como el agrandamiento de los ganglios linfáticos. La mayoría de las veces esto ocurre en la región axilar o detrás de la oreja, pero hay otras ubicaciones más graves de la lesión. En medicina, esta enfermedad se conoce como linfadenopatía de los ganglios linfáticos y, al ver tal diagnóstico en la historia, muchos pacientes no saben que esta no es una dolencia específica, sino solo un signo de otra enfermedad más grave.
Clasificación de la enfermedad.
La linfadenopatía generalmente se divide según clasificaciones como ubicación y grado de daño. La primera característica la consideraremos un poco más adelante con más detalle, pero por ahora explicaremos brevemente la segunda. Sobre esta base se distinguen tres tipos de enfermedades:
- localizado;
- regional;
- generalizado.
Muy a menudo, los médicos diagnostican el primer tipo de linfadenopatía: en el 75% de los casos, solo se ve afectado un ganglio linfático. En el subtipo regional de la enfermedad, se ven afectados todos o varios ganglios linfáticos de una zona o de dos adyacentes. El tipo más peligroso es la linfadenopatía generalizada, que se caracteriza por la inflamación de los ganglios linfáticos en varias áreas que no se superponen.
Síntomas característicos de la enfermedad.
Los síntomas de esta enfermedad son muy diferentes y dependen de la causa del proceso inflamatorio. Por ejemplo, lo más característico es la aparición de “bultos” en el ganglio linfático afectado, cuya palpación trae malestar, hasta dolor intenso. Los ganglios linfáticos de la zona muscular, la ingle o el cuello se inflaman. En este caso, puedes detectar visualmente el enrojecimiento de la piel.
El segundo tipo de ganglios linfáticos es el visceral. Si están afectados, es mucho más difícil detectar el proceso inflamatorio, ya que los ganglios linfáticos del porta hepatis o los ganglios mesentéricos se encuentran en lugares difíciles de alcanzar. Y aquí ya no es posible prescindir de métodos de diagnóstico dentro del laboratorio.
Los principales síntomas de la enfermedad incluyen los siguientes:
- hinchazón, aumento rápido de la temperatura corporal, dolor ( forma aguda una enfermedad que puede convertirse en flemón, si no se abre la cavidad resultante);
- dolor leve o ausencia total de síntomas (en la forma crónica);
- pérdida de peso;
- bazo o hígado agrandado;
- aumento de la sudoración;
- ganglios linfáticos agrandados.
Linfadenopatía cervical: causas
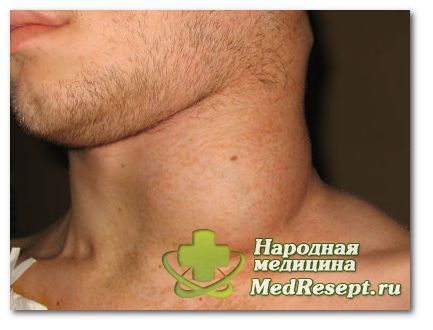
Como vemos, la linfadenopatía cervical tiene la mayor diferentes razones Por lo tanto, independientemente de los síntomas y el grado de malestar, si tienes la más mínima sospecha, debes contactar inmediatamente con tu terapeuta. Esto ayudará a localizar rápidamente la enfermedad y prevenir una enfermedad más grave.
Linfadenopatía mediastínica: causas
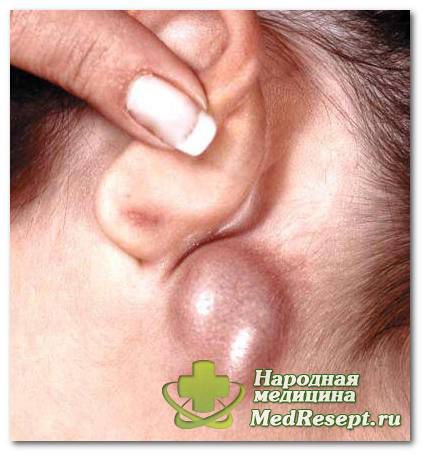
La inflamación de los ganglios linfáticos del mediastino muy a menudo tiene antecedentes oncológicos. Por tanto, las principales causas de dicha linfadenopatía son:
- linfomas;
- corcinomas con metástasis;
- tumores malignos de la glándula tiroides o del tracto gastrointestinal, glándulas mamarias;
- cáncer de pulmón broncogénico;
- tuberculosis;
- Cáncer de pulmón metastásico (la linfadenopatía mediastínica en el 80% de los casos tiene esta causa).
Linfadenopatía axilar: causas
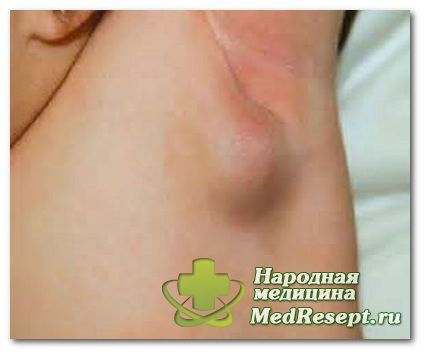
Esta área de la enfermedad es una de las más comunes. Seguramente todas las personas se han encontrado con un fenómeno similar en la vida: la región axilar reacciona dolorosamente al tacto, la palpación diagnostica la aparición de hinchazón. Esto significa que el sistema inmunológico ha comenzado. fase activa luchar contra la infección que ha entrado en el cuerpo.
Pero hay otro más razón peligrosa Inflamación de los ganglios linfáticos axilares: proliferación de células tumorales. Para evitar consecuencias irreversibles, debe consultar a un médico si experimenta el más mínimo signo de hiperplasia y no automedicarse.
Veamos otras razones que pueden causar linfadenopatía axilar:
- Inflamación glándulas sudoríparas o bloqueo tanto de los folículos pilosos como de las glándulas responsables de la sudoración (cuando se automedican dichos abscesos en casa) debido al uso de desodorantes de baja calidad, incumplimiento de las normas de higiene, etc.;
- La aparición de diversas heridas o forúnculos en la zona de los hombros, pecho o brazos;
- Semejante Enfermedades de la piel como psoriasis o eczema;
- Infección por VIH (en este caso, el agrandamiento de los ganglios linfáticos es uno de los primeros síntomas);
- Diversas formas de mastopatía en pacientes femeninas;
- Enfermedades infantiles (sarampión, mononucleosis infecciosa o varicela);
- Enfermedades infecciosas graves (tuberculosis, sífilis, peste);
- Enfermedades sistémicas (reumatismo);
- Enfermedades oncológicas (en particular, el cáncer de mama es una de las formas más comunes en el campo de la oncología).
¿Cuál es el tratamiento para la linfadenopatía?
Sin lugar a dudas, si aparecen los más mínimos signos de tal síndrome, es necesario realizar un diagnóstico cualitativo para determinar la causa. Sólo después de instalarlo el médico podrá prescribir el primer tratamiento. Esto significa que la automedicación es inaceptable. Para deshacerse por completo de los síntomas de la linfadenopatía, basta con curar la enfermedad que la provocó. Entonces sensaciones dolorosas y la hinchazón desaparecerá por sí sola, sin ninguna manipulación adicional.
Recibir tratamiento adicional después de la determinación. la verdadera razón Para la inflamación de los ganglios linfáticos, el paciente acudirá a un especialista en enfermedades infecciosas, oncólogo, endocrinólogo o urólogo. En casos raros, el linfedema requiere Intervención quirúrgica, como resultado de lo cual se extirpará el ganglio linfático afectado.
Consejo importante: medidas en curso para mejorar la inmunidad - La mejor manera Evite una enfermedad tan desagradable como la linfadenopatía.














