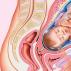
El síndrome de transfusión feto-fetal, o síndrome de transfusión feto-fetal (TFTS, síndrome de transfusión feto-fetal) es una complicación extremadamente grave durante el embarazo múltiple. Una complicación similar ocurre solo en gemelos o trillizos monocoriónicos, es decir, gemelos monocigóticos que tienen una placenta común para todos. La SFFT ocurre en aproximadamente el 5-15% de los casos.
Un síndrome similar se describió por primera vez en 1882. Ni siquiera soñaron con ningún tratamiento en ese momento lejano. Los investigadores simplemente notaron una gran diferencia en el peso y el color de la piel entre los gemelos nacidos. Ahora la ciencia ha dado un paso adelante y ha realizado intentos exitosos para diagnosticar y tratar tales complicaciones desde los años 90 del siglo pasado.
Causas del síndrome de transfusión feto-fetal
El órgano que asegura la vida del niño en el útero es la placenta. A través de los vasos de la placenta, el cuerpo de la madre asegura el intercambio de gases, la nutrición y la eliminación de productos metabólicos del feto. Los gemelos idénticos comparten una placenta con dos cordones umbilicales separados. Lo ideal es que la mitad de la placenta proporcione al primer gemelo y la otra mitad al segundo. Desafortunadamente, en algunos casos, los vasos placentarios forman conexiones patológicas: anastomosis. A través de estas conexiones, la sangre llega a uno de los gemelos, mientras que el segundo queda privado del suministro de sangre. Por tanto, la causa del síndrome fetofetal es la patología de los vasos del cordón umbilical.
Cuanto antes comience a manifestarse el TSFT, peor será su curso y resultado. Si no se trata, el síndrome fetofetal, que aparece antes de la semana 26 de embarazo, casi siempre termina con la muerte de uno o de todos los fetos. Cuando las complicaciones comienzan en una etapa posterior, las posibilidades de supervivencia de los niños son ligeramente mayores.
Consecuencias del síndrome de transfusión feto-fetal
Según las características del curso de TSFT, uno de los gemelos "roba" el flujo sanguíneo de un hermano o hermana a través de anastomosis vasculares patológicas. El bebé cuyo flujo sanguíneo es “robado” se llama donante. El segundo gemelo se llamará destinatario. Contrariamente a la creencia popular, no sólo sufre el donante “privado”, sino también el receptor.
El gemelo donante tiene:
- Marcado retraso en la altura y el peso corporal. Privado de nutrientes, el niño crece y se desarrolla lentamente.
- Disminución de la producción o ausencia total de orina. Debido a la disminución del volumen de sangre circulante, el flujo sanguíneo en los riñones del donante se reduce drásticamente. No producen orina, por lo que el feto no tendrá una vejiga visible en una ecografía.
- Oligohidramnios severo. Como saben, el propio niño secreta líquido amniótico. Debido al cese de la función renal, el volumen de líquido amniótico disminuye. Con una disminución crítica en la cantidad de agua, las paredes del útero comprimen al niño, su movimiento se vuelve difícil y el desarrollo motor comienza a retrasarse.
- Anemia o disminución de los niveles de hemoglobina y recuento de glóbulos rojos. Esta situación aumenta aún más la falta de oxígeno en los tejidos del cerebro y los riñones.
El gemelo receptor desarrolla su propio conjunto de síntomas patológicos:
- Engrosamiento de la sangre o policitemia. Debido al aumento del flujo sanguíneo hacia el receptor, aumenta el volumen de sangre circulante y la cantidad de células.
- Hipertrofia cardíaca e hipertensión arterial. Debido al creciente volumen de sangre y su mayor viscosidad, la carga sobre el corazón aumenta considerablemente. El corazón debe trabajar más, sus paredes se espesan y la presión en los vasos sanguíneos aumenta. En el contexto de la presión arterial alta, los riñones fetales también comienzan a sufrir. Se produce insuficiencia cardíaca y renal.
- Polihidramnios. El exceso de líquido se descarga en el líquido amniótico. El volumen de líquido amniótico crece, comprime la placenta, lo que agrava aún más la falta de oxígeno del segundo bebé. La presión excesiva del líquido amniótico sobre las paredes del saco amniótico puede provocar su ruptura y provocar un parto prematuro.
Tratamiento del síndrome de transfusión feto-fetal
Como ya se mencionó, sin tratamiento, la TTFT en casi el 100% de los casos termina con la muerte del feto o el nacimiento de niños gravemente enfermos.
La medicina moderna lleva varias décadas intentando influir en el curso del síndrome fetofetal de diversas formas.
- Amniorreducción o amniodrenaje. Se llama así a la extracción periódica de líquido amniótico del gemelo receptor. Este método ayudó con el polihidramnios agudo, pero las frecuentes punciones de la cavidad amniótica a menudo provocaban parto prematuro o sangrado.
- Septostomía o la creación de un pasaje entre las cavidades amnióticas del feto. Hay lógica en esta acción: una gran cantidad de agua en un feto compensa la falta de agua en el segundo. Sin embargo, después de la septostomía es imposible controlar la dinámica del estado de los fetos y la producción de líquido amniótico.
- Oclusión del cordón umbilical. Se trata del cese del flujo sanguíneo en el cordón umbilical de uno de los fetos. Naturalmente, tal procedimiento termina con la muerte de uno de los fetos en interés del segundo. Por lo tanto, la oclusión del cordón umbilical se realiza sólo en casos extremos en un feto gravemente enfermo para salvar al segundo.
- Coagulación con láser de anastomosis patológicas. Este es el método más moderno y confiable para tratar TSFT. En este caso, se inserta un instrumento especial ultrafino en la cavidad uterina y, bajo control visual, se cauterizan con un láser las áreas de conexiones patológicas de los vasos sanguíneos. Después de los primeros procedimientos, la tasa de supervivencia de un feto fue de aproximadamente el 90%, y para ambos, de aproximadamente el 70%. En los últimos años se han comenzado a utilizar instrumentos modernos con un diámetro mínimo para esta operación microquirúrgica de joyería. Esto nos permitió minimizar el riesgo de complicaciones. La tasa de supervivencia de un feto se acerca ahora al 100% y la de ambos al 90%. Este tipo de operaciones se llevan a cabo con éxito desde hace mucho tiempo en Alemania, Israel, Japón, Austria y Francia. No hace mucho tiempo, en los países de la CEI comenzaron los intentos de realizar este tipo de microcirugía embrionaria.
¿Es posible evitar el síndrome de transfusión feto-fetal?
Es imposible predecir o influir de alguna manera en el desarrollo de este síndrome. Esto no es una anomalía genética ni una patología hereditaria, sino solo una característica estructural de los vasos sanguíneos de la placenta, que se desarrolla durante un embarazo en particular. Los gemelos idénticos son ya bastante raros en la obstetricia moderna. Por lo tanto, cada gemelo monocoriónico debe considerarse como objeto de mayor atención.
Los gemelos monocoriónicos necesitan realizarse una ecografía cada dos semanas si su desarrollo es normal, y cada semana si existe la más mínima desviación en los patrones de crecimiento o flujo sanguíneo.
¿Cuál es la probabilidad de recurrencia del síndrome de transfusión feto-fetal en embarazos posteriores?
Teniendo en cuenta la probabilidad estadística de una nueva concepción de gemelos monocoriónicos y el desarrollo de TTFT en ellos, la posibilidad de recurrencia del síndrome es prácticamente nula.
Alexandra Pechkovskaya, obstetra-ginecóloga, especialmente para el sitio
Síndrome de transfusión feto-fetal(SFFT), también conocido como síndrome de transfusión feto-fetal(Inglés) síndrome de transfusión entre gemelos, TTTS ; Alemán Síndrome de transfusión fetofetal, FFTS ) es una complicación grave del embarazo monocoriónico múltiple, en el que se produce un flujo sanguíneo desproporcionado en los fetos. Este síndrome se asocia con un alto riesgo de discapacidad y mortalidad. En casos graves, la mortalidad fetal oscila entre el 60 y el 100%.
Fetoscopia y ablación con láser de anastomosis en SFFT
Historia
Epidemiología
La TTFT ocurre en aproximadamente entre el 5,5 y el 17,5% de todos los embarazos monocoriónicos. La verdadera incidencia del síndrome es difícil de evaluar debido a la llamada "mortalidad oculta": la interrupción espontánea del embarazo a menudo ocurre antes de que sea posible confirmar el diagnóstico de TTFT.
Etiología y patogénesis.
La salida de sangre del donante reduce su volumen circulante total, provoca hipoxia tisular, retraso del crecimiento intrauterino, disminución de la producción de orina debido a daño renal y, como resultado, oligohidramnios, que impide la maduración normal del tejido pulmonar. El volumen de sangre del receptor aumenta considerablemente, lo que aumenta la carga sobre el corazón y los riñones, provocando insuficiencia cardíaca y polihidramnios.
Cuando la TTFT ocurre antes de las 26 semanas, los fetos generalmente mueren sin intervención o nacen con problemas de salud graves. Si el síndrome ocurre después de las 26 semanas, la mayoría de los fetos sobreviven y tienen más posibilidades de evitar la discapacidad.
Opciones de tratamiento
A lo largo de los años, se han realizado varios estudios sobre la eficacia de determinados métodos de tratamiento. Ninguno de los métodos terapéuticos propuestos (reposo en cama, batidos de proteínas, aspirina, etc.) arrojó resultados estadísticamente significativos. Por lo tanto, este artículo analiza opciones exclusivamente quirúrgicas.
Sin tratamiento
El manejo expectante, que se considera “intervención cero”, se asocia con casi el 100% de mortalidad de uno o todos los fetos. La excepción es el pequeño grupo que se encuentra en la primera etapa del TTTS después de las 22 semanas de embarazo (su mortalidad es ligeramente menor).
Amniodrenaje en serie
El procedimiento implica la extracción periódica de líquido amniótico, basándose en el supuesto de que el polihidramnios agudo puede provocar parto prematuro, daño tisular o muerte fetal prenatal. Sin embargo, en las primeras etapas el procedimiento en sí se asocia con el riesgo de aborto espontáneo. No existen criterios claros sobre cuándo y cuánto líquido amniótico se debe extraer, porque el sistema para su producción es muy dinámico. La supervivencia de al menos un feto es del 66%, el riesgo de parálisis cerebral en el superviviente es de alrededor del 15% y la fecha promedio de parto es de 29 semanas de gestación.
Septostomía
Ruptura de la membrana que separa a los gemelos para unir los sacos amnióticos con el fin de igualar el volumen de agua y la presión intrauterina. No hay evidencia de la eficacia de esta técnica; además, reduce la capacidad de controlar la progresión del síndrome y se asocia con el riesgo de daño al cordón umbilical y, por tanto, de muerte iatrogénica de los fetos.
Oclusión del cordón umbilical
Un procedimiento que detiene el flujo sanguíneo en uno de los cordones umbilicales para cambiar la presión en el sistema fetal general y reducir la transfusión. Generalmente se lleva a cabo en las primeras etapas del embarazo en un feto que sufre gravemente en interés del otro. Con este método, alrededor del 85% de los fetos restantes sobreviven con un riesgo de parálisis cerebral del 5% y una fecha de parto promedio de 33 a 39 semanas.
Coagulación láser de vasos sanguíneos.
El procedimiento se basa en una técnica endoscópica (fetoscópica). Bajo guía ecográfica se introduce un conductor fino con óptica (fetoscopio) en la cavidad uterina a través de la pared abdominal anterior, a través del cual se puede pasar un accesorio láser. Con la ayuda de dicha boquilla, se produce la coagulación (quema) de las anastomosis que conectan el torrente sanguíneo del feto. Las áreas propias de la placenta y el cordón umbilical permanecen intactas y funcionales. El éxito del procedimiento depende directamente de la experiencia del cirujano y del soporte técnico de la clínica.
Como puede verse en la tabla, después de la coagulación con láser realizada en las mejores clínicas del mundo, un niño sobrevive en el 84% de los casos. Utilizando el último fetoscopio de 1 mm de diámetro, la tasa de supervivencia puede alcanzar el 100%.
El principal centro europeo para el tratamiento del síndrome de transfusión feto-fetal es la Clínica de Obstetricia y Medicina Perinatal de la Universidad de Halle (Sajonia-Anhalt), Alemania. Los indicadores de supervivencia de la fruta son actualmente los mejores del mundo.
Los vuelos largos no causan un deterioro en las tasas de supervivencia después de la cirugía de coagulación anastomótica para el síndrome de transfusión feto-fetal.
SFFT en el arte
La pintura conocida como De Wikkellkinderen (Niños en pañales, 1617, artista desconocido) se considera la primera representación de SFFT. La pintura representa a gemelos, uno de los cuales está pálido (posiblemente anémico) y el otro sonrojado (posiblemente policitemico). Un análisis del pedigrí de los propietarios del cuadro indica que los gemelos no sobrevivieron. Sin embargo, no hay pruebas de que esto se debiera a TFT.
Notas
Enlaces
- Centro de Pediatría Prenatal del Centro Médico de la Universidad de Columbia: evaluación TTTS y terapia de fotocoagulación con láser
| Patología del embarazo, parto y puerperio (CIE-10 clase XV, O00-O99) | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| El embarazo |
|
||||||||
– Se trata de una condición especial para la madre y el feto, asociada a diversos tipos de dificultades, una doble carga para el organismo femenino en comparación con un embarazo único. Pero además de todos los problemas tradicionales, cuando se tienen gemelos idénticos, también pueden surgir complicaciones específicas relacionadas con las características de desarrollo de los fetos, si tienen una placenta común, dentro de la cual los vasos se entrelazan de manera especial, formando una especie de “robar” el flujo sanguíneo de un niño a favor del otro. En pocas palabras, uno de los bebés se desarrolla más rápido y más activamente debido a que elimina algunos de los nutrientes y oxígeno que ingresan a la sangre del segundo feto. Esto conduce a marcadas diferencias en el tamaño y la salud de ambos fetos, así como a un cambio en la cantidad de líquido amniótico, lo que amenaza tanto con defectos de desarrollo como con la muerte en el útero.
Peligro del síndrome e incidencia.
Un síndrome similar ocurre sólo en gemelos o trillizos idénticos, que tienen una sola placenta, pero cada uno tiene su propio cordón umbilical y sus propias membranas. La incidencia oscila entre el 5-6 y el 17% y más. Según algunos expertos, la incidencia del síndrome puede ser mayor, pero a menudo conduce al embarazo, lo que no permite que los datos se tengan en cuenta en las estadísticas. .
Este síndrome es peligroso porque conduce a una alta mortalidad de fetos y recién nacidos durante dicho embarazo, si no se realiza la corrección a tiempo, y a menudo conduce a un 15% o más de muerte intrauterina de uno o ambos fetos en diferentes momentos de la gestación.
Fue descrito por primera vez en el siglo pasado, las primeras menciones científicas del síndrome se remontan a 1882, pero si en ese momento el tratamiento era imposible, y solo una declaración del factor del nacimiento de bebés de diferentes pesos y grados de Se formó el desarrollo, hoy la medicina permite corregir tales defectos en el útero, lo que permite dar a luz a ambos bebés completamente sanos.
Causas del síndrome fetofetal en gemelos.
 Inicialmente, durante el desarrollo de ambos fetos, se forman muchas anastomosis vasculares (plexos especiales de venas y arterias) en el área de la placenta en desarrollo. En consecuencia, dichos plexos vasculares pueden ser la base para la formación del síndrome fetofetal. En gemelos idénticos durante el embarazo, se detectan anastomosis vasculares en la placenta en casi el 90% de todas las mujeres. Se dividen en plexos superficiales y profundos, así como plexos entre venas (venoso-venoso) y entre arterias (arterio-arterial). Gracias a ellos, la sangre se transfiere en todas las direcciones posibles, según el gradiente de presión (qué gemelo tiene mayor) y gracias a ellos se iguala la presión arterial entre los fetos, lo que significa que la nutrición se suministra de manera uniforme.
Inicialmente, durante el desarrollo de ambos fetos, se forman muchas anastomosis vasculares (plexos especiales de venas y arterias) en el área de la placenta en desarrollo. En consecuencia, dichos plexos vasculares pueden ser la base para la formación del síndrome fetofetal. En gemelos idénticos durante el embarazo, se detectan anastomosis vasculares en la placenta en casi el 90% de todas las mujeres. Se dividen en plexos superficiales y profundos, así como plexos entre venas (venoso-venoso) y entre arterias (arterio-arterial). Gracias a ellos, la sangre se transfiere en todas las direcciones posibles, según el gradiente de presión (qué gemelo tiene mayor) y gracias a ellos se iguala la presión arterial entre los fetos, lo que significa que la nutrición se suministra de manera uniforme.
En los plexos profundos, la estructura es especial: la sangre arterial de un niño, que ingresa a la placenta, fluye hacia el área del sistema venoso de otro feto. Según los científicos, debido al predominio de los plexos profundos en la placenta sobre los superficiales, se desarrolla el síndrome fetofetal.
Hasta la fecha, no está claro qué factores influyen en la formación de grandes volúmenes de plexos coroideos profundos. Los científicos sugieren que pueden surgir debido a problemas con la formación de la placenta en el niño que más los sufre ( donante ). La presión en los vasos sanguíneos de la placenta cambia, lo que provoca que se abran "derivaciones" especiales que vierten el exceso de sangre en los vasos del segundo feto ( recipiente ).
Los científicos también hablan del proceso tardío de separación fetal, el impacto negativo de factores teratogénicos externos y la falta de flujo sanguíneo en la zona del útero embarazado. Pero este síndrome no ha sido completamente estudiado; a menudo se detecta en una etapa tardía y su curso es impredecible.
Características de las influencias en el síndrome.
Durante el embarazo, se forma un órgano único: la placenta, que proporciona al feto oxígeno, nutrientes y elimina productos metabólicos. Durante el desarrollo de gemelos idénticos, se forma una placenta común para ambos, desde la cual se extienden dos cordones umbilicales a cada feto. En condiciones ideales, la mitad de la placenta debería nutrir a un feto y la otra mitad al otro. Pero en algunos casos, las comunicaciones patológicas entre los vasos se forman dentro de las mitades de la placenta; se llaman anastomosis. La sangre fluye de manera desigual a través de ellos, uno de los gemelos tiene más que el otro. Por tanto, la base del síndrome es la estructura anormal de los vasos sanguíneos de la placenta y los cordones umbilicales que se extienden desde ellos. Cuanto antes se detecten los problemas circulatorios en los fetos con el síndrome, peor será el pronóstico para ellos. . Si aparece antes de la semana 26 de embarazo, casi siempre se produce la muerte de uno o ambos fetos, en las últimas etapas o con la corrección quirúrgica del síndrome, las posibilidades de un resultado favorable son mucho mayores.
Mecanismos de desarrollo y consecuencias del síndrome fetofetal.
 Según los médicos, la formación de una transfusión feto-fetal se produce en diferentes etapas de la gestación y Cuanto más tarde se formen las anastomosis patológicas, mejor será para los niños. Pero algunos expertos creen que el inicio del síndrome surge incluso durante el período en que los gemelos están separados: esto es del día 4 al 12 desde la concepción, y la gravedad de los problemas posteriores depende de cuántas anastomosis patológicas se hayan formado y de cuánto. el flujo sanguíneo en los gemelos sufre. En la etapa inicial, hay un simple flujo de sangre del gemelo donante al gemelo receptor, pero esto aún no se refleja en el ritmo de su desarrollo ni en las características externas de los niños.
Según los médicos, la formación de una transfusión feto-fetal se produce en diferentes etapas de la gestación y Cuanto más tarde se formen las anastomosis patológicas, mejor será para los niños. Pero algunos expertos creen que el inicio del síndrome surge incluso durante el período en que los gemelos están separados: esto es del día 4 al 12 desde la concepción, y la gravedad de los problemas posteriores depende de cuántas anastomosis patológicas se hayan formado y de cuánto. el flujo sanguíneo en los gemelos sufre. En la etapa inicial, hay un simple flujo de sangre del gemelo donante al gemelo receptor, pero esto aún no se refleja en el ritmo de su desarrollo ni en las características externas de los niños.
En un gemelo que dona sangre constantemente, se desarrolla gradualmente una disminución en el volumen de sangre que circula en el cuerpo, lo que conduce a retrasos en el desarrollo y. Su función renal y producción de orina se ven afectadas, lo que reduce el volumen de la vejiga y la liberación de orina al líquido amniótico, lo que resulta en oligohidramnios. Esto, a su vez, altera el desarrollo del tejido pulmonar, ralentiza el desarrollo del sistema respiratorio y, si esta afección no se trata, puede producirse la muerte fetal en el útero debido a la hipoxia y el subdesarrollo de todos los tejidos y órganos.
Pero el gemelo que recibe más sangre de la necesaria no sufre menos. Aumenta el volumen del flujo sanguíneo a través de los vasos, lo que ejerce mucha presión sobre el corazón, los vasos sanguíneos y los riñones. . Debido a esto, las partes del corazón se expanden y engrosan, el corazón crece y puede amenazar. Los riñones trabajan más, la vejiga se agranda y se produce polihidramnios debido al gran volumen de orina fetal. Si los gemelos tienen un saco amniótico común, es posible que no se noten cambios en el volumen de líquido amniótico, y luego puede ocurrir la muerte del feto receptor debido a sobrecarga y defectos del corazón y los riñones, y la muerte del donante debido a hipoxia y desnutrición.
Clasificación del síndrome fetofetal en gemelos.
Los médicos suelen distinguir varios grados de gravedad del síndrome de transfusión fetofetal, según la gravedad del estado del feto, el volumen de líquido amniótico y el tamaño coccígeo-parietal según la ecografía. A medida que avanza el síndrome, los cambios durante el embarazo aumentan de tal manera que a los cambios anteriores se suman nuevos. Según los médicos, hoy en día existen cinco grados de gravedad (también conocidos como etapas) del síndrome fetal:
- en primera etapa Según los datos de la ecografía, se puede registrar una diferencia en la cantidad de líquido amniótico en los fetos. Al donante se le diagnosticará oligohidramnios y el receptor tendrá demasiada agua. Esto conduce, incluso en las primeras etapas de la gestación, a la formación de pliegues en el tabique entre las vejigas del feto (los médicos ven este signo en la ecografía ya entre las 11 y 16 semanas).
nota
Si los gemelos comparten un saco amniótico común, tal signo no se detecta.
- en Segunda etapa Se ve una diferencia en el volumen de líquido amniótico, pero el feto donante no tiene la vejiga llena, es significativamente más pequeño en tamaño y peso corporal, la diferencia es del 20% o más. En el feto receptor, el médico ve una vejiga grande y llena.
- en tercera etapa Según los datos de la ecografía, es posible identificar cambios en la estructura del corazón y los vasos sanguíneos de ambos fetos, que se pueden observar tanto cuando se examinan con un aparato tradicional como cuando se utiliza Doppler. El corazón del niño receptor está muy agrandado, hay insuficiencia en el área de la válvula y el tronco pulmonar está dilatado.
- V cuarta etapa el feto receptor sufre hidropesía, todo su cuerpo está muy hinchado, el hígado y el bazo están muy agrandados y se acumula líquido en las cavidades del cuerpo.
- en la última, quinta etapa, el médico registra la muerte intrauterina de un feto o de ambos a la vez.
Es importante comprender que las etapas del síndrome no están ligadas al momento del embarazo; en circunstancias desfavorables, el síndrome se puede detectar ya al final del primer trimestre. Para los médicos, un límite importante para el desarrollo de este síndrome será de 25 a 26 semanas; si aparece antes de este período, esto conduce a resultados desfavorables y a la interrupción del embarazo incluso con un tratamiento completo.
En algunos casos, se toma la decisión de salvar solo un feto a expensas del gemelo que sufre y está más enfermo.
Manifestaciones del síndrome fetofetal durante el embarazo.
Como tal, el desarrollo de este síndrome no crea sensaciones externas y subjetivas para la madre. Se diagnostica únicamente mediante ecografía, aunque según los médicos, a menudo puede provocar la formación de lo siguiente:
En caso de muerte intrauterina del feto o de ambos, puede producirse dolor en el pecho o secreción sanguinolenta de la vagina en el contexto del síndrome. En etapas posteriores, la madre deja de sentir los movimientos de los fetos.
¿Cuáles son las consecuencias del síndrome para los fetos: donante y receptor?
Entonces, descubrimos que debido a las características estructurales de los vasos sanguíneos de la placenta, uno de los gemelos, llamado receptor, "roba" a su segundo gemelo donante. Y en esta situación, ambos niños sufren, y no solo aquel cuya sangre se escapa con oxígeno y nutrientes.
El niño donante experimenta los siguientes problemas:
- Significativamente atrasado en indicadores de crecimiento y peso, se forma debido a la privación de componentes nutricionales, lo que conduce a RCIU.
- La formación de orina disminuye o deja de separarse por completo. Esto se debe al hecho de que el flujo sanguíneo muy reducido en el cuerpo entrega poca sangre a los riñones, que funcionan muy mal y no forman orina, por lo que no fluye hacia la vejiga, que no se llena y no se llena. visible para el médico en una ecografía.
- se detecta expresado debido a la pequeña formación de orina por parte del niño y su liberación al líquido amniótico. Debido a una disminución de la función renal, el volumen de líquido amniótico disminuye drásticamente; con una disminución crítica en el volumen de líquido, las paredes del útero ejercen presión sobre el feto, lo que complica su actividad motora con un retraso en el desarrollo motor.
- Se desarrolla una disminución de la hemoglobina con glóbulos rojos, que se forma. Esto aumenta la deficiencia de oxígeno en los tejidos fetales, alterando aún más el funcionamiento de los riñones y el tejido cerebral.
El niño receptor sufre los siguientes cambios:
- Se forma un espesamiento de la sangre con la condición de policitemia, que se produce debido a la descarga activa y excesiva de sangre en los vasos fetales. Esto forma volúmenes excesivos de células sanguíneas en el contexto de un volumen de plasma ligeramente reducido.
- un aumento de la presión arterial en los vasos y un aumento del tamaño del corazón para poder bombear todo este aumento de volumen de sangre. Es más espeso y viscoso, hay mucho, para poder hacer frente al estrés es necesario aumentar el volumen de los músculos de la pared del corazón.
- El aumento de la presión y el volumen sanguíneo provocan un aumento del trabajo de los riñones fetales, lo que provoca grandes volúmenes de orina y distensión de la vejiga. El exceso de líquido ingresa al líquido amniótico y se forma.
- Los riñones también se desarrollan.
- El exceso de líquido amniótico ejerce presión sobre la placenta, lo que provoca un nacimiento aún más pronunciado del segundo feto.
La presión excesiva de uno de los fetos sobre las membranas comunes amenaza con su ruptura prematura y el inicio de un parto prematuro. La complicación más grave sería la muerte de ambos bebés.. En ausencia de tratamiento, este escenario alcanza el 80-100%, especialmente si la patología se desarrolló antes de las 25 semanas de embarazo.
¿Cuánto tiempo pasa antes de que se diagnostique el síndrome fetofetal?
 Para desarrollar tácticas para controlar el embarazo con un síndrome similar, es importante establecer un diagnóstico oportuno y extremadamente preciso, determinando la gravedad de la patología y la gravedad del sufrimiento de ambos fetos. Por lo general, el síndrome de transfusión fetofetal se puede identificar durante la menstruación y después de identificar a los gemelos y su tipo (gemelos idénticos con placenta común). Ya con esto, la mujer está incluida en el grupo de riesgo y es monitoreada cuidadosamente, realizando ecografías varias veces antes del período de 16 a 20 semanas. Si se identifican sospechas del síndrome, se llevan a cabo estudios adicionales, lo que ayuda a predecir complicaciones y desarrollar tácticas para un mayor control y tratamiento.
Para desarrollar tácticas para controlar el embarazo con un síndrome similar, es importante establecer un diagnóstico oportuno y extremadamente preciso, determinando la gravedad de la patología y la gravedad del sufrimiento de ambos fetos. Por lo general, el síndrome de transfusión fetofetal se puede identificar durante la menstruación y después de identificar a los gemelos y su tipo (gemelos idénticos con placenta común). Ya con esto, la mujer está incluida en el grupo de riesgo y es monitoreada cuidadosamente, realizando ecografías varias veces antes del período de 16 a 20 semanas. Si se identifican sospechas del síndrome, se llevan a cabo estudios adicionales, lo que ayuda a predecir complicaciones y desarrollar tácticas para un mayor control y tratamiento.
En primer lugar, es necesaria una ecografía completa del feto, que es más indicativa a partir del segundo trimestre. Según el estadio de la patología, la ecografía determina polihidramnios en el feto receptor, que no se corresponde con la edad gestacional, así como un fuerte aumento en el tamaño de la vejiga y, si se trata de procesos graves, hinchazón general del cuerpo. y defectos en el desarrollo de los órganos internos. En el feto donante se detecta oligohidramnios y disminución del tamaño tanto del cuerpo como del peso y de la vejiga.
nota
Según la fetometría se detecta un marcado desequilibrio entre el tamaño y el peso de los fetos, no tienen correspondencia en las circunferencias de la cabeza, abdomen y tórax, diferentes longitudes de huesos tubulares y no se corresponden con su edad gestacional. La diferencia según los datos ecográficos del síndrome alcanza el 20% o más.
Los problemas con el flujo sanguíneo en el feto, tanto del donante como del receptor, se determinan con base en los datos de la doplerometría, y los cambios en el donante con defectos y agrandamiento del corazón se determinan con base en los datos del examen del corazón.
Métodos de tratamiento para el síndrome fetofetal.
Como dijimos anteriormente, sin un tratamiento completo y activo, este síndrome en casi el 100% de los casos conduce a la muerte de ambos fetos o al nacimiento de niños extremadamente graves que prácticamente no sobreviven. La terapia conservadora con fármacos vasculares y agentes para normalizar la microcirculación en los vasos de la placenta y el cordón umbilical ha demostrado ser ineficaz y se utiliza únicamente como terapia adicional y auxiliar al planificar o realizar una corrección quirúrgica. El mismo pronóstico tiene el uso de terapia hormonal a través de preparados de progesterona u otros medicamentos aplicables para prolongar el embarazo en obstetricia. Hoy en día, sólo las técnicas modernas y radicales pueden ayudar a resolver el problema del síndrome de transfusión feto-fetal:
Los instrumentos y equipos modernos con precisión informática permiten minimizar los riesgos de complicaciones y lograr una tasa de supervivencia de un feto de hasta el 100% y de dos fetos a la vez, de hasta el 90%. Las operaciones suelen realizarse en el extranjero, son caras y todavía no es posible realizarlas aquí de forma gratuita.
¿Cuáles son el pronóstico para el desarrollo del síndrome durante la gestación?
El desarrollo del síndrome de anomalía del flujo sanguíneo feto-fetal sin un tratamiento completo e intervenciones quirúrgicas radicales conducirá a un pronóstico desfavorable. Si una mujer con un embarazo de este tipo no es atendida por un médico, existe casi un 100% de probabilidad de muerte de ambos fetos en las primeras etapas de la gestación. Tal embarazo termina con su interrupción espontánea.
Si se realiza un diagnóstico y se realiza una cirugía durante el embarazo, los resultados pueden depender de muchos factores:
- ¿Qué etapa de desarrollo está presente en el momento de la terapia?
- ¿cuanto dura el embarazo de una mujer?
- ¿La madre tiene determinadas patologías de salud?
- ¿Existen desviaciones durante la gestación además de problemas fetales?
Los padres a menudo se enfrentan a una elección difícil y triste: salvar la vida de al menos uno de los fetos o perder a ambos, pero incluso en este caso el pronóstico para la salud del segundo bebé no será 100% positivo. Es importante aplicar medidas terapéuticas desde las primeras etapas del embarazo. Pero hoy en día no se han desarrollado medidas preventivas para esta afección debido a que se desconocen las causas exactas de su aparición. Es imposible predecir si tal problema se desarrollará durante el embarazo o no.
Alena Paretskaya, pediatra, columnista médica
El síndrome fetofetal es un fenómeno bastante común, aunque no todo el mundo ha oído hablar de él. En primer lugar, este síntoma se refiere al embarazo en el que la madre espera gemelos. Para conocer los principales factores de riesgo de esta patología es necesario comprender cómo se produce y cómo se manifiesta.
código ICD-10
O43.0 Síndromes de transfusión placentaria
P02.3 Afecciones del feto y del recién nacido debidas al síndrome de transfusión placentaria
P50.3 Sangrado en el feto del otro gemelo idéntico
Epidemiología
Las estadísticas indican una prevalencia muy grave de este síndrome. Los gemelos monocigóticos ocurren en 3-5 de cada 1000 embarazos. Aproximadamente el 75% de los gemelos monocigóticos son monocoriales. Y el desarrollo del síndrome fetofetal ocurre en el 5-38% de los gemelos monocoriales. El síndrome de transfusión feto-fetal grave representa entre el 60% y el 100% de la mortalidad fetal o neonatal. La muerte de un gemelo se asocia con secuelas neurológicas en el 25% de los gemelos supervivientes.
, , , ,
Causas del síndrome fetofetal.
Mucha gente ha oído hablar del concepto de síndrome de transfusión feto-fetal o síndrome de transfusión feto-fetal. ¿Lo que es?
El síndrome fetofetal es una enfermedad de la placenta, un órgano que se desarrolla en el útero durante el embarazo, conecta el suministro de sangre de la madre al feto y proporciona nutrición a su descendencia. Los fetos gemelos en desarrollo suelen ser normales hasta que las anomalías en el flujo sanguíneo dentro de la placenta provocan la aparición de un proceso patológico.
La aparición de este síndrome es el resultado de una transfusión de sangre intrauterina de un gemelo (donante) a otro gemelo (receptor). La transfusión de sangre de un gemelo donante a un gemelo receptor se produce a través de anastomosis vasculares placentarias. La anastomosis vascular más común es una anastomosis profunda de una arteria y una vena a través del lóbulo placentario común. Este síndrome ocurre sólo en gemelos monocigóticos (idénticos) con placenta monocoriónica. El gemelo donante suele ser más pequeño y pesa al nacer un 20% menos que el peso al nacer del receptor.
La patología es una complicación específica de los gemelos monocigóticos con placenta monocoriónica. Los gemelos monocigóticos que tienen placentación dicoriónica no corren riesgo.
Las causas del síndrome fetofetal no están del todo claras. Sin embargo, se sabe que las anomalías durante la división del óvulo de la madre después de la fecundación provocan anomalías en la placenta, que en última instancia pueden provocar el síndrome de transfusión gemelar.
El desarrollo normal de los gemelos idénticos (monocigóticos) comienza con la fertilización del óvulo de la madre por el espermatozoide del padre. Durante los primeros tres días después de la fertilización, el óvulo fertilizado (cigoto) se divide en dos embriones completamente idénticos. Estos dos embriones, que se alimentan de placentas separadas (dicoriónicas) durante el embarazo, eventualmente se convierten en dos individuos (gemelos monocigóticos) que tienen una composición genética casi idéntica.
Sin embargo, en algunos casos de gemelos monocigóticos, el cigoto tarda más de tres días en dividirse en dos embriones completos. Los científicos han notado que cuanto más tarda un cigoto en dividirse, más problemas pueden surgir durante un embarazo gemelar. Si el cigoto tarda de cuatro a ocho días en dividirse, los gemelos comparten una placenta (monocoriónica) y la membrana que separa los dos sacos amnióticos del feto es delgada (diamniótica). Si el óvulo fertilizado se divide dentro de ocho a doce días, los gemelos comparten una placenta (monocoriónica) y ninguna membrana divisoria; por lo tanto, los dos fetos comparten esencialmente un saco amniótico (monoamniótico). Se ha informado que el síndrome de transfusión feto-fetal ocurre en ambos tipos de embarazos (monocoriónico-diamónico y monocoriónico-monoamniónico). No está claro por qué un cigoto se divide en gemelos y por qué en algunos casos tarda más de lo habitual. El síndrome fetofetal en gemelos ocurre con mayor frecuencia en el embarazo diamniótico monocoriónico. Por lo tanto, un embarazo de este tipo es un factor de riesgo, especialmente si ha habido casos similares en la familia.
Patogénesis
La patogénesis del desarrollo del síndrome radica en las peculiaridades del suministro de sangre a los niños en el útero. La mayoría de los gemelos idénticos comparten una placenta en la que los vasos sanguíneos conectan el cordón umbilical y la circulación fetal (anastomosis placentarias). Los cordones umbilicales conectan a los fetos gemelos con la placenta. En la mayoría de los casos, el flujo sanguíneo se equilibra entre los gemelos a través de estos vasos sanguíneos que los conectan. Sin embargo, cuando ocurre el síndrome de doble transfusión, la sangre comienza a fluir de manera desigual a través de los vasos sanguíneos que los conectan. Como resultado, un feto gemelo recibe demasiada sangre (receptor) mientras que el otro gemelo recibe muy poca (donante). Los gemelos, aunque hasta ahora se hayan desarrollado normalmente, ahora pueden empezar a mostrar síntomas diferentes dependiendo del momento del embarazo en el que se haya producido el desequilibrio en el flujo sanguíneo (trasplante de gemelos). El trasplante de gemelos puede ocurrir en cualquier momento durante el embarazo. Si se produce un desequilibrio en el flujo sanguíneo al principio del embarazo (primer trimestre), uno de los fetos gemelos puede simplemente dejar de desarrollarse; como resultado, sólo se detectará un feto durante el resto del embarazo. Si se realiza una transfusión poco antes o durante el parto, los gemelos pueden presentar síntomas asociados con una falta o un exceso repentino de suministro de sangre. Sin embargo, si el síndrome de doble transfusión ocurre durante el embarazo (segundo trimestre), pueden ocurrir una variedad de síntomas.
No está del todo claro por qué se produce tal desequilibrio. Sin embargo, se cree que varios factores diferentes pueden influir, incluido el grado en que la placenta puede estar distribuida de manera desigual entre los dos fetos, el tipo y número de vasos sanguíneos conectados (anastomosis) en la placenta compartida y los cambios de presión en el útero de la madre (como ocurre con el polihidramnios o con la contracción del útero durante el parto).
, , , , , , , , , ,
Síntomas del síndrome fetofetal.
Los síntomas del síndrome fetofetal se desarrollan cuando ya hay una gran pérdida de sangre, lo que provoca trastornos. Durante el desarrollo fetal normal, la mayoría de los gemelos idénticos (monocigóticos) crecen aproximadamente al mismo ritmo y pesan pesos similares cuando nacen. Sin embargo, si los gemelos tienen síndrome de transfusión gemelar a mitad del embarazo (segundo trimestre), pueden diferir mucho en la velocidad y el tamaño de su desarrollo. Mientras que el gemelo receptor puede volverse más grande de lo normal, el gemelo donante puede sufrir un retraso grave en el crecimiento.
El suministro adicional de sangre al gemelo receptor puede provocar insuficiencia cardíaca, provocando que se acumule líquido en algunas de sus cavidades, como en el abdomen (ascitis), alrededor de los pulmones (derrame pleural) o alrededor del corazón (derrame pericárdico). La ingestión de exceso de sangre ejerce una presión constante sobre el corazón y los vasos sanguíneos del feto, lo que eventualmente puede causar insuficiencia cardíaca congestiva. Cuando el feto está anémico o carece de sangre y oxígeno, intenta utilizar lo que puede de forma más eficiente. Esto se logra enfocando el flujo sanguíneo a los órganos más importantes (cerebro y corazón) y cerrando órganos menos importantes como los riñones. Por lo tanto, el gemelo "donante" producirá mucha menos orina, y a veces ninguna. Mientras tanto, el receptor gemelo está sobrecargado de sangre y volumen y, como resultado, orina en exceso. El gemelo donante corre el riesgo de desarrollar insuficiencia renal y de otros órganos debido a un flujo sanguíneo insuficiente. Debido a los vasos sanguíneos que conectan la circulación de dos fetos a través de una placenta compartida, si un gemelo muere, el otro gemelo enfrenta un grave riesgo de muerte o daño a órganos vitales.
Por otro lado, el gemelo donante tiene un suministro de sangre insuficiente, lo que puede provocar anemia y restricciones de crecimiento potencialmente mortales. Si el gemelo donante desarrolla una restricción grave del crecimiento, puede producirse un suministro insuficiente de oxígeno (hipoxia) al cerebro en desarrollo durante el embarazo o por dificultad respiratoria. Como resultado, puede producirse daño cerebral que puede provocar parálisis cerebral. Por lo tanto, los síntomas pueden aparecer solo durante el examen de ultrasonido; en primer lugar, se trata de una gran diferencia en el peso de los fetos.
Cuando se producen gemelos monocoriales con síndrome de transfusión feto-fetal a mitad del embarazo, un gemelo puede morir debido a que recibe muy poca sangre, demasiada sangre o muy poca porción de placenta (insuficiencia placentaria grave). Luego, la sangre puede pasar del gemelo vivo al gemelo fallecido. Esta reducción del flujo sanguíneo a ciertas áreas de este feto puede poner en peligro la vida o provocar diversas anomalías del desarrollo. En algunos casos, pueden ocurrir lesiones cerebrales graves, que resultan en la formación de quistes o cavidades en la capa externa del cerebro o la ausencia de hemisferios cerebrales.
Pero es importante diagnosticar el síndrome cuando el niño aún no ha muerto. Por tanto, los primeros signos del síndrome pueden ir acompañados de manifestaciones clínicas como aumento repentino del perímetro abdominal, dificultad para respirar, tensión abdominal, compresión e incluso rotura prematura de la placenta.
, , , , ,
Etapas
Las etapas del síndrome corresponden al grado de gravedad. Se distinguen según los datos de la ecografía.
- Estadio I: Vejiga visible en un donante gemelo con hallazgos Doppler normales. Volumen desigual de líquido amniótico.
- Etapa II: la vejiga del gemelo donante está vacía y no puede detectarse mediante ecografía.
- Estadio III: vejiga vacía en el donante gemelo, flujo sanguíneo anormal a través del cordón umbilical y la placenta; se identifica mediante ecografía Doppler.
- Etapa IV: uno o ambos fetos retienen líquido, lo que provoca hinchazón.
- Etapa V: Muerte de uno de los fetos.
, , ,
Formularios
Complicaciones y consecuencias.
Las consecuencias del síndrome son más graves si se desarrolla en las primeras etapas. La inestabilidad de la presión arterial fetal puede provocar isquemia cerebral tanto en los gemelos donantes como en los receptores. La isquemia cerebral fetal puede provocar leucomalacia periventricular, microcefalia y parálisis cerebral. Cuanto antes nacen los gemelos, mayor es la incidencia de morbilidad y mortalidad posnatal.
En el contexto del síndrome también pueden desarrollarse complicaciones neurológicas. La muerte intrauterina de un gemelo puede provocar secuelas neurológicas en el gemelo superviviente. La implicación aguda del gemelo superviviente en la circulación relajada del gemelo fallecido puede provocar isquemia intrauterina del sistema nervioso central.
Diagnóstico del síndrome fetofetal.
El diagnóstico del síndrome fetofetal se basa en métodos instrumentales. El síndrome fetofetal se puede detectar durante el embarazo (segundo trimestre) mediante ecografía, una técnica que crea una imagen del feto midiendo el reflejo de las ondas sonoras. En el examen ecográfico, se puede sospechar el síndrome cuando un gemelo tiene oligohidramnios y se observa hidramnios en el otro.
Los signos generales del síndrome se pueden diagnosticar basándose en ciertos datos.
- Gemelos del mismo sexo con la misma placenta.
- Membrana divisoria delgada (de dos capas) entre los sacos amnióticos. No hay señal de doble pico.
- Polihidramnios y oligohidramnios combinados. Bolsa vertical máxima (MVP) de más de 8 cm alrededor del gemelo receptor y menos de 2 cm alrededor del feto donante. El gemelo donante puede quedar "atascado" como resultado del oligohidramnios.
- Signos de sobrehidratación o insuficiencia cardíaca en ambos fetos. Esto es más común en receptores más grandes.
- No siempre existe una disparidad de tamaño significativa entre gemelos. Cuando ocurre un desacuerdo, el donante es la contraparte menor y el receptor es la contraparte mayor.
Los primeros signos del síndrome fetofetal, antes de que el gemelo se atasque, incluyen que el feto tenga la vejiga persistentemente distendida en comparación con el otro gemelo.
La ecocardiografía fetal a menudo se realiza para evaluar más a fondo la gravedad del síndrome fetofetal. Los ecocardiogramas fetales son exámenes ecográficos especializados y dirigidos del corazón realizados por cardiólogos pediátricos. Los primeros cambios en la insuficiencia cardíaca generalmente se observan primero en el receptor, ya que su corazón tiene dificultad para bombear el exceso de sangre. Estos estudios instrumentales pueden revelar un aumento del tamaño de algunas cámaras del corazón y cambios en el flujo a través de las válvulas cardíacas (p. ej., regurgitación tricúspide). Si el estrés y la sobrecarga del receptor no se tratan, los cambios progresivos pueden incluir una disminución de la función de las cámaras cardíacas y el posible desarrollo de un estrechamiento de una de las válvulas cardíacas (estenosis pulmonar).
El diagnóstico instrumental no se limita únicamente a estos métodos. Finalmente, utilizando información tanto del ecocardiograma como del examen de ultrasonido obstétrico, buscamos patrones de flujo sanguíneo en la arteria y vena umbilicales y otros vasos sanguíneos fetales importantes. La sangre de la arteria umbilical normalmente fluye desde el feto hacia la placenta, intentando obtener oxígeno fresco y nutrientes de la circulación de la madre. Si la condición de la placenta empeora, se vuelve cada vez más difícil que la sangre fluya hacia y dentro de la placenta. Con cada latido del corazón, el feto empuja sangre hacia la placenta (en la fase de sístole) a través de la arteria umbilical y, por lo general, este ritmo es lo suficientemente fuerte como para que la sangre continúe fluyendo hacia la placenta incluso cuando el corazón se llena nuevamente para el siguiente. En algunos casos, a medida que avanza el síndrome fetofetal, el flujo hacia adelante en la arteria umbilical del donante puede disminuir entre latidos. Si la afección empeora, es posible que no haya flujo mientras el corazón del feto se llena.
Todos los resultados del ecocardiograma y la ecografía se tienen en cuenta al determinar la gravedad del fetofeto para cada embarazo individual.
Las pruebas no son específicas para este síndrome, por lo que la mujer debe realizarse todas las pruebas programadas según el cronograma.
, , , , , , ,
Diagnóstico diferencial
El diagnóstico diferencial del síndrome fetofetal se realiza con síndromes cuyos síntomas pueden ser similares al síndrome de doble transfusión. El gemelo acardial es un trastorno poco común que a veces ocurre cuando las mujeres están embarazadas de gemelos idénticos (monocigóticos). También se han notificado varios casos en trillizos idénticos. En el gemelo acardial, hay una conexión directa de una de las dos arterias umbilicales de un gemelo con dos gemelos que tienen solo una arteria y una vena umbilicales. Algunos investigadores creen que los gemelos pueden experimentar inicialmente un desarrollo embrionario temprano normal. Sin embargo, muy temprano en el embarazo, la sangre comienza a fluir de manera anormal a través de la arteria umbilical comunicante del feto hasta la unión arterial, y uno de los gemelos comienza a proporcionar circulación a ambos fetos.
Dependiendo de cuándo se produzca este desequilibrio en el flujo sanguíneo durante el embarazo, es posible que el corazón en desarrollo del otro gemelo no se desarrolle normalmente, lo que resulta en una ausencia de estructura cardíaca o en la presencia de estructuras cardíacas muy primitivas. En todos los casos, este gemelo (gemelo acardiaco) también presenta otras anomalías subyacentes, como la ausencia de estructuras cerebrales o de cerebro. En la mayoría de los casos, el doble no presenta malformaciones; sin embargo, la tensión permanente sobre el corazón por tener que donar sangre al otro gemelo puede provocarle insuficiencia cardíaca. En el gemelo acardial, puede haber un exceso de líquido amniótico (hidramnios), lo que hace que el útero de la madre crezca más rápido de lo normal para su etapa del embarazo. Se desconoce la causa del gemelo acardíaco.
Tratamiento del síndrome fetofetal.
En el tratamiento del síndrome fetofetal existen actualmente seis opciones terapéuticas:
- manejo conservador sin intervención;
- interrupción del embarazo;
- feticidio selectivo;
- amniorreducción terapéutica;
- septostomía amniótica;
- Ablación endoscópica de vasos comunicantes.
De estos métodos, la amniorreducción terapéutica es probablemente la modalidad de tratamiento más utilizada y aceptada, aunque la ablación endoscópica con láser está ganando popularidad.
El tratamiento quirúrgico tiene ventajas porque la vida de los bebés depende de la rapidez del resultado. Debido a que el síndrome de transfusión es un trastorno progresivo, el tratamiento temprano puede prevenir complicaciones, incluido el parto prematuro y la rotura prematura de membranas debido al exceso de líquido (polihidramnios). La elección del tratamiento para el síndrome depende de la gravedad de la afección y de la etapa actual de su embarazo. Todos los pacientes con estadio II, III o IV, y algunos pacientes con estadio I, deben estudiar y considerar la intervención fetal. En la mayoría de los casos, la intervención con láser fetoscópico será la terapia óptima adecuada.
La amniorreducción o amniocentesis es un procedimiento que consiste en drenar el exceso de líquido amniótico. Utilizando guía ecográfica, se coloca la aguja en el saco del receptor y se extraen con cuidado entre 2 y 3 litros de líquido. Esta terapia tiene como objetivo prevenir el riesgo de parto prematuro por estirar demasiado el útero. Además, al reducir el volumen de líquido se obtuvo una disminución de la presión de la red vascular intraamniótica y placentaria, lo que mejora el flujo sanguíneo placentario. A medida que continúa la causa subyacente del síndrome, el líquido en el saco se vuelve a acumular. En consecuencia, es posible que sea necesario repetir la amniorreducción varias veces durante el embarazo.
El feticidio selectivo implica interrumpir una transfusión de sangre matando deliberadamente a un gemelo. Se recomienda su uso en las primeras etapas, cuando otros métodos son ineficaces y un niño puede provocar la muerte de otro, y luego ambos pueden perderse. Este proceso requiere que todas las conexiones vasculares sean ocluidas simultáneamente, para lo cual se utiliza la oclusión del cordón umbilical.
La oclusión del cordón umbilical es un procedimiento que se realiza dentro del útero a través de una membrana colocada por una guía ecográfica en el saco de un gemelo, generalmente el donante (el más pequeño). Unas pinzas especiales agarran el cordón y pasa una corriente eléctrica entre las pinzas, coagulando los vasos sanguíneos del cordón umbilical del feto. Esto detiene el flujo de sangre y el niño muere.
Un niño sobreviviente generalmente no tiene efectos a largo plazo. Como ocurre con cualquier procedimiento invasivo intrauterino, pueden ocurrir complicaciones a corto plazo, como parto prematuro, rotura de membranas, infección o sangrado. Pero en más del 90% de los casos, el procedimiento da como resultado el nacimiento de un bebé vivo en un futuro próximo sin discapacidades permanentes. Este procedimiento es técnicamente factible y generalmente de corta duración, por lo que las complicaciones quirúrgicas maternas son muy raras.
El tratamiento tradicional y la homeopatía no se utilizan para el síndrome fetofetal.
Pronóstico
El pronóstico del síndrome fetofetal depende del estadio y la gravedad de la discordancia fetal. La tasa de supervivencia promedio es del 50 al 65%; esta cifra es del 77% si el tratamiento se inició durante la etapa I. Al comparar el pronóstico después de diferentes tratamientos, se encontró que hubo un 76% de supervivencia de al menos un feto y un 36% de supervivencia de ambos gemelos usando láser, en comparación con un 51% de supervivencia de al menos un feto y un 26% de supervivencia. de ambos gemelos con amniorreducción.
El síndrome fetofetal es una complicación relativamente común y grave del embarazo monocoriónico. El diagnóstico debe sospecharse en cualquier embarazo con un aumento repentino del perímetro abdominal y puede confirmarse mediante ecografía. Pero existen métodos de tratamiento y conviene recordar que cuanto antes se inicie el tratamiento, mayores serán las posibilidades de salvar a ambos fetos.
El embarazo múltiple siempre supone un gran riesgo tanto para la futura madre como para el feto. Un embarazo de este tipo suele ser complicado; también pueden surgir situaciones peligrosas durante el parto o en el período posparto. Pero quizás una de las mayores preocupaciones de los médicos durante los embarazos múltiples es el desarrollo de diversos tipos de patologías intrauterinas. Como saben, en los embarazos múltiples patológicos, los defectos congénitos se diagnostican con mucha más frecuencia que en los embarazos únicos fisiológicos. El síndrome de transfusión fetofetal es una complicación peligrosa en aproximadamente el 20% de los embarazos de gemelos monocigóticos.
Síndrome de transfusión feto-fetal en embarazos múltiples
El síndrome de transfusión de sangre feto-fetal provoca mortalidad perinatal en al menos el 60% de los casos. Esta peligrosa condición se debe a la presencia de vasos anastomosados entre los dos sistemas circulatorios fetales. En la mayoría de los casos, las anastomosis se encuentran en lo profundo de la placenta. La complicación ocurre a menudo en gemelos idénticos con placenta monocoriónica, mientras que en gemelos idénticos con placenta bicoriónica, la aparición de esta complicación es mucho menos común. La gravedad de la patología depende de la intensidad de la redistribución de la sangre entre los fetos a través de anastomosis, que pueden ubicarse en diferentes direcciones, ser de diferentes tamaños y en diferentes cantidades.
Transfusión de sangre feto-fetal:
- diagnóstico de síndrome de transfusión de sangre feto-fetal;
- tratamiento del síndrome de transfusión de sangre feto-fetal;
- Perfusión inversa en el síndrome de transfusión de sangre feto-fetal.
Diagnóstico del síndrome de transfusión de sangre feto-fetal.
En el síndrome de transfusión feto-fetal, uno de los fetos es el feto donante y el otro es el feto receptor.
El feto donante desarrolla hipovolemia en el contexto de insuficiencia placentaria debido a la pérdida de sangre y la hipoxia, y el feto receptor sufre insuficiencia cardíaca como resultado de la hipervolemia. El examen de ultrasonido permite diagnosticar el síndrome de transfusión de sangre feto-fetal. Los signos específicos de este síndrome son los siguientes datos ecográficos:
- polihidramnios severo y vejiga grande con poliuria en el feto receptor;
- “ausencia” casi completa de vejiga y anuria en el feto donante.

Tratamiento del síndrome de transfusión feto-fetal
El único tratamiento eficaz para el síndrome de transfusión feto-fetal es la técnica sonoendoscópica.
Bajo control ecográfico, se realiza la coagulación endoscópica con láser de los vasos anastomosantes de la placenta. Con la ayuda de la coagulación endoscópica con láser, es posible prolongar el embarazo aproximadamente 14 semanas, mientras que la probabilidad de muerte intrauterina de al menos uno de los fetos se reduce varias veces. Si no es posible realizar la coagulación con láser de los vasos anastomosantes de la placenta, el exceso de líquido amniótico se drena de la cavidad amniótica del feto receptor. Este tratamiento se puede realizar repetidamente durante todo el período del embarazo.