Patologia omówiona w tym artykule odnosi się do jednego z rodzajów ektopowego zapłodnienia komórki jajowej. Ciąża jajnikowa jest rozpoznawana dość rzadko i stanowi zaledwie do jednego procenta wszystkich przypadków ciąży pozamacicznej.
Kod ICD-10
O00.2 Ciąża jajnikowa
Przyczyny ciąży jajnikowej
Ten obraz kliniczny obserwuje się, jeśli komórka jajowa nie ma czasu opuścić jajnika i zostaje uwolniona z pęcherzyka, ale została już zapłodniona przez plemnik. Rozpoczyna się dalsze planowane dojrzewanie jaja, które nie porusza się już dalej, ale nadal się rozwija, przyczepione do jajnika.
W ciele kobiety nie ma zmian, które bezpośrednio prowadzą do danej patologii, ale ogólnie możemy mówić o źródłach, które mogą wywoływać różne rodzaje ciąży pozamacicznej.
Przyczyny ciąży jajnikowej są różne. Jak wykazały badania i obserwacje prowadzone w tym zakresie, omawiane odchylenie od prawidłowego przebiegu ciąży może być spowodowane:
- Wcześniejsza choroba zakaźna, która wystąpiła w tkance macicy, a także w przypadku zapalenia endometrium.
- Przeziębienia narządów płciowych.
- Wraz z rozwojem niedrożności jajowodów.
- Mogą to być konsekwencje operacji wykonywanych na narządach miednicy lub genitaliach.
- Ciąża jajnikowa może być wywołana zmianami wpływającymi na obszary genetyczne i endokrynologiczne ludzkiego ciała.
- Obecność torbieli lub formacji policystycznych.
- Wrodzony lub nabyty niedorozwój jajnika.
- Konsekwencje terapii farmakologicznej z użyciem silnych leków.
- Terapia przeprowadzona w celu uwolnienia kobiety od niepłodności.
Jak wykazały obserwacje, w dziewięciu na dziesięć przypadków doszło do bez oczywistych przyczyn, czyli do ciąży jajnikowej, która rozwinęła się „przypadkowo”.
Objawy ciąży jajnikowej
Przebieg ciąży danego typu postępuje, bez żadnych negatywnych objawów. Sam rozwój zarodka przebiega bez oczywistych odchyleń, praktycznie bez odchyleń od naturalnej ciąży wewnątrzmacicznej. Nawet w późniejszych stadiach kobieta zaczyna czuć ruchy dziecka. Takie okresy osiąga się dzięki temu, że tkanka jajnika jest dość elastyczna i zdolna do rozciągania się do pewnego punktu. Ale taka idylla na razie ma miejsce.
W momencie, gdy wielkość zarodka osiągnęła parametry krytyczne (ściany jajnika nie są w stanie dalej się rozciągać, osiągnęły swój limit), kobieta zaczyna odczuwać objawy ciąży jajnikowej, które zaczynają się pojawiać:
- Pojawienie się oczywistych oznak wczesnej zatrucia.
- Powiększenie gruczołów sutkowych i ich zwiększony ból.
- Długotrwałe plamienie i plamienie z pochwy.
- Silny ból w podbrzuszu, ból punktowy zlokalizowany w miejscu ciąży.
- Ból zaczyna stopniowo promieniować do okolicy lędźwiowej i/lub jelita grubego (odbytu). Atak może trwać od kilku minut do kilku godzin. Podczas ataku pojawia się osłabienie, zawroty głowy i nudności.
- Gwałtowny spadek ciśnienia krwi.
- Pojawienie się bolesnych wypróżnień.
- Ciało kobiety w ciąży przechodzi w stan omdlenia lub stanu poprzedzającego omdlenie.
Nieco później, gdy rozmiar płodu jeszcze bardziej się zwiększy, kobieta zaczyna odczuwać krwawienie wewnętrzne, a ból staje się bardziej intensywny. Jego wzrost może spowodować utratę przytomności w wyniku bolesnego szoku. Tej symptomatologii może towarzyszyć wzrost temperatury ciała kobiety. Zespół objawów wymienionych powyżej wskazuje na pęknięcie narządu.
Nawet przy pierwszym pojawieniu się nieprzyjemnych dolegliwości kobieta w ciąży powinna zasięgnąć porady lekarza położnika – ginekologa prowadzącego ciążę. A jeśli sytuacja wymknie się spod kontroli i objawy nasilą się, należy pilnie wezwać pogotowie.
Rozpoznanie ciąży jajnikowej
Należy od razu wyjaśnić, że ciąża pozamaciczna, a konkretnie rodzaj jej rozwoju omawiany w tym artykule, jest bardzo niebezpieczny. Stanowi zagrożenie nie tylko dla zdrowia nienarodzonego dziecka i jego matki, ale także zwiększa ryzyko śmierci kobiety.
W większości przypadków dziecko nie przeżywa, ale zapewnienie ofierze opieki medycznej w odpowiednim czasie zwiększa szanse kobiety na przeżycie. Przecież w momencie pęknięcia jajnika dochodzi do ciężkiego krwawienia. A jeśli nie zostanie zatrzymany na czas, pacjent po prostu wykrwawi się na śmierć.
Dlatego nawet przy najmniejszym podejrzeniu ciąży pozamacicznej rodzącą należy natychmiast hospitalizować. Ostry, ostry ból w okolicy biodrowej pozwala podejrzewać wewnętrzne pęknięcie. Najczęściej takie objawy pojawiają się po czterech tygodniach od momentu spóźnienia się okresu – nie jest to jednak dogmat.
Jednocześnie badanie wizualne kobiety przez położnika-ginekologa na krześle za pomocą specjalnego lustra pokazuje lekarzowi miękkość tkanek macicy i szyjki macicy (co wskazuje na obecność ciąży). Jednocześnie ich odcień nadaje niebieskawy odcień.
Podczas badania palpacyjnego doświadczony ginekolog stwierdza jednostronny wzrost rozmiaru i zwiększoną bolesność jajnika. W tym przypadku narząd nie jest wyraźnie wyprofilowany.
Specjalista zaczyna porównywać czas ostatniej miesiączki i parametry wielkości macicy. Ich rozbieżność jest powodem przepisania ukierunkowanego badania dodatkowego.
Dokładność w postawieniu prawidłowej diagnozy jest możliwa tylko dzięki badaniu ultrasonograficznemu narządów płciowych kobiety. Diagnosta za pomocą specjalnego urządzenia medycznego dokładnie bada narządy miednicy, jamę macicy i stan endometrium. Ultradźwięki pozwalają zidentyfikować zapłodnione jajo i miejsce jego przyczepu.
Jeżeli pomimo wszelkich oznak ciąży zarodek nie zostanie znaleziony w macicy, a diagnosta stwierdzi obecność skrzepów krwi i płynu w jamie otrzewnej lub w okolicy za macicą, lekarz stawia diagnozę ciąży pozamacicznej.
U kobiety w ciąży należy także wykonać badanie moczu i krwi w celu określenia zawartości ludzkiej gonadotropiny kosmówkowej (hCG) oraz poziomu progesteronu. Ludzka gonadotropina kosmówkowa jest specjalnym białkiem hormonalnym wytwarzanym przez komórki błonowe rosnącego płodu przez cały okres ciąży. Jego obecność i wystarczająca ilość pozwala na utrzymanie prawidłowego przebiegu ciąży. To hCG hamuje proces wywołujący pojawienie się miesiączki, pozwalając uratować dziecko.
Istnieją pewne standardy, według których dokonuje się porównań. Jednocześnie wykwalifikowany specjalista wie, że poziom progesteronu w przypadku ciąży pozamacicznej jest nieco niższy niż w przypadku ciąży prawidłowej.
Test powtarza się po 48 godzinach. Jednocześnie porównuje się wskaźniki hCG. Jeśli jego cechy pozostaną niezmienione, fakt ten potwierdza jedynie ektopowe zapłodnienie jaja.
Ciąża jajnikowa w USG
Po zarejestrowaniu przyszłej matki u ginekologa w klinice przedporodowej specjalista musi przepisać pacjentowi USG macicy. Badanie to, przeprowadzone we wczesnych stadiach ciąży, powinno uchronić przed dalszym rozwojem jakichkolwiek nieprawidłowości patologicznych.
Należy również zaznaczyć, że obraz kliniczny może powstać, gdy w badaniu będą widoczne dwa paski, co oznacza pozytywną reakcję na zapłodnienie komórki jajowej, podczas gdy badanie USG mówi coś przeciwnego – w macicy nie ma zarodka. Ta rozbieżność jest jedną z oznak rozwijającej się ciąży pozamacicznej.
Dlatego badania przeprowadza się ostrożniej. Ciążę jajnikową ustala się za pomocą ultradźwięków, jeśli zapłodnione jajo znajduje się w rzucie jajnika. W tym przypadku diagnosta zwykle zauważa, że zarodek i macica są bezpośrednio połączone więzadłem jajnika.
Ale warto trochę uspokoić kobiety. Obecność objawów bólowych nie jest obowiązkowym wskaźnikiem ciąży jajnikowej. Ta symptomatologia może również objawiać się w wyniku wielu innych chorób (na przykład choroby policystycznej).
Leczenie ciąży jajnikowej
Jeżeli stan zdrowia kobiety ciężarnej ulegnie choćby nieznacznemu pogorszeniu, powinna niezwłocznie zgłosić się do lekarza-położnika-ginekologa w celu wykonania badania. Jeśli stan kobiety gwałtownie się pogarsza, konieczna jest pilna pomoc lekarska.
Jeśli ciąża pozamaciczna nie zostanie wykryta w odpowiednim czasie, po pewnym czasie (zwykle ten okres wynosi około miesiąca) kobieta w ciąży może odczuwać ostry ból brzucha i krwawienie z macicy.
W takiej sytuacji zegar odlicza już godziny i minuty.
Obecnie, w zależności od nasilenia obrazu klinicznego patologii, lekarze mają dwie metody leczenia ciąży jajnikowej: chirurgię i terapię lekową.
W ramach leczenia farmakologicznego przyjmuje się leki o określonym charakterze farmakologicznym. Jednym z tych leków jest metotreksat, którego zastrzyki mogą wywołać śmierć zarodka i resorpcję już utworzonych tkanek. Stosowanie tego leku pozwala utrzymać jajniki i jajowód nieudanej matki w zdrowym stanie. Zabieg ten umożliwia kobiecie ponowne poczęcie dziecka w przyszłości i bezpieczne donoszenie go do terminu porodu.
Dziś lek ten nie jest jeszcze tak aktywnie stosowany w leczeniu ciąży pozamacicznej: kraje WNP zapewniają tylko 5 do 8%, podczas gdy liczba ta w klinikach zagranicznych waha się od 25 do 33%.
Lek cytostatyczny z grupy antagonistów kwasu foliowego przepisywany jest przez lekarza, jeśli spełniony zostanie szereg obowiązkowych warunków:
- Stabilny stan hemodynamiczny kobiety ciężarnej.
- Nie ma ciężkiego hemodynamicznie krwawienia.
- USG potwierdziło diagnozę - ektopowa lokalizacja komórki jajowej.
- Brak lokalizacji zapłodnionego jaja w macicy.
- Brak ciągłych objawów bólowych.
- Jeżeli nie ma przeciwwskazań do stosowania metotreksatu.
Jednocześnie lecznicza metoda leczenia ciąży jajnikowej jest możliwa tylko wtedy, gdy w badaniu ultrasonograficznym parametry wielkości płodowego jaja nie przekraczają 3,5 mm, a stężenie ludzkiej gonadotropiny kosmówkowej (hCG) poniżej poziomu 5000 mIU/ ml
Metotreksat przepisywany jest kobiecie w ciąży po stwierdzeniu ektopowego rozwoju zarodka w postaci roztworu do wstrzykiwań podawanego domięśniowo lub dożylnie.
Zastrzyk wykonuje się jednorazowo. Po trzech do czterech tygodniach kobieta zwykle zaczyna swój pierwszy okres.
Leczenie chirurgiczne polega na pozbyciu się problemu poprzez łyżeczkowanie zarodka. Jednocześnie można usunąć narząd, w którym rozwinął się płód. W tym przypadku jajnik.
Najczęściej, jeśli pojawia się pytanie o chirurgiczne rozwiązanie problemu, chirurg-ginekolog wykonuje operację usunięcia zarodka i klinową resekcję jajnika. W takim przypadku następuje częściowe wycięcie jajnika. Po pewnym czasie całkowicie przywraca swoje funkcje, pozwalając kobiecie normalnie począć, urodzić i urodzić dziecko.
Ale jeśli sytuacja zajdzie za daleko i lekarze zaobserwują poważny obraz kliniczny, interwencja chirurgiczna będzie miała poważniejsze konsekwencje. Chirurg musi wykonać wycięcie jajników – operację usunięcia jajnika związanego z ciążą pozamaciczną.
Zapobieganie ciąży jajnikowej
Żadna przedstawicielka płci pięknej w wieku rozrodczym nie jest ubezpieczona od ciąży pozamacicznej. Jednak nadal można podać pewne zalecenia określające zapobieganie ciąży jajnikowej:
- Warto uprawiać bezpieczny seks, aby zapobiec zakażeniu chorobami przenoszonymi drogą płciową. Pomoże to chronić genitalia kobiety przed uszkodzeniem.
- Wczesna diagnostyka i terminowe leczenie chorób przenoszonych drogą płciową.
- Utrzymanie zdrowego stylu życia. Odrzucenie złych nawyków.
- Jeśli kobieta planuje mieć dziecko, ale jest zagrożona, warto przed poczęciem zgłosić się do ginekologa, poddać się badaniom, a po zapłodnieniu być pod stałą kontrolą lekarską.
- Jeśli w czasie ciąży odczuwasz najmniejszy dyskomfort, należy natychmiast zgłosić się do specjalisty w celu konsultacji i badania. Im szybciej wykryta zostanie dana patologia, tym łatwiejsze będą konsekwencje jej złagodzenia.
Jeśli postawiono nieprzyjemną diagnozę, warto teraz powalczyć o zachowanie narządów rozrodczych. W tym celu należy niezwłocznie:
- Wykonaj badanie moczu w celu określenia poziomu ludzkiej gonadotropiny kosmówkowej (hCG), po dwóch-trzech dniach badanie to należy powtórzyć.
- Konieczne jest wykonanie badania USG w celu ustalenia rodzaju ciąży: maciczna lub pozamaciczna. Na podstawie wyników należy w razie potrzeby poddać się leczeniu.
- Niedopuszczalna jest samodiagnoza i samoleczenie w przypadku podejrzenia ciąży patologicznej. Strata czasu może kosztować rodzącą nie tylko zdrowie, ale także życie.
Prognoza ciąży jajnikowej
Jeśli kobieta jest odpowiedzialna za swoje zdrowie i zdrowie swojego nienarodzonego dziecka, to przy najmniejszej dolegliwości natychmiast zwraca się do wykwalifikowanego lekarza. Ten krok pozwala jej sprawić, że rokowanie w sprawie ciąży jajnikowej będzie całkiem korzystne. Następnie pozostaje w pełni zdolna do poczęcia, urodzenia i urodzenia zdrowego dziecka. Statystyki pokazują, że 50–85% takich kobiet mogło w przyszłości zostać matkami. W 10–20% przypadków występuje powtórna ciąża pozamaciczna.
Jeśli sytuacja jest zaawansowana, a lekarze zaobserwują dość poważny obraz kliniczny patologii, zaostrzony przez ciężkie krwawienie, wówczas ryzyko wystąpienia poważnych powikłań, a nawet śmierci ofiary gwałtownie wzrasta.
Żadna kobieta, która chce zostać matką i urodzić zdrowe dziecko, nie jest odporna na rozpoznanie ciąży jajnikowej. Ale nie chodzi o to, że taka patologia może dotknąć każdego, ale o podjęcie w odpowiednim czasie odpowiednich działań w celu rozwiązania problemu. Dlatego lepiej zachować ostrożność i skonsultować się z lekarzem, niż zignorować sygnały organizmu i stracić nie tylko dziecko, ale także zdrowie, a być może i życie. Dlatego drogie kobiety zwracajcie większą uwagę na swoje zdrowie i bądźcie bardziej odpowiedzialne. W końcu zwlekanie z szukaniem pomocy u wykwalifikowanego lekarza może być zbyt kosztowne. I będziesz musiał zapłacić swoim zdrowiem, a czasem i życiem!
Rozwój zapłodnionego jaja poza jamą macicy jest klasyfikowany w ginekologii jako ciąża pozamaciczna. Patologia kończy się oczywiście śmiercią płodowego jaja i istnieje kilka opcji rozwoju zdarzeń, gdy jajo płodowe jest zlokalizowane poza macicą.
Rodzaje ciąży pozamacicznej
Klasyfikacja danej patologii zależy od lokalizacji zapłodnionego jaja w jajowodach. Ginekolodzy wyróżniają kilka rodzajów ciąży pozamacicznej:
- jajnik - zapłodnione jajo nie wychodzi poza jajnik i zaczyna się w nim rozwijać;
- brzuch - zapłodnione jajo jest „wypychane” przez jajnik, ale nie wchodzi do macicy, ale jest przyczepione do otrzewnej;
- jajowodów – zarodek rośnie i rozwija się bezpośrednio w jajowodzie (macicy);
- prymitywny - ciąża rozwija się w podstawowym procesie macicy.

Ciąża jajnikowa diagnozowana jest niezwykle rzadko, jednak pod pewnymi warunkami może się w pełni rozwinąć i zakończyć urodzeniem zdrowego dziecka – to oczywiście wyjątek, który się zdarza.
Jajnik charakteryzuje się dużą elastycznością ścianek narządu, dzięki czemu wzrost zapłodnionego jaja trwa przez długi czas całkowicie bezobjawowo dla kobiety – występują jedynie standardowe objawy poczęcia. Dlatego terminową rejestrację kobiety w ciąży u ginekologa i pełne badanie można nazwać jedyną możliwością wczesnego rozpoznania ciąży pozamacicznej typu jajnikowego. Badanie USG wykaże pustą jamę macicy i nadmiernie powiększony jajnik – to bezwzględna podstawa do rozpoznania patologicznej ciąży jajnikowej.
Ciąża brzuszna jest również uważana za rzadką patologię, ale ostatnio coraz częściej diagnozuje się ją podczas zapłodnienia in vitro. W tym przypadku mówimy o pierwotnej lub wtórnej ciąży pozamacicznej brzucha:
- pierwotny - zapłodnione jajo jest przyczepione nie do jamy macicy, ale do przestrzeni zaotrzewnowej - do sieci, jelit;
- wtórna – początkowo rozwinęła się ciąża pozamaciczna jajowodów, następnie doszło do pęknięcia/rozdarcia jajowodu i zapłodnione jajo przedostało się do przestrzeni zaotrzewnowej.
Na całym świecie zdarzają się przypadki pomyślnego zakończenia ciąży brzusznej – dzięki interwencji chirurgicznej urodziły się zdrowe dzieci.
Ciąża pozamaciczna rozwijająca się w podstawowej części (rogu) macicy, zawsze kończy się śmiercią płodu. Następuje nadmierne rozciągnięcie ścian prymitywnego rogu, a następnie ich pęknięcie.
Najczęściej diagnozowany ciąża jajowodowa– na 100% pacjentek 87% ma ten typ ciąży patologicznej.

Powoduje
Za główne przyczyny ciąży pozamacicznej uważa się patologiczne zmiany w strukturze przydatków, upośledzoną perystaltykę (aktywność mięśni, w wyniku której zapłodnione jajo przemieszcza się do jamy macicy) jajowodów i zmiany właściwości zapłodnionego jaja . Ale ginekolodzy identyfikują również kilka czynników, które mogą prowadzić do rozwoju danej patologii:
- Przewlekłe procesy zapalne w narządach układu rozrodczego. Prowadzą do pojawienia się zrostów, zakłócają strukturę jajników i jajowodów oraz powodują dysfunkcję jajników. Szczególną uwagę należy zwrócić na zakażenie chlamydią – to właśnie ta infekcja w 60% przypadków prowadzi do ciąży pozamacicznej.
- Środki antykoncepcyjne do stosowania wewnątrzmacicznego - spirala. Zdaniem części ekspertów noszenie wkładki wewnątrzmacicznej powoduje rozwój procesów zapalnych w macicy i jej przydatkach (w oparciu o zasadę, że organizm opiera się obecności ciała obcego). Ponadto potwierdzono fakty, że stosowanie wkładki wewnątrzmacicznej jako środka antykoncepcyjnego przez ponad 5 lat z rzędu zwiększa ryzyko rozwoju ciąży patologicznej 5-krotnie.
- Częste aborcje. Sztuczne przerwanie ciąży to nagła restrukturyzacja układu hormonalnego organizmu, zaburzenie produkcji żeńskich hormonów, powstawanie zrostów i zaburzenie perystaltyki jajowodów. Im częściej kobieta dokonywała aborcji, tym większe ryzyko zajścia w ciążę pozamaciczną (pozamaciczną) – fakt potwierdzony badaniami.
- Zaburzenia w produkcji hormonów. Przede wszystkim mówimy o przewlekłych chorobach endokrynologicznych, ale długotrwałe stosowanie hormonalnych środków antykoncepcyjnych może powodować brak równowagi.
Ponadto ciąża pozamaciczna może rozwinąć się w wyniku:
- nowotwory o charakterze złośliwym i łagodnym;
- infantylizm macicy i przydatków;
- przewlekła endometrioza, która prowadzi do powstawania zrostów;
- wrodzone anomalie rozwoju narządów układu rozrodczego.
Ginekolodzy rozważają ryzyko zajścia w ciążę pozamaciczną u kobiet powyżej 35. roku życia w czasie pierwszego poczęcia, a także w przypadku częstego stresu, przemęczenia i załamań nerwowych.
Objawy ciąży pozamacicznej we wczesnych stadiach
Powszechnie przyjmuje się, że nie ma objawów ciąży pozamacicznej i taką patologię można wykryć dopiero na etapie pęknięcia jajowodu lub we wczesnym badaniu ultrasonograficznym. Ale w rzeczywistości istnieją wczesne objawy - ważne jest, aby „wychwycić” zmiany patologiczne w organizmie w odpowiednim czasie.
Po pierwsze, kobieta może nie mieć banalnego opóźnienia w okresach, ale bardzo skąpy ich przejaw. Co więcej, opóźnienie może trwać kilka dni, po czym pojawia się łagodne krwawienie.
Po drugie, kobieta odczuje ból w podbrzuszu - jest to reakcja na rozciągnięcie jajowodu. Zespół bólowy ma charakter bolesny, ciągnący, występuje napromienianie kręgosłupa lędźwiowego i odbytu, co prowadzi do błędnego założenia o zaostrzeniu przewlekłego zapalenia przydatków.
Ogólnie rzecz biorąc, oficjalne statystyki przedstawiają następujące stwierdzenia:
- standardowe opóźnienie miesiączki podczas ciąży pozamacicznej obserwuje się u 78% kobiet;
- Bóle zlokalizowane w podbrzuszu różnego typu występują u 68% kobiet z ciążą pozamaciczną;
- wczesną toksykozę rozpoznaje się u 54% kobiet;
- powiększone gruczoły sutkowe z niewielkim bólem odnotowuje 36% kobiet w ciąży pozamacicznej.
Podczas badania kobiety ciąża pozamaciczna objawia się następującymi objawami:
- sinica i kruchość szyjki macicy;
- po palpacji przydatków - lekko powiększony jajowód po stronie, gdzie rozwija się ciąża pozamaciczna;
- próba odchylenia macicy prowadzi do intensywnego bólu.
Ginekolog zauważy rozbieżność między wielkością macicy a czasem ostatniej miesiączki - daje to również powód do podejrzeń ciąży pozamacicznej. Ale żaden specjalista nie postawi ostatecznej diagnozy bez pełnego badania kobiety - USG, analizy poziomu progesteronu (hormonu utrzymującego ciążę), wyjaśnienia poziomu hCG podczas ciąży pozamacicznej.
Bardziej szczegółowe informacje na temat objawów ciąży pozamacicznej można uzyskać, oglądając tę recenzję wideo:
Konsekwencje ciąży pozamacicznej
Aborcja jajowodów
Mówimy o odrzuceniu zapłodnionego jaja z jajowodu bez pęknięcia wyrostka robaczkowego. Aborcję jajowodów charakteryzują trzy główne cechy:
- ostry ból w podbrzuszu – napadowy, o charakterze „sztyletowym”;
- krwawienie pojawia się z pochwy;
- zwykły cykl menstruacyjny zostaje zakłócony - miesiączka jest opóźniona.
Intensywny ból w podbrzuszu pojawia się przy próbie przepchnięcia zapłodnionego jaja przez jajowód, a także na skutek przedostania się krwi do przestrzeni zaotrzewnowej – powoduje to podrażnienie zakończeń nerwowych.
Powodem aborcji jajowodów jest nagły ból, który pojawia się z określoną częstotliwością i może promieniować do okolicy obojczyka, odcinka lędźwiowego i odbytu. notatka: ból znacznie wzrasta przy nagłych ruchach, kaszlu, kichaniu i podczas defekacji.
Krwawa wydzielina pojawia się ze stałą regularnością, nie ma zapachu i nie znika nawet po zażyciu leków hemostatycznych. Jeśli diagnoza jest nieprawidłowa, kobiecie można przepisać mechaniczne oczyszczanie jamy macicy, ale nawet ten środek nie zatrzymuje wydzieliny.
notatka: kobieta może powoli ignorować te objawy poronienia jajowodów, jeśli ból nie jest intensywny, a krwawienie nie powoduje dyskomfortu. Należy uważać na: hipertermię (podwyższoną temperaturę ciała), ogólne osłabienie, regularne zawroty głowy (na tle wewnętrznego krwawienia).
Pęknięcie jajowodu
Pęknięcie jajowodu podczas ciąży pozamacicznej jest najpoważniejszym powikłaniem, które może być śmiertelne dla kobiety. Ten stan zawsze pojawia się nagle i ma wyraźne objawy:

Żadne badanie kobiety w tym stanie nie jest wymagane - wstrząs krwotoczny, utrata przytomności i ogłuszający ból we wcześniej zdiagnozowanej ciąży stanowią podstawę doraźnej opieki chirurgicznej.
Chirurgia
Ciąża pozamaciczna jest zawsze zabiegiem chirurgicznym. Istnieje kilka rodzajów chirurgicznych rozwiązań problemu:
- salpingektomia - całkowite usunięcie jajowodu;
- salpingotomia – wykonuje się nacięcie w ścianie jajowodu, przez które usuwa się zapłodnione jajo;
- Resekcja jajowodu odcinkowego – zapłodnione jajo wycina się wraz z odcinkiem jajowodu, następnie brzegi zszywa się.
Salpingektomię wykonuje się najczęściej, ponieważ ciąża pozamaciczna jest rozpoznawana zbyt późno, bo w 4-8 tygodniu, kiedy rozpoczął się już proces uwalniania/śmierci zarodka. Salpingotomia jest najlepszą opcją dla tych, którzy dopiero planują ciążę, ale pod warunkiem wczesnego rozpoznania danej patologii. Resekcja rury jest stosowana niezwykle rzadko i jest operacją niezwykłą, ale zwykle kończy się sukcesem.
notatka: w bardzo wczesnych stadiach ciąży pozamacicznej (ektopowej) możliwe jest zniszczenie zapłodnionego jaja i pozbycie się go bez przecinania/usuwania jajowodu. W tym celu do rurki przez sklepienie pochwy wstrzykuje się metotreksat, lek, który dosłownie rozpuszcza zapłodnione jajo.
Ważny : Zabieg ten przeprowadza się wyłącznie pod stałą kontrolą ultrasonograficzną.
Po chirurgicznym leczeniu ciąży pozamacicznej kobieta musi przejść okres rehabilitacji - będzie długi.
Po pierwsze, wskazane jest poddanie się pełnemu badaniu przez lekarzy wąskich specjalności, aby znaleźć prawdziwą przyczynę niepowodzenia zapłodnionego jaja w jamie macicy. Tylko poprzez podjęcie działań terapeutycznych w związku z procesami zakaźnymi i zapalnymi w narządach układu rozrodczego można w przyszłości spodziewać się rozwoju normalnej ciąży.
Trzeci ginekolodzy ostrzegają przed niepożądanym planowaniem ciąży w ciągu pierwszych 6 miesięcy po operacji ciąży pozamacicznej (ektopowej). Lekarz może przepisać hormonalne środki antykoncepcyjne - pomoże to przywrócić poziom hormonów i zapobiegnie nieplanowanemu poczęciu.
Środki zapobiegawcze
Ciąży pozamacicznej nie można przewidzieć – jest zbyt wiele czynników, które mogą prowadzić do takiego rozwoju. Ale lekarze opracowali specjalne środki zapobiegawcze:
- od momentu współżycia regularnie odwiedzaj ginekologa w celu wykonania badań profilaktycznych i wczesnej diagnostyki chorób zapalnych/infekcyjnych;
- prowadź kalendarz cyklu miesiączkowego, a w przypadku drobnych nieprawidłowości skonsultuj się z ginekologiem;
- szybko i kompleksowo leczyć wszelkie patologie układu rozrodczego, w tym choroby zapalne i zakaźne;
- zaplanuj ciążę – np. przed poczęciem poddaj się pełnym badaniom u lekarzy ogólnych i specjalistycznych.
Ciąża pozamaciczna jest uważana za dość złożoną i niebezpieczną patologię. Ale jeśli zostaną podjęte środki medyczne na wczesnym etapie patologii lub podjęte zostaną właściwe środki po pęknięciu jajowodu, rokowanie będzie korzystne. Współczesny postęp medycyny pozwala nie tylko uratować życie kobiety, ale także zapewnić jej w przyszłości możliwość posiadania dzieci.
Więcej szczegółów na temat ciąży pozamacicznej w recenzji wideo:
Tsygankova Yana Aleksandrovna, obserwator medyczny, terapeuta najwyższej kategorii kwalifikacji.
Poczęcie pozamaciczne jest jednym z najcięższych powikłań pierwszego trymestru ciąży. Problem polega na przypadkowym wszczepieniu komórki jajowej w obce środowisko, czyli poza macicę.
Ciąża pozamaciczna jajników jest rzadką anomalią. Jest zarejestrowany tylko w 0,7-1% przypadków całkowitej liczby kobiet z podobną patologią.
Częściej winowajcą ciąży jajnikowej jest nadpobudliwy plemnik, który zaczyna zapładniać komórkę żeńską natychmiast po wyjściu z dominującego pęcherzyka.
Jeśli implantacja zarodka nastąpi w jajniku, wówczas tego typu anomalię nazywa się ciążą wewnątrzpęcherzykową (prawdziwą).
Jest jeszcze inna forma patologii. Zdarza się, że zygota opuszcza swój dom, ale nie jest transportowana rurkami do macicy.
1% szans
Oznacza to, że zapłodnione jajo zamiast przemieszczać się do celu, przyczepia się do najbliższego narządu. W tym przypadku na jego zewnętrzną powierzchnię.
Ciąża pozamaciczna w obszarze lewego jajnika lub po jego prawej stronie odnosi się do epioforalnej (lub jajnikowej) postaci patologii.
Objawy ciąży jajnikowej
Na samym początku rozwoju zarodka obraz kliniczny niewiele różni się od innych typów nieprawidłowego lub fizjologicznego poczęcia.
Typowe zmiany w pierwszej fazie ciąży jajnikowej:
- opóźnienie miesiączki;
- ciężkie nudności i wymioty z powodu wczesnej zatrucia;
- pozytywny test ciążowy;
- gwałtowny wzrost wielkości gruczołów sutkowych w połączeniu z bólem;
- badania laboratoryjne wykazują, że stężenie hCG wzrasta do 25 mU/ml.
Wraz z szybkim wzrostem zarodka podczas ciąży jajnikowej, kobieta może nawet poczuć pierwsze oznaki ruchu. Tkanka jajnika ma bardzo elastyczną strukturę, która rozciąga się pod naciskiem.
Jednak gdy zapłodnione jajo w okolicy jajnika osiągnie parametry krytyczne, ściany narządu nie są już w stanie wytrzymać takiego obciążenia. Kobieta doświadcza wtedy wrażeń innego rodzaju, które uważa się za groźne.
Objawy ciąży jajnikowej w drugiej fazie pierwszego trymestru.
- Pojawienie się stałego wyładowania plamiącego. Kolor jest zwykle brązowy, bardziej przypomina rdzę.
- Występowanie bólu w podbrzuszu o narastającym natężeniu w dużym stopniu. Z biegiem czasu, w czasie ciąży jajnikowej, napromieniowanie odczuwalne jest w okolicy lędźwiowej i jelicie grubym.
- Kiedy w okolicy krzyżowej pojawia się rozdzierający ból, kobiety zauważają jednoczesne podejście do zawrotów głowy, chronicznego zmęczenia, osłabienia, letargu i apatii.
- Podczas ciąży jajnikowej następuje spadek ciśnienia krwi (ciśnienia krwi).
- Wyraźna bladość twarzy jest uderzająca, a pacjent oblewa się zimnym potem. Stan pogarsza silny odruch wymiotny i ciągłe nudności, aż do niechęci do jedzenia i ostrej utraty masy ciała.
- Pod naciskiem powiększonego jajnika na jelita akt defekacji jest bolesny, powodując ból nie do zniesienia.
- Temperatura ciała wzrasta. Wysoki poziom lub gorączkę obserwuje się, gdy istnieje bezpośrednie ryzyko pęknięcia narządu lub gdy jajnik już pękł.
- Kobieta jest w stanie poprzedzającym omdlenie.
- Jeśli podczas ciąży jajnikowej wystąpi rozległe krwawienie wewnętrzne, następuje zapaść lub wstrząs krwotoczny.

Wysoka temperatura to znak
Objawy wymagają natychmiastowej hospitalizacji z doraźną opieką nad pacjentem. Brak kontroli lekarskiej prowadzi do śmierci.
Przyczyny ciąży
Według badań w 30–50% przypadków nie można ustalić etiologii ciąży pozamacicznej, niezależnie od jej rodzaju.
Zidentyfikowano czynniki, które mogą wywoływać patologię.
- Wcześniejsze infekcje macicy lub zapalenie endometrium, które negatywnie wpływały na układ rozrodczy.
- Wcześniej wykonywane operacje na narządach jamy brzusznej i miednicy.
- Zaburzenia endokrynologiczne, brak równowagi hormonalnej.
- Choroby układu oddechowego z powikłaniami ze strony układu rozrodczego.
- Niekontrolowane stosowanie niektórych leków i środków antykoncepcyjnych.
- Niedrożność jajowodów spowodowana zrostami lub bliznami tkankowymi.
- Nowotwory (choroba policystyczna, włókniak, guz) przydatków.
- Infantylizm narządów płciowych, wady wrodzone - nieprawidłowa budowa lub słabo rozwinięte narządy płciowe.
- Poczęcie pozamaciczne często obserwuje się u kobiet po nieprawidłowym leczeniu niepłodności.

Niedrożność rury
Rozpoznanie ciąży jajnikowej
W 95% wszystkich przypadków klinicznych ciężkie objawy tego typu patologii pojawiają się dopiero na etapie 4-5 tygodni pierwszego trymestru.
Jednym z najbardziej niepokojących objawów ciąży pozamacicznej jajników, który jest poważnym powodem hospitalizacji, jest nagły ból w okolicy biodrowej.
Diagnozę rozpoczyna się od wywiadu, wywiadu i badania na fotelu ginekologicznym. Doświadczony lekarz może łatwo określić patologię za pomocą dwuręcznego badania palpacyjnego.
Podczas ciąży jajnikowej obserwuje się:
- niski ton macicy, zmiękczenie jej tkanek i szyjki macicy;
- narządy nabierają niebieskawego odcienia;
- jajnik boli, następuje jednostronny wzrost jego parametrów;
- brak wyraźnych konturów uszkodzonego narządu;
- silny ból po naciśnięciu dotkniętego obszaru.
Porównując parametry i stan macicy pod względem opóźnienia miesiączki i ostatniego cyklu, ujawnia się rozbieżność. Fakt ten staje się powodem przepisania ukierunkowanego badania.

Objaw: ból nad brzuchem
Procedury diagnostyczne w przypadku podejrzenia patologii jaja.
- Badanie krwi na poziom stężenia hCG, które przeprowadza się dwukrotnie w odstępie 48 godzin. Identyczne wartości wskazują na zapłodnienie pozamaciczne i ciążę jajnikową.
- Analiza zmniejszenia produkcji progesteronu we wczesnych stadiach ciąży potwierdza podejrzenia medyczne.
- Ciążę jajnikową można dość dokładnie określić za pomocą ultradźwięków, jeśli zarodek znajduje się w strefie projekcji.
- Niepokojący ból w miejscu implantacji zapłodnionego jaja można pomylić z powstawaniem choroby policystycznej lub włókniakiem. Laparoskopia diagnostyczna pozwala odróżnić torbiel ektopową od torbieli jajnika.
Kamera urządzenia z łatwością wykryje i rozróżni ciało zarodka oraz miejsce jego implantacji. Obce skrzepy krwi i nagromadzenie płynu w jamie brzusznej są kolejnym potwierdzeniem ciąży jajnikowej.
Laparoskopia jest uważana za bardzo dokładną i dostarczającą najwięcej informacji metodę diagnostyczną. Zdjęcia ciąży jajowej w badaniu USG pokazują nieprawidłową lokalizację zarodka.

Obraz USG
Kiedy możliwe jest pęknięcie jajnika?
Apopleksja narządowa podczas ciąży pozamacicznej występuje, gdy płód osiąga duże rozmiary. Po prostu pęka pod naciskiem maksymalnego obciążenia krytycznego na jego ścianki.
Przyczyną może być dowolny czynnik zewnętrzny:
- przerwany stosunek płciowy, brutalny seks - zwiększony przepływ krwi prowadzi do wzrostu wewnętrznego ciśnienia w jajnikach;
- intensywna aktywność fizyczna, podnoszenie ciężarów, gwałtowny ruch (obrót, skok, przechylenie);
- uraz w okolicy brzucha - upadek, uderzenie;
- wizyta w łaźni parowej;
- zaparcia (bolesne wypróżnienia);
- drżenie (w samochodzie, podczas jazdy);
- przybliżone badanie przez ginekologa;
- długi cykl leczenia przeciwzakrzepowego itp.
Pęknięcie jajnika jest niebezpiecznym stanem, w którym konieczna jest hospitalizacja pacjentki w trybie nagłym i zalecana jest operacja w celu zakończenia ciąży pozamacicznej w jajniku.
Leczenie
Jeśli odczuwasz najmniejszy dyskomfort, ból lub inny podejrzany objaw, należy natychmiast powiadomić swojego lekarza-położnika-ginekologa.
Wczesne rozpoznanie ciąży jajnikowej pozwoli zachować narząd, zdrowie i życie kobiety. Zwiększa także szanse na naturalne poczęcie.
Taktyka leczenia ciąży jajnikowej obejmuje kilka sposobów rozwiązania problemu:
1. Metoda leczenia – polega na jednorazowym domięśniowym lub dożylnym podaniu leku Metotreksat.
Lek zaliczany jest do leków toksycznych, dlatego jego stosowanie wymaga pełnego dostosowania się stanu pacjenta do określonych wymagań:
- stabilna hemodynamika;
- pewność co do trafności diagnozy;
- brak rozległego krwawienia;
- wykonywane do czasu pojawienia się objawów klinicznych;
- wielkość zapłodnionego jaja nie osiągnęła parametrów granicznych;
- poziom hCG jest poniżej krytycznego;
- żadnych przeciwwskazań.

Metotreksat przepisany
2. Chirurgia laparoskopowa metodą łyżeczkowania zarodka, w terminologii medycznej „resekcja klinowa”. Wykonuje się małe nacięcia na ścianie jajnika, po czym usuwa się zarodek.
Częściowe wycięcie narządu dobrze reaguje na terapię i gojenie z zachowaniem funkcji rozrodczych. Pacjentka pozostaje zdolna do naturalnego poczęcia, prawidłowej ciąży i urodzenia dziecka.
3. Owariektomia – nieodwracalne usunięcie jajnika, w który wszczepiono zarodek. Wykonuje się go w przypadku ciężkiego obrazu klinicznego, krwawienia wewnętrznego, pęknięcia narządu, gdy istnieje bezpośrednie zagrożenie życia pacjenta.
Konsekwencje
Kobieta, odpowiedzialnie podchodząc do własnej kondycji i zdrowia nienarodzonego dziecka, monitoruje najmniejsze zmiany w organizmie. Dzięki temu można błyskawicznie zareagować na problem.
Rokowanie zależy całkowicie od stopnia nasilenia patologii.
- Dzięki wczesnemu wykryciu ciąży jajnikowej możliwe jest zastosowanie metod terapeutycznych, które mają minimalne konsekwencje.
- U 50-85% pacjentek funkcje rozrodcze są zachowane i istnieje duża szansa na pomyślne poczęcie w sposób naturalny.
- Nawrót ciąży jajnikowej stwierdza się w 10-20% przypadków.
- W przypadku późnego rozpoznania, poważnych objawów, pęknięcia narządu, rozległej utraty krwi lub wstrząsu krwotocznego, często stwierdza się śmierć pacjenta.
- Podczas rekonwalescencji po usunięciu narządów w większości przypadków diagnozuje się niepłodność.

Torbiel jajnika
Jak odróżnić od torbieli lutealnej jajnika
Ta patologia ma interesującą właściwość: powstaje bezobjawowo, a także znika samoistnie, nie powodując żadnych konsekwencji.
Jeśli jednak torbiel zacznie się rozwijać, osiągając duży rozmiar, istnieje ryzyko udaru nowotworu. W tym przypadku pojawiają się objawy niemal całkowicie identyczne z ciążą jajnikową.
Aby odróżnić torbiel lutealną od nieprawidłowego poczęcia, przeprowadza się badanie:
- test hCG w celu wykluczenia ektopii;
- USG w celu zbadania jamy brzusznej;
- laparoskopia w celu wykrycia torbieli.
Dokładne metody diagnostyczne pozwalają wykluczyć ciążę pozamaciczną.
Nowotwór lity wyrostka robaczkowego

Nieprzyjemne nowotwory
Patologia obejmuje nowotwory łagodne lub złośliwe, którymi są włókniaki, śluzaki, gruczolakoraki i inne formacje.
U pacjentów z formacjami komórek ziarnistych często diagnozuje się niepłodność. Kiedy poczęcie się powiedzie, często dochodzi do poronienia.
Guzy przerzutowe są rzadkie. U kobiety w ciąży może wystąpić spontaniczna apopleksja torebki patologicznego tworzenia się jajników, co można łatwo pomylić z zakończeniem ciąży pozamacicznej we wczesnych stadiach.
Cechą kliniczną guzów litych jest brak dokładnej informacji o lokalizacji guza pierwotnego. Związek z nieprawidłowym poczęciem jest nadal jedynie hipotetyczny. Lekarze sugerują, że ciąża przyczynia się do szybkiego przerzutów guzów litych przydatków.

Lepiej wcześniej zgłosić się do lekarza
Jak zagraniczni lekarze rozwiązują ten problem?
W praktyce światowej uważa się, że położnictwo i ginekologia za granicą są na najwyższym poziomie, co pozwala leczyć najcięższe powikłania w czasie ciąży.
Doświadczenie, zaawansowane metody diagnostyczne i najlepszy sprzęt technologiczny pozwalają ocenić stopień ryzyka już we wczesnych stadiach ciąży.
Na przykład w krajach WNP leczenie farmakologiczne zapłodnienia pozamacicznego zapewnia pozytywny wynik u 5-8% pacjentów. W klinikach zagranicznych liczby te wynoszą około 25-33%.
Ciąża pozamaciczna w jajniku odnosi się do patologii, w których zapłodnione jajo jest wszczepiane nie do macicy, ale do jamy pęcherzyka. Ten typ ciąży pozamacicznej występuje rzadko i diagnozuje się go tylko u jednego procenta pacjentek z nieprawidłowym przyczepieniem zapłodnionego jaja.
Przyczyny ciąży jajnikowej

Ciąża pozamaciczna jajnika występuje, gdy komórka jajowa nie ma czasu na uwolnienie się z pęcherzyka i opuszczenie jajnika. W tym przypadku jajnik pozostający w pęcherzyku zostaje zapłodniony przez plemnik. Rozwój zarodka w tym przypadku następuje w jajniku, ponieważ jajo nie jest w stanie dalej się poruszać. Przyczyny tej patologii mogą być różne. Według badań i obserwacji medycznych utrwalenie zapłodnionego jaja w jajniku jest możliwe w następujących przypadkach:
- Wcześniejsza choroba zakaźna tkanki macicy lub zapalenie endometrium.
- Przeziębienia wpływające na narządy płciowe;
- Poprzednia operacja wykonywana na narządach płciowych lub narządach miednicy.
- Choroby o charakterze endokrynologicznym lub genetycznym, które powodują zmiany w ciele dziewczynki.
- Obecność policystycznych lub torbielowatych formacji w jajnikach.
- Stosowanie silnych leków stosowanych w leczeniu złożonych chorób.
- Nabyty lub wrodzony niedorozwój jajnika.
- Nieskuteczna terapia mająca na celu leczenie niepłodności.
W niektórych przypadkach ciąża jajnikowa wystąpiła bez oczywistej przyczyny.
Jak samodzielnie ustalić ciążę jajnikową?

Czy jajniki mogą boleć we wczesnych stadiach ciąży, jeśli płód rozwija się poza macicą? Objawy i oznaki ciąży jajnikowej we wczesnych stadiach prawie nigdy nie są oczywiste. Proces rozwoju zarodka w tym przypadku przebiega analogicznie jak podczas naturalnego zagnieżdżenia się zarodka w macicy. Podobnie jak w przypadku normalnej ciąży, kobiety z tą patologią odczuwają ruchy dziecka w późniejszym etapie. Jest to możliwe dzięki temu, że tkanka jajnika ma elastyczną strukturę i zdolność rozciągania się do pewnego punktu. Jednak normalny rozwój płodu kończy się, gdy rozmiar zarodka staje się zbyt duży. Prowadzi to do ograniczenia rozciągnięcia ścian jajnika, przez co kobieta zaczyna odczuwać oznaki nieprawidłowego przywiązania płodu, a mianowicie ostry ból jajnika. Objawy ciąży jajnikowej można łatwo określić na podstawie:
- pojawienie się ciężkiej wczesnej zatrucia;
- gwałtowny spadek ciśnienia krwi;
- bolesne wypróżnienia;
- częste stany poprzedzające omdlenia lub omdlenia;
- rozwój gruczołów sutkowych i ich nadmierny ból;
- przedłużona krwawa lub plamista wydzielina z pochwy;
Notatka: Jak również silny ból w podbrzuszu lub punktowy ból pojawiający się w miejscu rozwoju zarodka. Ból ten czasami rozciąga się na jelito grube i dolną część pleców. W takim przypadku ataki mogą trwać kilka minut lub godzin. Bólowi w dolnej części brzucha towarzyszą nudności, zawroty głowy i ogólne osłabienie.
W miarę wzrostu płodu zwiększa się prawdopodobieństwo wystąpienia krwawienia wewnętrznego i zwiększonego bólu. Narastający ból często powoduje utratę przytomności i bolesny szok. Objawom tym towarzyszy gorączka. Wszystko to wskazuje na pęknięcie narządów wewnętrznych. Aby zapobiec krytycznemu stanowi, zaleca się udanie się do szpitala przy pierwszym odczuciu dyskomfortu w celu dokładnego zbadania. Jeśli objawy się nasilą, należy natychmiast wezwać pogotowie.
Medyczne metody diagnostyczne

Ciąża jajnikowa jest bardzo niebezpieczna dla kobiety, dlatego jej wczesne rozpoznanie pozwala uniknąć poważnych konsekwencji. W każdym razie nie jest możliwe uratowanie płodu, ale wczesne wykrycie tego typu ciąży pozamacicznej zwiększa szanse pacjenta na przeżycie. Jeśli diagnoza nie zostanie postawiona wcześnie, jajnik może pęknąć, powodując poważne krwawienie. Dlatego w przypadku wykrycia choćby najmniejszego podejrzenia ciąży jajnikowej należy natychmiast hospitalizować kobietę. Pęknięcie można rozpoznać po pojawieniu się ostrego bólu w okolicy biodrowej. Objaw ten w większości przypadków pojawia się cztery tygodnie po opóźnieniu. Jednak nie zawsze tak się dzieje. W takim przypadku ginekolog, badając na krześle, będzie mógł zauważyć zmiękczenie tkanek szyjki macicy i samej macicy, co jest charakterystyczne dla normalnej ciąży. Różnica polega jedynie na odcieniu tkanek, które stają się niebieskawe, gdy płód jest unieruchomiony w jajniku.
Notatka: Doświadczony lekarz podczas badania palpacyjnego będzie w stanie wyczuć powiększony rozmiar i zamazany kształt jajnika po jednej stronie. Podczas badania pacjentki z ciążą jajnikową skarżą się na bolesne palpacje po stronie przyczepu zarodka. Rozmiar i stan macicy w tym przypadku nie odpowiadają cyklowi miesięcznemu i czasowi opóźnienia.
Wszystko to jest powodem do przeprowadzenia dodatkowego i dokładniejszego badania. Dokładną diagnozę można postawić jedynie na podstawie USG narządów płciowych. Taka diagnostyka pozwala znaleźć zapłodnione jajo i określić miejsce, w którym jest ono przyczepione. Ten typ ciąży pozamacicznej wiąże się również z brakiem zarodka w macicy i obecnością płynu lub skrzepów krwi w obszarze za macicą. Poczęcie pozamaciczne można również określić na podstawie wyników analizy poziomu hCG. Jeśli w ciągu kilku dni poziom tego hormonu nie wzrośnie, oznacza to, że zarodek nie został prawidłowo zagnieżdżony.
Po opóźnieniu i potwierdzeniu poczęcia dziecka kobieta musi udać się do ginekologa w celu rejestracji. W takim przypadku USG jest obowiązkowe, co pozwala na wczesne wykluczenie wszelkich patologicznych odchyleń od normy, w tym przyczepienia zapłodnionego jaja do jajnika. Ciążę jajnikową można zobaczyć na USG tylko wtedy, gdy w rzucie jajnika widoczne jest ciało zapłodnionego jaja. Doświadczony lekarz zauważy, że zarodek jest połączony z macicą więzadłem jajnika.
Co zrobić, jeśli w jajniku wykryta zostanie ciąża?

Zdarza się, że kobieta w ciąży nie odwiedza ginekologa i nosi zarodek w jajniku, dopóki nie pojawią się oczywiste objawy patologii. W przypadku wystąpienia ostrego lub silnego bólu należy jak najszybciej zgłosić się do lekarza lub jechać karetką do szpitala. W czasie ciąży jajnikowej, niezależnie od czasu trwania, działania zawsze mają na celu usunięcie zarodka. Na późniejszych etapach wykonuje się chirurgiczne przerwanie ciąży w trybie pilnym. Jeśli patologia zostanie wykryta w pierwszych tygodniach po opóźnieniu, można zalecić terapię lekową. Ginekolog wybierze lek, który powoduje śmierć zarodka. Wiele leków z tej grupy umożliwia eliminację nieprawidłowo umiejscowionego zarodka bez poważnych konsekwencji dla organizmu kobiety i sprzyja resorpcji już powstałych tkanek. Stosowanie takich leków nie jest niebezpieczne dla zdrowia pacjentek i w większości przypadków nie zmniejsza szans na poczęcie w przyszłości i bezproblemowe urodzenie dziecka. Medyczne przerwanie ciąży jajnikowej jest możliwe tylko wtedy, gdy badanie USG wykazało, że wielkość komórki jajowej nie przekracza 3,5 milimetra, a wynik hCG jest mniejszy niż 5000 mIU/ml.
Ważny! Najczęściej zastosowanie leku w celu przerwania ciąży pozamacicznej polega na podaniu jednego zastrzyku. Pierwsza miesiączka u kobiety po takim leczeniu może rozpocząć się już po kilku tygodniach. Jeśli później odkryje się, że zarodek przyczepił się poza macicą, zarodek zostaje wyleczony. Często jajnik, w którym się rozwinął, jest usuwany wraz z płodem.
Najkorzystniejszym wynikiem tej patologii jest opcja, w której możliwe jest zachowanie jajnika. W tym przypadku chirurg wykonuje jedynie częściowe wycięcie narządu, który po pewnym czasie znów zacznie działać. Metoda ta pozwala kobietom po operacji bezproblemowo począć dziecko.
W bardziej skomplikowanych przypadkach, gdy tkanka jajnika rozciąga się i pęka w wyniku rozwoju płodu, wymagana jest poważniejsza interwencja chirurgiczna. Chirurg będzie zmuszony wykonać wycięcie jajników, czyli usunięcie jajnika, w którym przyczepiony jest zarodek.
Czy można uniknąć ciąży jajnikowej?

Żadna kobieta w wieku rozrodczym nie jest ubezpieczona na wypadek ciąży jajnikowej, jak w przypadku każdej innej ciąży pozamacicznej. Istnieją jednak pewne zalecenia, które mogą zmniejszyć ryzyko wystąpienia tej patologii. Dlatego należy unikać stosunków seksualnych bez zabezpieczenia, które mogą prowadzić do chorób narządów rozrodczych. Powinnaś poddawać się regularnym badaniom ginekologicznym i badaniom na obecność infekcji. Przed planowaniem dziecka warto porzucić złe nawyki i niezdrowe odżywianie. Jeżeli u kobiety zdiagnozowano choroby ginekologiczne, po poczęciu dziecka warto stale odwiedzać lekarza, który z góry może określić umiejscowienie zarodka poza macicą.
Jeżeli jednak zostanie rozpoznana „ciąża jajnikowa”, należy jak najszybciej podjąć decyzję o jej farmakologicznym lub chirurgicznym przerwaniu. Pozwoli to zachować narządy rozrodcze i możliwość zajścia w ciążę w przyszłości. Samodiagnoza i samoleczenie w tym przypadku są niedopuszczalne, ponieważ strata czasu może kosztować kobietę w ciąży zdrowie, a w najgorszym przypadku życie.
Czego się spodziewać po ciąży jajnikowej?

Jeśli kobieta po potwierdzeniu ciąży odpowiedzialnie podchodzi do swojego zdrowia i przy najmniejszych oznakach dyskomfortu natychmiast zgłasza się do ginekologa, wynik ciąży jajnikowej najczęściej okazuje się bardzo korzystny. W takim przypadku możliwe jest wyeliminowanie zarodka rozwijającego się w jajniku bez interwencji chirurgicznej. Pozwala to zachować narządy rozrodcze kobiety i począć dziecko w przyszłości. Według statystyk od 50 do 85 procent kobiet po przerwanej w odpowiednim czasie ciąży pozamacicznej tego typu było w stanie bez problemów nosić i rodzić zdrowe dzieci. W dziesięciu do dwudziestu procent przypadków kobiety doświadczają powtórnej ciąży jajnikowej.
W sytuacjach, gdy w późniejszym etapie udało się wykryć zagnieżdżenie zarodka w jajniku, a patologii towarzyszyło już krwawienie, wynik nie był już tak pozytywny. Wiele kobiet, które przedwcześnie wykryły tę patologię, rozwinęło poważne powikłania, które doprowadziły do pęknięcia jajników, niepłodności lub śmierci pacjentki. Oczywiście niemal każda kobieta planująca zostać mamą może doświadczyć ciąży poza macicą. Nie chodzi jednak o zapobieganie takiej patologii, ale o rozwiązanie problemu w odpowiednim czasie. Dlatego jeśli źle się czujesz lub masz choćby najmniejsze podejrzenie, że ciąża nie przebiega prawidłowo, lepiej jak najszybciej zgłosić się do lekarza.
Większość współczesnych kobiet zna pojęcie „ciąży pozamacicznej”, ale nie każda wie, gdzie może się rozwinąć, jakie są jej objawy i możliwe konsekwencje. W tym artykule przyjrzymy się, czym jest ciąża jajnikowa, jej objawom i metodom leczenia.
Definicja
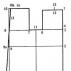
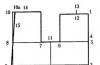
Ciąża jajnikowa to zapłodnienie, które następuje w czasie, gdy komórka jajowa nie zdążyła jeszcze opuścić dominującego pęcherzyka. W tym przypadku przyczepia się do jajnika, nie wchodząc do jamy jajowodu i nie wchodząc do macicy. Ciąża jajnikowa może być dwojakiego rodzaju:
Obydwa są równie niebezpieczne dla życia i zdrowia kobiety.
Powoduje
W większości przypadków ciąża pozamaciczna występuje bez wyraźnego powodu, ale eksperci identyfikują następujące czynniki, które mogą prowadzić do niewłaściwego przyłączenia komórki jajowej:
- Kobieta cierpiała w przeszłości lub obecnie na choroby zakaźne, które negatywnie wpłynęły na układ rozrodczy.
- Przeprowadzanie operacji na macicy lub przydatkach.
- Nabyta lub wrodzona niedrożność jajowodów.
- Zaburzenia hormonalne.
- Obecność łagodnych lub złośliwych nowotworów w macicy lub jajowodach.
- Anomalie w rozwoju wewnętrznych narządów płciowych.
- Zaburzenia genetyczne.
Ponadto taka patologia może wystąpić, jeśli kobieta otrzymała niewłaściwą terapię niepłodności.
Objawy
Ciąża pozamaciczna jajników może objawiać się następującymi objawami:

Ponadto przy takiej ciąży obserwuje się wszystkie objawy ciąży macicznej - opóźnioną miesiączkę, nudności, wymioty, obrzęk i tkliwość piersi. To ból w nietypowym miejscu powinien zaalarmować kobietę i być powodem do skontaktowania się z ginekologiem. W przypadku nasilenia bolesnych objawów ciąży jajnikowej konieczna jest pilna hospitalizacja, gdyż mogą one wskazywać na pęknięcie jajnika.
Diagnostyka

Aby określić ciążę pozamaciczną typu jajnikowego, wymagane jest zintegrowane podejście:
- Wywiad i badanie lekarskie, podczas którego wyjaśniane są objawy występujące u kobiety.
- USG ciąży jajnikowej może pomóc w postawieniu prawidłowej diagnozy. Jednak niestety ta metoda nie daje 100% gwarancji. Wynika to z faktu, że zapłodnione jajo jest podobne do formacji torbielowatej.
- Aby uniknąć możliwości, że torbiel okaże się ciążą jajnika, zalecana jest laparoskopia diagnostyczna - operacja małoinwazyjna wykonywana za pomocą laparoskopu.
Oddawana jest także krew na hCG i przeprowadzane jest ogólne badanie moczu. Pomimo tego, że podczas USG ciąży jajnikowej, której zdjęcie jest od razu podawane, może się wydawać, że jest to torbiel lub inny nowotwór. Lekarz zwraca uwagę na podwyższony poziom hormonu hCG we krwi i obecność opóźnionej miesiączki, a także charakterystyczny ból przy uciskaniu brzucha po stronie, do której przyczepione jest zapłodnione jajo.
Leczenie
Niestety w przypadku tej patologii wskazane jest jedynie chirurgiczne wyeliminowanie problemu. Metodę usuwania wybiera się w zależności od następujących czynników:
- pragnienie kobiety posiadania dzieci w przyszłości;
- wielkość zapłodnionego jaja;
- stan jajnika (nienaruszony lub pęknięty).
Najczęściej zamiast otwartej operacji jamy brzusznej wykonuje się laparoskopię:
- Urządzenie wprowadza się do jamy brzusznej poprzez małe nacięcia;
- wykonuje się nacięcie na jajniku;
- zapłodnione jajo zostaje usunięte;
- narzędzia są usuwane i zakładane szwy.
W większości przypadków takie operacje kończą się sukcesem i zachowane są naturalne funkcje narządu. Wyjątki zdarzają się tylko wtedy, gdy objawy ciąży jajnikowej zostały zauważone zbyt późno i zapłodnione jajo powiększyło się do dużych rozmiarów. W tym przypadku jajnik pęka, co jest wskazaniem do jego usunięcia. Ciąży jajnikowej, jak każdej innej ciąży pozamacicznej, nie można uznać za stan normalny - jest to patologia wymagająca pilnej interwencji chirurgicznej.
Przygotowanie do operacji
Pomimo tego, że interwencja chirurgiczna za pomocą laparoskopii jest mało traumatyczna, kobieta musi nadal przejść pewne szkolenie, które obejmuje następujące punkty:

Jeśli konieczna jest pilna operacja, laparoskopię zastępuje się operacją jamy brzusznej.
Okres pooperacyjny
Czas po laparoskopii lub operacji jamy brzusznej jest bardzo ważny dla prawidłowego gojenia uszkodzonych narządów wewnętrznych. Okres pooperacyjny polega na przyjmowaniu następujących leków:
- leki przeciwbólowe;
- antybiotyki zapobiegające rozwojowi infekcji bakteryjnej;
- leki przeciwzapalne łagodzące stany zapalne.
Czas wypisu po laparoskopii następuje po 3-4 dniach hospitalizacji, a po operacji otwartej wynosi około dwóch tygodni. W tym czasie lekarze monitorują stan kobiety i gojenie się szwów.

Ponadto po zabiegu ważne jest monitorowanie poziomu hCG, ponieważ zapłodnione jajo może nie zostać całkowicie usunięte. Następnie może rozwinąć się z niego guz. Zwykle poziom hCG spada o 50% 2-3 dni po zabiegu.
Rehabilitacja
Ciąża pozamaciczna jest dość złożoną patologią, która wymaga długiego okresu rekonwalescencji, zwłaszcza jeśli kobieta planuje ciążę w przyszłości. Wraz z przyjmowaniem leków przepisanych po operacji pacjentka musi monitorować swoją dietę: pierwszego dnia można pić wyłącznie wodę, drugiego dnia można pić jogurt, trzeciego dnia można łatwo przejść na dietę strawne pokarmy - owsianka, rosół, gotowane mięso i ryby, krakersy.
W celu szybkiego powrotu do zdrowia organizmu mogą być wskazane następujące procedury fizjoterapeutyczne:
- magnetoterapia;
- elektroforeza;
- terapia ultradźwiękowa;
- kąpiele błotne;
- terapia parafinowa.
Przez okres kilku tygodni po operacji jakakolwiek, nawet najmniejsza aktywność fizyczna jest całkowicie zabroniona. Podnoszenie ciężkich przedmiotów jest surowo zabronione.
Wznowienie aktywności seksualnej jest możliwe dopiero po miesiącu po operacji laparoskopowej i 3 miesiące po operacji jamy brzusznej. W takim przypadku kobietę należy chronić za pomocą doustnych środków antykoncepcyjnych, które nie tylko zapobiegną ciąży, ale także pomogą przywrócić poziom hormonów. Obowiązkowa antykoncepcja za pomocą leków jest konieczna przez 6-9 miesięcy po zabiegu. Dopiero po tym okresie możliwa jest nowa ciąża. Istnieje również duże prawdopodobieństwo infekcji w okresie pooperacyjnym, dlatego lekarze zalecają stosowanie prezerwatyw podczas każdego stosunku płciowego.