Остеомиелит – это серьёзное заболевание, которое вызывается гнойными бактериями. Само название болезни состоит из 3 частей. Поражение только костной ткани носит название остит. Если процесс воспаления переходит на надкостницу, то болезнь меняет название на . А при вовлечении в воспаление костного мозга недуг будет называться миелит.
Причины
Остеомиелит кости возникает только в одном случае – после того, как гнойные микробы проникают в нее. Произойти это может в нескольких случаях. Во-первых, микробы попадают в кости по кровеносному руслу. Это называется гематогенным путем передачи и часто поражает детишек младшего возраста и даже младенцев. У взрослых такой вид заражения не встречается.
Второй вид – это экзогенный путь передачи микробов. То есть бактерии в кости попадают из окружающей среды. Часто такое бывает при переломах, огнестрельных ранениях, или после оперативного вмешательства. И это будет уже называться гнойным остеомиелитом. К этому же виду относится и посттравматический тип, когда микробы в большом количестве попадают в открытую ранку, ссадину или огнестрельное ранение.
Но заболевание в большинстве случаев возникает не всегда, а только при наличии предрасполагающих факторов, к которым можно отнести:
- Алкоголизм.
- Сахарный диабет.
- Пожилой возраст.
- Отсутствие селезёнки.
Как выявить заболевание
В самом начале определить наличие остеомиелита практически невозможно, потому что симптомов его просто нет. Как правило, всё начинается с повышения температуры тела, которая за короткий период повышается до 40 градусов. Присутствуют учащение пульса, плохое самочувствие, слабость и вялость. При этом ошибочно ставится ложный диагноз, например — грипп.
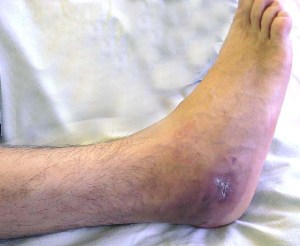
Через несколько дней от момента заражения начинают проявляться и первые настоящие признаки. Это боль над тем местом, где развивается поражение кости, отёк и покраснение кожи. Чаще всего в процесс вовлекаются кости ног. А вот кости рук страдают относительно редко. Такие признаки характерны для инфекции, которая переносится по кровеносному руслу. И если человек впервые замечает эти признаки, то можно говорить о наличии острого гематогенного остеомиелита.
Если воспаление кости имеет экзогенный характер, то здесь на первый план должно выступать наличие раны. Выявляются следующие признаки: покраснение кожи на месте ранения, отёк, общее недомогание, боль, отёк. Если заболевание протекает длительно и в нём можно выделить периоды обострения и ремиссии, то здесь можно говорить о хроническом процессе.
Правильная терапия
 Лечить воспалительный процесс кости можно только в стационаре.
Дома справиться с таким серьёзным заболеванием не получится. На первый план здесь выступает серьёзная антибактериальная терапия. Одновременно назначается сразу 2 или даже 3 препарата. Лечение ими может длиться до 2 – 3 месяцев. Одновременно обязательна и дезинтоксикационная терапия, и очищение крови от огромного количества микробов
Лечить воспалительный процесс кости можно только в стационаре.
Дома справиться с таким серьёзным заболеванием не получится. На первый план здесь выступает серьёзная антибактериальная терапия. Одновременно назначается сразу 2 или даже 3 препарата. Лечение ими может длиться до 2 – 3 месяцев. Одновременно обязательна и дезинтоксикационная терапия, и очищение крови от огромного количества микробов
При лечении антибиотиками обязательно надо использовать препараты пробиотиков и пребиотиков, так как нередко начинает развиваться дисбактериоз, а это сильно снижает иммунитет. Для того, чтобы в поражённом месте улучшить кровообращение, стоит обязательно использовать такие лекарственные препараты, как трентал или пентоксифиллин.
Особое значение имеет перевязка раны. Это надо делать ежедневно, с использованием разных антибактериальных мазей, например — левомеколя или левосина. Для очищения раны от гнойного содержимого желательно при перевязках применять трипсин или химотрипсин.
При необходимости приходится использовать и оперативное вмешательство. Во время операции проводится очищение раны, удаление костной ткани, которая уже стала нежизнеспособной, выполнении восстановительных операций, например — установление
Остеомиелит – это воспалительное заболевание костной и окружающих ее мягких тканей, возникающее из-за поражения их гноеродными бактериями. Как правило, в процесс вовлекаются все структуры кости – непосредственно костная ткань (развивается остит), надкостница (периостит) и костный мозг (миелит). Болезнь может носить и острый, и хронический характер. В некоторых случаях она развивается стремительно и в короткие сроки приводит к гибели больного. Как раз поэтому всем важно знать, почему и как развивается остеомиелит, по каким признакам узнать это заболевание, а также о принципах его диагностики и лечения. Именно эти вопросы и будут освещены в нашей статье.
Виды, причины и механизмы развития болезни
В зависимости от условий возникновения остеомиелит делят на:
- первичный;
- вторичный.
Первичный остеомиелит также называют гематогенным. При этой форме заболевания бактерии попадают в кость с крово- или лимфотоком из расположенных удаленно очагов инфекции.
Вторичный же возникает после травмы, и второе название его – посттравматический. Фоновым заболеванием для вторичного остеомиелита может стать огнестрельное ранение, открытый перелом и даже операции на костях. Как правило, риск развития гнойного процесса в кости резко повышается при недостаточной хирургической обработке раны или полном отсутствии таковой, а также если в ране имеются осколки кости, крупные гематомы, какие-либо инородные тела или разможженные мягкие ткани – все эти факторы препятствуют физиологическому заживлению поврежденных тканей и способствуют развитию в них инфекции.
По характеру течения патологического процесса остеомиелит разделяют на острый и хронический. В большинстве случаев болезнь дебютирует остро, а при отсутствии своевременного адекватного лечения со временем хронизируется. В отношении посттравматического остеомиелита хронизация процесса наступает через 1-1.5 месяца после перелома кости – гнойное воспаление локализуется в участке перелома и поддерживается отломками кости.
Существуют и первично-хронические формы заболевания:
- альбуминозный остеомиелит Оллье (характеризуется скоплением в участке поражения богатой белком альбумином серозной жидкости);
- абсцесс Броди (единичная полость округлой формы, локализованная в теле большой берцовой кости; свищи и участки некротизированной ткани среди здоровых (секвестры) для этого вида остеомиелита не характерны);
- склерозирующий остеомиелит Гарре (особенностью данной формы заболевания является воспаление надкостницы (остит) тела кости и закрытие просвета костномозгового канала; визуально кость в области патологического процесса увеличивается в диаметре – выглядит веретенообразно).
Что касается возбудителей остеомиелита… Доказано, что вызвать развитие гнойно-некротического процесса в кости может абсолютно любой вид гноеродных бактерий. В случае первичного остеомиелита наиболее частым его возбудителем является золотистый стафилококк. При вторичной форме болезни (посттравматическом остеомиелите) практически всегда обнаруживаются ассоциации (не один, а сразу несколько) микроорганизмов.
Симптомы

В 9 из 10 случаев острый первичный остеомиелит поражает детей, особенно мальчиков, в том числе новорожденных. Как правило, процесс затрагивает большеберцовую или бедренную кости.
Начинается заболевание внезапно – вскоре после травмы, переохлаждения, перенесенной ангины или других острых инфекционных заболеваний человек вдруг ощущает интенсивную боль в пораженной области, у него резко повышается температура тела. Постепенно ткани над очагом воспаления отекают, кожа приобретает розовый цвет. Пальпация этого участка тела резко болезненна.
Следующий этап – гнойное расплавление мягких тканей: гнойные массы распространяются за пределы кости, формируя межмышечные флегмоны. Эти затеки гноя зачастую открываются вдали от первичного очага воспаления гнойными свищами.
Если патологический процесс изначально расположен в близости от сустава, при отсутствии своевременно начатого лечения поражается и он – формируется гнойный артрит (интенсивная боль, покраснение, отек сустава, нарушение его функции).
Движения в пораженной конечности резко болезненны, больной стремится придать ей вынужденное – то, в котором он меньше всего ощущает боль – положение.
Гнойные массы в очаге постепенно накапливаются и через 2-3 недели с момента дебюта заболевания они могут стать причиной патологического перелома.
Выделяют 2 формы острого гематогенного остеомиелита – локальную и генерализованную; они очень различаются по клиническому течению. По частоте встречаемости преобладает локальная форма заболевания, при которой местные изменения над очагом поражения превалируют над общими (если бы не боль и нарушение функции пораженной конечности, пациент чувствовал бы себя вполне нормально – признаков интоксикации организма у него как таковых и нет). До трети случаев местного остеомиелита трансформируются в хроническую форму.
Для генерализованного острого остеомиелита характерно острое начало и крайне тяжелое течение болезни. Симптомы общей интоксикации организма ярко выражены – в ряде случаев развивается даже септический шок. При исследовании крови таких пациентов в ней обнаруживаются бактерии, то есть имеет место бактериемия.
Наиболее страшной является токсическая форма острого остеомиелита. Она молниеносно прогрессирует, и уже в первые сутки болезни человек погибает.
Еще одной разновидностью является септикопиемическая форма. Отличает ее от других видов болезни поражение двух или более костей и образование гнойных очагов в удаленно расположенных внутренних органах и полостях (бактерии попадают туда с током крови). К сожалению, болезнь часто приводит к летальному исходу.
В результате несвоевременной диагностики и/или неадекватного лечения острый остеомиелит трансформируется в хронический . Развивается эта форма заболевания примерно через 2 месяца после травмы или дебюта первичного остеомиелита. Патоморфологическими изменениями в данном случае являются:
- остеомиелитическая полость, наполненная гноем;
- секвестры (участки омертвевшей ткани среди здоровой);
- гнойный свищ, который открывается на поверхности кожи.
Протекает хронический остеомиелит волнообразно – с чередованием периодов ремиссии и обострения. Длительность фазы ремиссии в разных случаях болезни различна и составляет от нескольких недель до десятков лет. Фаза обострения клинически протекает сходно с местной формой острого первичного остеомиелита – с отсутствием общей симптоматики, жалобами на боли в очаге поражения, покраснением и отечностью тканей над ним, выделением гнойных масс из свищевого канала.
Принципы диагностики
Очень важно диагностировать острый гематогенный остеомиелит своевременно – в первые двое суток с момента появления первых симптомов болезни. На данном этапе имеет значение правильная реакция больного на свое самочувствие – обращение за медицинской помощью сразу, как только он заметит ухудшение состояния в виде вышеописанных симптомов. Второй момент – настороженность врача, к которому обратится больной относительно возможного остеомиелита.
На основании симптомов болезни, данных анамнеза заболевания, жизни и результатов объективного обследования врач заподозрит эту патологию и направит пациента на дообследование, которое может включать в себя такие методы:
- диагностическая пункция (прокол кости в области места поражения, измерение температуры внутри кости и на ее поверхности, измерение давления в костномозговом канале, взятие костного мозга для последующего микроскопического и бактериологического исследований; при остром остеомиелите из пункционной иглы будет получен гной, вытекающий под высоким давлением);
- тепловидение;
- кожная термометрия;
- радиоизотопное сканирование.
С целью диагностики хронического остеомиелита больному могут быть назначены:
- рентгенография пораженной кости;
- если есть наружный свищ – фистулография (заполнение свищевого хода рентгеноконтрастным веществом с последующей рентгенографией);
- бактериологическое и цитологическое исследование отделяемого из свища, костного мозга и отпечатков раны;
- иммунологические методы диагностики (применяют у лиц с сепсисом);
- УЗИ пораженной области (с целью обнаружения скопления жидкости);
- ангиография (с целью обнаружения участков, лишенных кровоснабжения);
- радионуклидные исследования (позволяют диагностировать болезнь своевременно, уточнить расположение, степень тяжести и характер распространения воспалительного процесса);
- компьютерная и магнитно-резонансная томография (информативные методы, позволяющие определить локализацию, размеры, распространение, характер патологических изменений).
Максимальная диагностика очень важна, поскольку на основании ее результатов врач планирует оптимальную тактику лечения.
Дифференциальная диагностика
Остеомиелит, как острый, так и хронический, имеет сходные клинические проявления с некоторыми другими заболеваниями. Проведение дифференциальной диагностики имеет важнейшее значение, поскольку тактика лечения при неправильно выставленном диагнозе будет неверна, а значит, шансы на выздоровление пациента уменьшатся.
Острый остеомиелит следует отличать от:
- артритов (в том числе аллергического и ревматоидного);
- первичной межмышечной флегмоны;
- гематомы, которая нагноилась;
- прогрессирующей эпифасциальной гангрены;
- злокачественных новообразований кости и мягких тканей конечности.
Хронический остеомиелит протекает сходно с:
- новообразованиями кости;
- туберкулезом кости;
- фиброзной остеодисплазией;
- остеохондропатией.
Тактика лечения
Лечение остеомиелита должно быть начато сразу же после установки диагноза и проводиться в хирургическом стационаре. Оно комплексное, включающее в себя консервативные мероприятия (местные и общие), хирургическое вмешательство и физиотерапию.
Консервативное лечение
При локальных формах острого гематогенного остеомиелита применяют местное лечение – нанесение на область поражения противовоспалительных мазей, сорбентов, протеолитических ферментов и прочих препаратов, введение антибиотиков.
 В случае генерализованной формы заболевания или при обширных травматических повреждениях проводят интенсивную детоксикационную (внутривенные вливания реополиглюкина, физраствора и других средств), иммунную (введение специфических сывороток) и антибактериальную (введение антибиотиков широкого спектра действия или, если выявлен возбудитель, препаратов, эффективных против него) терапию.
В случае генерализованной формы заболевания или при обширных травматических повреждениях проводят интенсивную детоксикационную (внутривенные вливания реополиглюкина, физраствора и других средств), иммунную (введение специфических сывороток) и антибактериальную (введение антибиотиков широкого спектра действия или, если выявлен возбудитель, препаратов, эффективных против него) терапию.
Хирургическое лечение
Острый гематогенный остеомиелит требует проведения оперативного вмешательства в ранние сроки, чтобы снизить давление в костномозговом канале, устранить из него инфекционный фактор, чем предотвратить генерализацию процесса или прогрессирование этого состояния. Основной метод операции – щадящая декомпрессионная остеоперфорация: делают несколько проколов в кости, через которые в область воспаления вводят дренажи – по ним выводят из очага гной и промывают его растворами антибиотиков и антисептиков.
Хирургическое лечение хронического остеомиелита включает в себя иссечение нежизнеспособных тканей, обработку раны антибиотиками и антисептиками, дренирование раны, костную пластику и пластику мягких тканей, установку катетера в артерию близ очага поражения для последующего введения через него антибиотиков.
Физиотерапия
 Для уменьшения воспаления таким больным проводится курс УВЧ-терапии.
Для уменьшения воспаления таким больным проводится курс УВЧ-терапии. Лечение остеомиелита преследует такие цели:
- устранить воспалительный процесс;
- активизировать восстановительные процессы в кости;
- ускорить образование секвестров;
- снизить чувствительность организма к воздействию бактерий;
- стимулировать иммунитет.
Чтобы снизить активность воспалительного процесса, больному назначают:
- СУФ-облучение в эритемных дозах;
- УВЧ-терапию;
- СВЧ-терапию;
Применяют эти методики как при местном остеомиелите, так и в послеоперационном лечении других форм этого заболевания, но обязательно при наличии пути оттока гноя (свища) и исключительно в комплексе с системной антибиотикотерапией.
Чтобы снизить активность свертывающей системы крови, при хроническом остеомиелите в фазе ремиссии, при условии, что гнойное отделяемое отсутствует, применяют низкочастотную.
С целью активизации иммунной системы больному назначают:
- магнитотерапию высокочастотную области тимуса;
- электрофорез иммуномодулирующих препаратов;
- в субэритемных дозах;
- гелиотерапию.
Чтобы быстрее избавить организм от бактериальных токсинов, больному рекомендуют питье хлоридно-натриевых гидрокарбонатных минеральных вод (Боржоми, Ессентуки №4 – по 200 мл трижды в день до исчезновения симптомов интоксикации).
Для улучшения снабжения пораженных тканей кислородом используют:
- озоновые ванны;
- оксигенобаротерапию.
Противопоказаниями к лечению остеомиелита физическими факторами являются:
- абсцессы при отсутствии пути оттока гноя;
- септикопиемия;
- выраженная интоксикация и высокая температура тела.
Санаторно-курортное лечение
Лица, страдающие острым (в стадии выздоровления) и хроническим (в фазе ремиссии) остеомиелитом, могут быть направлены на лечение в бальнео- и климатолечебные санатории – Пятигорск, Сочи, Баден-Баден, Цхалтубо и другие.
При хроническом остеомиелите с инородным телом или крупными секвестрами в очаге противопоказано.
Заключение
Остеомиелит бывает острым и хроническим. Острый может протекать по-разному – иногда он ограничивается исключительно местным процессом, но в ряде случаев генерализуется и даже становится причиной смерти больного. Хроническая форма заболевания доставляет множество неприятностей больному, поскольку свищи с гнойным отделяемым – это и косметический дефект, и очаг хронической инфекции.
Лечение остеомиелита должно быть начато сразу же после постановки диагноза и включать в себя прием медикаментов, хирургическое вмешательство и терапию физическими факторами. Как самостоятельный метод физиотерапия при остеомиелите не применяется, однако в комплексе с другими видами лечения она дополняет их, потенцируя эффекты.
Самолечение остеомиелита недопустимо и может закончиться плачевно. При обнаружении у себя или у своих близких симптомов, описанных выше, пожалуйста, не медлите, а обращайтесь за помощью к специалистам.
Программа «Будьте здоровы» на тему «Остеомиелит»:
Детский хирург А. И. Сумин рассказывает об остром гематогенном остеомиелите:
Остеомиелит – это воспалительное заболевание кости, сопровождающееся гнойным процессом. Возбудителем болезни являются болезнетворные бактерии, проникшие во внутреннею часть кости. Чаще всего провокатором болезни является стафилококк. Диагноз остеомиелит преимущественно ставится мужчинам, что по мнению врачей связано с тем, что они ведут более активный образ жизни и травмы у них возникают в большем, чем у женщин, количестве. У новорождённых детей также отмечаются случаи возникновения остеомиелита, причины которых пока точно не известны. В качестве основной версии называют скрытые очаги инфекции у матери. Несмотря на то что заболевание может поражать любую кость, преимущественно от остеомиелита страдают кости конечностей. Болезнь причисляется врачами к тяжёлой и несущей угрозу для жизни больного. У 3% больных заболевание имеет стремительное течение и приводит к летальному исходу в течение нескольких дней. Терапия остеомиелита преимущественно хирургическая и сводится к удалению гноя и санации поражённого участка кости. Заниматься самолечением при данном заболевании категорически запрещено. Лечение остеомиелита должно проходить под постоянным контролем врача. Применение народных средств возможно только в качестве дополнительной терапии, не заменяющей медикаментозное лечение. Домашние препараты для борьбы с остеомиелитом позволяют снять симптомы, очистить больной участок от гноя и повысить иммунитет. Отмечено, что при сочетании 2 видов терапии выздоровление наступает быстрее и рецидивы болезни возникают реже.
Причины развития остеомиелита
Для того чтобы начал развиваться воспалительный процесс, требуется сочетание предрасполагающих и запускающих болезнь факторов. Только при их присутствии возможно развитие болезни. К предрасполагающим факторам относятся:
- голодание в течение длительного времени (диеты);
- истощение организма;
- очаги инфекции в организме (аденоиды, фурункулы, воспалённые гланды, больные зубы);
- значительно сниженный иммунитет;
- высокая аллергическая склонность организма;
- приём лекарственных препаратов, подавляющих иммунитет.
В том случае если присутствует один или несколько предрасполагающих к заболеванию факторов, при появлении провоцирующего болезнь состояния возможно развитие остеомиелита. К причинам, запускающим болезнь относятся:
- переломы костей;
- глубокие раны мягких тканей, доходящие до кости;
- острые вирусные заболевания (в том числе грипп, после которого у некоторых больных возможно развитие остеомиелита как осложнения);
- глубокие ожоги;
- обширные ожоги;
- обморожение;
- сильное переохлаждение;
- подъём очень больших тяжестей;
- тяжёлый хронический стресс;
- ушибы костей.
Когда у человека имеются предрасполагающие к остеомиелиту состояния и происходит что-либо, могущее дать толчок началу болезни, следует с особым вниманием относиться к своему здоровью и при первых же подозрениях на начало остеомиелита обращаться за врачебной помощью.
Симптомы остеомиелита
Заболевание разделяют на 2 формы: локальную и генерализованную. В зависимости от этого различаются и симптомы остеомиелита.
При локальной форме болезни у больного возникают следующие признаки недуга:
- нестерпимая распирающая боль в поражённом участке;
- снижение подвижности в ближайших к очагу воспаления суставах;
- покраснение кожных покровов над участком воспаления;
- повышение температуры кожных покровов над участком воспаления;
- сильный отёк в месте воспалительного процесса;
- повышение температуры тела до 37,5–38,5 градусов.
Болевые ощущения у больного, после того как гнойные массы через прорыв в надкостнице выходят в межмышечное пространство, заметно ослабевают, а при последующем образовании свища – проходят полностью, как и все симптомы воспаления. Эта форма болезни затрагивает плоские кости, трубчатые кости и смешанные кости. Таким образом, она может возникнуть на любом участке тела.
Генерализованный остеомиелит представляет собой предсептический процесс, который в большинстве случаев приводит к смерти больного. В начале своего течения эта форма болезни не отличается от локальной, но позднее вместо прорыва гнойника у пациента неожиданно начинают проявляться такие симптомы:
- сильный озноб;
- повышение температуры тела до 40 градусов;
- выраженная одышка;
- бледность кожных покровов;
- кашель с отделением гнойно-кровяной мокроты;
- сильные боли в почках;
- боли при мочеиспускании;
- миокардит;
- острая сердечная недостаточность;
- мелкая сыпь на теле;
- нестерпимая головная боль;
- судороги;
- бред.
В том случае если медицинская помощь не будет оказана незамедлительно, у больного нет шансов выжить, и он умирает в течение нескольких часов от полиорганной недостаточности. При своевременном лечении и отсутствии у человека тяжёлых хронических заболеваний некоторый процент больных удаётся спасти.
Диета при остеомиелите
Для того чтобы выздоровление шло полноценно, следует придерживаться определённой диеты, которая поспособствует восстановлению организма. Врачи рекомендуют при остеомиелите следующее питание:
- молочные продукты;
- постное мясо;
- постную рыбу;
- яйца;
- яблоки;
- бананы;
- фруктовые морсы.
Кроме этого, при составлении меню следует учитывать то, что фрукты должны составлять 1/3 от всего суточного рациона. При заболевании также очень важно и соблюдение режима употребления жидкости. Больному в течение суток следует выпивать не менее 3 литров чистой воды. Супы и любые напитки не входят в этот объём жидкости.
Последствия болезни
Даже после успешного лечения болезни у ряда больных остаются заметные последствия перенесённого недуга. К ним врачами относятся:
- патологический перелом;
- ложный сустав;
- патологический вывих;
- потеря подвижности сустава;
- частичная потеря подвижности сустава;
- нарушения формы поражённой кости.
Как правило, такие явления наблюдаются, если человек обратился за врачебной помощью с опозданием, когда воспалительный процесс зашёл очень далеко. При таком же течении болезни, если лечение проводилось своевременно, подобных последствий возникать не должно.
Осложнения остеомиелита
В том случае если с током крови инфекция начинает распространяться из поражённой кости в органы, появляется риск развития тяжелейших осложнений. В такой ситуации могут возникнуть:
- пневмония;
- почечная недостаточность;
- бактериальный эндокардит;
- печёночная недостаточность.
К появлению осложнений, как правило, приводят неправильное лечение или же позднее обращение больного за медицинской помощью.
Народные средства от остеомиелита
Народные средства являются лишь дополнительной терапией при локальном остеомиелите и могут применяться только по согласованию с лечащим врачом и, конечно же, не взамен традиционного медикаментозного лечения.
Помогает быстрому выведению гноя состав, приготовленный из хозяйственного мыла и репчатого лука. Для проведения лечения следует взять 1 среднюю головку репчатого лука и мелко нарезать или измельчить при помощи блендера. После этого кусочек хозяйственного мыла размером с 2 спичечных коробка натирают на мелкой тёрке. Далее оба компонента состава смешивают и прикладывают к свищу. Сверху лекарственный состав накрывают хлопчатой тканью, полиэтиленовой плёнкой и фиксируют при помощи повязки. Такой компресс меняют 1 раз в 12 часов. При особо сильном выделении гноя компресс меняют 1 раз в 6 часов. Длится такое лечение до тех пор, пока не начнёт появляться вместо гноя кровь. Как только это произойдёт, больное место обрабатывают антисептиком и перевязывают стерильным бинтом.
Можно попробовать улучшить состояние больного и при помощи цветов фиолетовой сирени. Для того чтобы применить их в качестве лекарства следует собрать и высушить цветы растения. После этого сырьё помещают в банку объёмом в 1 литр. Банка должна быть наполнена до краёв, но не утрамбована. Затем сирень заливают качественной водкой. Лекарство, плотно закрыв крышкой, убирают для настаивания на 10 дней. По прошествии этого времени настой отцеживают. Его применяют внутрь и наружно. Утром натощак выпивают по 2 капли настоя; а 2 раза в сутки с этим составом делают компрессы, которые ставятся на 6 часов. Между компрессами необходим перерыв минимум в 2 часа. Продолжительность терапии подбирается индивидуально для каждого больного.
Хорошим средством для выведения гноя является и состав на основе мёда, яиц, муки и масла. Взяв 100 граммов тёмного мёда, его следует растопить на водяной бане. Очень важно, чтобы температура воды не превышала 40 градусов. После этого в мёд добавляют 100 граммов ржаной муки и 100 граммов сливочного масла. Далее в состав вводят взбитый сырой желток домашнего куриного яйца. Всё смешивают и из полученного теста делают тонкую лепёшку, которую накладывают на опухший участок. Сверху лечебную массу накрывают полиэтиленом и фиксируют при помощи повязки. Компресс ставится на ночь. Под его действием происходит ускорение формирования свища и очищения воспалённого места от гноя. Лечение продолжают о тех пор, пока не перестанет выходить гной.
Действенным лекарством является отвар корней барбариса. Для его получения 100 граммов корней заливают 4 стаканами воды и помещают на огонь. После того как препарат закипит, его следует проварить на протяжении 20 минут. Затем состав снимают с огня, посуду с ним укутывают одеялом и настаивают лекарство на протяжении 6 часов. Далее препарат отцеживают. Принимают его по 1 столовой ложке за 10 минут до употребления пищи. В день лекарство пьют 3-5 раз. Длительность курса лечения составляет 90 дней, после чего необходимо сделать перерыв в 1 месяц.
Отлично помогает в лечении остеомиелита и береста. Она способствует устранению боли и недопущению распространения воспалительного процесса. Для того чтобы провести лечение, бересту прикладывают к больному месту по всем правилам компресса. Менять это природное лекарство следует 4 раза в сутки. Проводят такую терапию до тех пор, пока не закроется свищ.
Мумиё также можно применить в борьбе с остеомиелитом. Для того чтобы провести терапию надо 2 грамма мумиё растворить в 1 стакане воды. Полученную жидкость следует пить натощак по 1 столовой ложке. Длительность лечения подбирается индивидуально, так как она зависит от скорости выздоровления.
Профилактика остеомиелита
Для того чтобы минимизировать риск развития болезни, врачи сегодня советуют:
- употреблять препараты, укрепляющие иммунитет;
- своевременно лечить очаги воспаления в организме;
- предупреждать травмирования костей (этому способствуют ношение удобной обуви, использование защиты при опасных видах спорта);
- обращаться за медицинской помощью при значительных повреждениях мягких тканей.
В том случае если появляются подозрения на начало остеомиелита, следует незамедлительно обратиться за врачебной помощью, чтобы не допустить развития этой, очень опасной, болезни.
Послеоперационный остеомиелит (ПОО) – это остеомиелит, возникающий после оперативных вмешательств на костях после закрытых переломов и ортопедических заболеваний. Послеоперационный остеомиелит, благодаря значительному распространению, возникновению после чистых операций и многообразию этиологических и патогенетических факторов должен рассматриваться отдельно.
КЛАССИФИКАЦИЯ ПОСЛЕОПЕРАЦИОННОГО ОСТЕОМИЕЛИТА
А. По характеру повреждений.
1. По поводу переломов костей.
2. По поводу ортопедических заболеваний.
3. По поводу повреждений мягких тканей.
Б. После операций.
1. Без имплантации медицинских инородных тел.
2. С имплантацией медицинских инородных тел.
В. По причинам возникновения
1. Организационные.
2. Тактические
3. Технические
4. Санитарно-эпидемиологические
5. Соматические.
Г. По клиническому течению
1. Острый.
2. Подострый.
3. Хронический.
Д. По числу гнойных очагов
1. Монолокальный.
2. Полилокальный.
3. Полифокальный.
Е. По характеру осложнений
1. Местные: - обширные рубцы; - язвенные дефекты кожи; - гнойные артриты и остеоартриты; - несросшиеся переломы или ложные суставы.
2. Общие: - анемия; - амилоидоз паренхиматозных органов; - нарушение белкового обмена; - сепсис.
Ж. По виду инфекции и путям ее проникновения
1. Аэробная флора. 2. Анаэробная флора.
1. Эндогенный путь. 2.Экзогенный путь.
3. По характеру патологических изменений
1. Остеомиелит с очаговым поражением кости.
2. Остеомиелит с распространением по ходу костномозгового канала.
3. В сочетании с местными осложнениями.
4. Спицевой остеомиели.т
Инфицированию послеоперационных ран способствуют:
1. Возраст больных. У пациентов старше 60 лет имеется предрасположен-ность к развитию инфекционных осложнений из-за наличия сопутствующих заболеваний, снижения защитных сил организма, дряблости и сухости кожи, а также менее тщательного соблюдения санитарно-гигиенических правил.
2. Длительность оперативного вмешательства.
3. Несоблюдение принципов дренирования.
4. Избыточная жировая клетчатка является хорошей питательной средой для развития микробов, особенно при плохом гемостазе. Она же, увеличивая глубину раны, затрудняет доступ, делая оперативное вмешательство более продолжительным.
5. Нарушение местного кровообращения, приводящее к некрозам краев раны и ее инфицированию, а также грубая оперативная техника и технические трудности во время операции повышают риск.
6. Длительность предоперационного периода.
7. Местные условия – микробы встречают значительное сопротивление в областях тела с хорошо развитой сетью кровеносных сосудов и хорошим кровоснабжением (голова, лицо).
8. Местные иммунобиологические особенности тканей. Весьма значительно сопротивление микробам тканей тех областей тела, которые подвергаются воздействию микробов и их токсинов в силу естественного их расположения (промежность).
9. Соблюдение принципов асептики на всех этапах оперативного вмешательства. Устройство операционной, поведение и хирургическая дисциплина персонала операционных, бациллоносительство персонала и больных, ведение послеоперационного периода.
10. Характер и вирулентность попавшей в рану микрофлоры. При большой дозе вирулентных микробов и слабости защитных сил организма происходит значительное распространение процесса, если количество микробов и их вирулентность не велики, а иммунобиологические силы организма значительны, то воспалительный процесс прекращается. Имеет значение одновременное проникновение нескольких микробов (полиинфекция), а также повышенная их вирулентность (загрязнение отделяемым другого больного).
11. Антибактериальная защита. Профилактическое назначение антибиотиков, по данным отечественных и зарубежных исследователей, снижает частоту послеоперационных инфекционных осложнений с 20-40% до 1,5-5%.
КЛИНИЧЕСКАЯ КАРТИНА ПОСЛЕОПЕРАЦИОННОГО ОСТЕОМИЕЛИТА
Согласно классификации послеоперационный остеомиелит подразделяется на острый, подострый и хронический.
Воспалительный процесс в большинстве случаев начинается в окружающих мягких тканях, в частности в гематоме и проявляется всеми изменениями, характерными для острого воспаления. Но у некоторых больных он может развиваться исподволь, без высоких подъемов температуры и других общих явлений. Местные воспалительные явления могут быть слабо выражены. Между швами выделяется излившаяся в рану кровь, а затем серозная жидкость (серома). Такой вялотекущий процесс при наличии у больного металлического фиксатора не имеет тенденции к стиханию, обычно обостряется и заканчивается остеомиелитом.
У некоторых больных острый послеоперационный остеомиелит выражается в раннем инфицировании костной раны с бурным течением, разлитым гнойно-гнилостным поражением костного мозга. В этих случаях выделяют несколько форм: интрамедуллярная, остеомускулярная и гнойное пропитываниие метафизов и губчатых костей. Эти клинические формы развиваются в течение первых 2-3 недель после операции. Для них характерно отсутствие видимых местных симптомов при стремительно нарастающих общих симптомах, которые могут привести к сепсису или летальному исходу: длительно-текущая лихорадка (38-39С и выше), общая слабость, выраженная утомляемость; в анализах крови наблюдается снижение гемоглобина, повышение СОЭ, лейкоцитоз.
Местно клиническая картина выражается в том, что меняется внешний вид раны: она становится тусклой, но при этом не наблюдается выраженного отека и гиперемии. Появляется серый налет, отделяемое приобретает резкий гнилостный характер.
Общее состояние и тяжесть процесса ухудшается в виду того, что костный мозг на большом протяжении находится в состоянии гнойно-гнилостного распада.
Хронический послеоперационный остеомиелит.
Хронический огнестрельный остеомиелит возникает в более поздние сроки (через 3-4 месяца) после операции и протекает более спокойно, чем острый процесс. Характерным для хронического остеомиелита является наличие сви-щей и секвестров, определяемых рентгенологически.
Весь процесс можно условно разделить на три периода: до образования костной мозоли; период образования костной мозоли; период после образования костной мозоли.
Клинически определяется уменьшение воспалительных явлений и более спокойное течение раневого процесса. Наблюдается уменьшение температуры тела, отека краев раны, гиперемии, Рана начинает заживать, остается лишь свищ.
Следует упомянуть, что хронический послеоперационный остеомиелит мо-жет протекать в легкой, средней и тяжелой форме. Тяжесть обуславливается выраженностью клинических проявлений, а так же рентгенологическими при-знаками.
Послеоперационные артриты.
После различных восстановительных операций гнойные осложнения наблюдаются сравнительно редко – в 1 – 2% случаев, несколько чаще они отмечаются только после эндопротезирования тазобедренного сустава – в 4-7 % (Каплан А.В.,1985). Инфекция таких суставов, как плечевой и локтевой обычно протекает более благоприятно, чем аналогичное поражение суставов нижних конечностей (тазобедренного, коленного, голеностопного). Основными факторами, определяющими течение раневого процесса различных суставов, являются особенности их анатомического строения и кровоснабжения, а также характер тканей, окружающих сустав.
Крупные массивы мышц вокруг тазобедренного сустава, большой объем и сложность заворотов коленного сустава, сложность строения всех суставов и костных образований нижних конечностей способствуют развитию и более тяжелому течению гнойных процессов. Нагноительный процесс обычно вначале локализуется в пределах мягких околосуставных тканей, а затем проникает в сустав, в результате чего возникает вначале серозный, а затем серозно-гнойный выпот.
Послеоперационные артриты в своем развитии проходят несколько стадий: серозный или серозно-гнойный артрит, эмпиема сустава, капсульная флегмона и панартрит, остеоартрит (остеомиелит эпифиза и эпиметафиза). Гнойный артрит может сопровождаться параартикулярными гнойниками, и гнойными затеками.
Чем сильнее повреждение мягких тканей и суставных концов костей, тем тяжелее клиническое течение заболевания. Особенно тяжелым оно бывает в запущенных случаях, когда имеются гнойные затеки. Иногда при пониженной сопротивляемости организма и малой вирулентности возбудителя процесс развивается вяло, сопровождается слабой общей реакцией организма. Такое течение раневого процесса расценивается как вялотекущий сепсис. У некоторых больных в начальном периоде раневого процесса не только отсутствуют общие симптомы интоксикации, но и местные явления гнойного осложнения выражены нечетко, что в значительной степени затрудняет его распознавание. К местным признакам относят острые и усиливающиеся боли, нарастающее увеличение объема сустава, напряженность мягких тканей, сглаженность контуров сустава, иногда покраснение кожи, вынужденное положение конечности. При наличии раны из суставной полости нередко выделяется мутная синовиальная жидкость или гной. При эмпиеме в суставе определяется зыбление и при пункции его обнаруживается мутная жидкость или гной.
При капсульной флегмоне в отличие от эмпиемы объем сустава увеличен главным образом за счет воспалительной инфильтрации суставной сумки и околосуставных мягких тканей.
Рентгенологическая симптоматика в первые дни крайне скудна, в дальнейшем возникают воспалительные деструктивные очаги в эпифизах и нередко участки некротизации и секвестрации в костях.
ЛЕЧЕИЕ ПОСЛЕОПЕРАЦИОННОГО ОСТЕОМИЕЛИТА
Лечение послеоперационного остеомиелита – процесс комплексный и включает в себя три направления:
1. Воздействие на организм в целом с целью нормализации гомеостаза и повышения резистентности.
2. Медикаментозное влияние на возбудителя заболевания.
3. Хирургическое лечение местного очага.
Основной целью воздействия на макроорганизм являются устранение интоксикации, ведущей к острым нарушениям жизненно важных функций организма. Решение этих задач осуществимо при проведении сбалансированной инфузионно-трансфузионной терапии. Объем ее определяется фазой раневого процесса, состоянием больного, объемом оперативного вмешательства. Коррекция волемических и электролитных нарушений проводится с учетом потерь жидкости и электролитов при обязательном контроле суточного диуреза и динамическом исследовании содержания электролитов в плазме крови. Объем вводимой жидкости должен составлять не менее 40-50 мг/кг массы тела в сутки, при этом повышение температуры тела на 1 градус предусматривает увеличение объема инфузионной терапии на 250-300 мл. Целесообразно использовать 5% раствор глюкозы с инсулином с добавлением 5% хлорида калия, 25% сульфата магния, при темпе инфузии не более 40 капель в минуту, а также применять официальные растворы полиионных смесей, коррекцию метаболического ацидоза проводят посредством введения 4% раствора гидрокарбоната натрия под контролем показателей КОС. Поддерживание энергетического баланса не только за счет высококалорийного и хорошо усвояемого энтерального питания, но главным образом посредством парентерального введения углеводов, которые способствуют предотвращению распада белков. Применение концентрированных 20-40% растворов глюкозы с инсулином, улучшающим утилизацию углеводов, способствует поддержанию энергетического баланса. Развивающаяся ги-попротеинемия может приводить к истощению энергетических и пластических возможностей организма, поэтому наряду с применением концентрированных растворов глюкозы необходимо введение белковых препаратов из расчета 6-10 гр. азота в сутки. Улучшение микроциркуляции достигается введением реологически активных препаратов с применением сосудопозитивных препаратов (трентал, компламин, курантил, солкосерил, а также гепарина под контролем показателей свертывающей системы крови). Необходимым является применение ингибиторов протеаз (гордокс, трасиол, контрикал) путем внутривенного капельного введения 2-3 раза в сутки. Важным элементом в лечении остеомиелита является витаминотерапия. Ежедневное введение витаминов группы В, аскорбиновой кислоты способствует, как поддержанию функции печени, поджелудочной железы, сердца, так и улучшению реологии крови. С целью замедления катаболических процессов необходимо применение анаболических гормонов. Симптоматическое лечение зависит от выраженности того или иного пато-логического синдрома и требует обязательного участия в лечении терапевта или анестезиолога-реаниматора.
Изменение иммунореактивности, выражающееся в понижении неспецифического иммунитета, значительно выражено в тех случаях, когда не восполнялись нарушения гомеостаза, вызванные операционной травмой. У таких больных воспалительный процесс протекает более тяжело с выраженными явлениями интоксикации. После устранения выявленных изменений чаще всего удается нормализовать защитные силы организма без применения иммунотерапии. Для пассивной иммунизации, проводимой при тяжелом течении болезни применяют антистафилококковую плазму, антистафилококковый грамма-глобулин, человеческий иммуноглобулин. Для активной иммунизации используют пентаглобины, ронколейкин, аутовакцину, декарис, тималин, вилон, препараты пуриновых и перимидиновых производных (пентоксил, метилурацил, микробные полиса-хариды), а также жень-шень, элеутерококк, пантокрин, ликопид.
Медикаментозное воздействие на возбудителя заболевания включает как традиционную антибактериальную терапию с учетом чувствительности к антибиотикам, так и региональную внутриартериальную и эндолимфатическую перфузию в течение 10-14 дней, направленную на возбудителя заболевания, оптимизацию местного кровотока и метаболизм тканей.
Антибиотики применяют в острой стадии заболевания при наличии общих его проявлений и при обострении хронического остеомиелитического процесса. При местных признаках болезни антибактериальные препараты используют чаще всего местно в сочетании с антисептиками для орошения ран. При парентеральном применении антибиотиков предварительно проводят широкое раскрытие всех участков скопления гноя и их полноценное дренирование. Антибактериальные препараты вводят во время оперативных вмешательств и в послеоперационном периоде путем создания высоких их концентраций в пораженной кости, т.е. внутрикостно или внутривенно, а при обширных разрушениях с выраженным нагноением осуществляют их внутриартериальную или эндолимфатическую инфузию. При генерализации остеомиелитического процесса в отделении используется методика нагрузки клеточных элементов аутокрови антибиотиками.
Необходимо придерживаться принципов антибактериальной терапии.
Общая продолжительность антибактериальной терапии при остром процессе составляет в среднем 21 сутки, а при хроническом 45-50 суток. При достаточном радикальном хирургическом вмешательстве и общем удовлетворительном состоянии общая антибактериальная терапия не назначается.
Хирургическое лечение послеоперационного остеомиелита является основным в лечении данной патологии и зависит от выраженности клинических проявлений и фазы воспалительного процесса. В острой стадии раскрытие всех гнойных очагов, хорошее дренирование и постоянное орошение, полноценная иммобилизация конечности, антибактериальная или химиотерапия позволяют достичь ликвидации воспалительного процесса или перевести его в хроническую форму.
Хирургическое лечение остеомиелита осложнившего внутренний, внешний остеосинтезы, операции по внедрению массивных имплантатов, а также операции на крупных суставах имеет свои особенности.
При лечении больных с гнойной раневой инфекцией, которым был произведен погружной остеосинтез, необходимо в большей степени, чем при лечении других категорий больных, применить все элементы комплексной терапии с воздействием на организм, флору и рану. При этом важнейшую роль в исходе может сыграть вторичная хирургическая обработка раны, которая должна производиться незамедлительно и носить радикальный характер, а не сводиться к эвакуации гноя. Это не означает, что обязательно должен быть удален металлический фиксатор, которому многие хирурги и травматологи приписывают основную роль в поддержании нагноительного процесса. Неоправданное удаление металлического фиксатора может резко осложнить и без того трудную ситуацию из-за необходимости перехода на другой метод фиксации отломков.
Показаниями к удалению металлического фиксатора является: 1) бурно развивающаяся картина воспалительного процесса связанная со скоплением гнойного отделяемого в костномозговом канале, когда сам фиксатор мешает оттоку гноя; 2) фиксатор не выполняет своей роли – интрамедуллярный штифт значительного меньшего диаметра, чем костномозговой канал трубчатой кости; винты не фиксируют пластину; металлический фиксатор поломан (он превращается в бесполезное и вредное инородное тело и подлежит удалению).
После стабилизации состояния, когда остается вяло функционирующий свищ, также следует сохранять металлическую конструкцию до консолидации перелома и только тогда оперировать больного по поводу ограниченного остеомиелита. Такие больные обычно не испытывают боли, хорошо пользуются конечностью, а функционирующий свищ не доставляет особых неприятностей. При сросшемся переломе ликвидация ограниченного остеомиелитического очага не представляет больших трудностей.
Меры, направленные на предупреждение нагноений в местах прокола спицами кожи при внешнем остеосинтезе заключается в тщательном уходе за больными, которым наложен компрессионно-дистракционный аппарат. Разработаны методы ухода за аппаратами, которые не требуют закрытия ранок вокруг спиц перевязочным материалом. Предложены также средства, образующие защитные пленки, которые переходят с кожи на спицу и тем самым изолируют места проколов спиц.
При спицевом остеомиелите, ограниченном зоной проведения спицы, лечение может сводиться к рассверливанию свищевого канала, удалению детрита и мелких секвестров или применению цилиндрической фрезы с последующим промыванием раневого канала.
При образовании больших очагов остеомиелита (распространенная форма) лечение заключается в удалении патологических грануляций и секвестров, иссечении или выскабливании свищевых ходов, гнойных затеков. При наличии свободно лежащих секвестров в мягких тканях операция ограничивается секвестрэктомией и иссечением свищевых ходов. Если костный секвестр оказывается связанным с основным массивом здоровой кости (неотделившийся секвестр), то производится экономная резекция кости в пределах здоровых тканей, причем при поражении только наружной кортикальной пластинки следует сохранять внутреннюю. При поражении обеих стенок после хирургической обработки очага остеомиелита возникает необходимость в пластическом заполнении образовавшейся полости.
Лечение больных с распространенным спицевым остеомиелитом заключается в хирургической обработке гнойного очага, широкой трепанации кости со вскрытием костномозгового канала, удалением секвестров, грануляций, в освежении стенок остеомиелитической полости. Образовавшаяся костная полость заполняется при помощи мышечной или комбинированной мышечно-костной пластики.
Главнейшим элементом в системе комплексной терапии больных, перенесших эндопротезирование, являются лечебные мероприятия, направленные на очищение раны от гематомы. Если гематома невелика, а развивающаяся в ней инфекция протекает при хорошем общем состоянии, нормальной температуре, наиболее эффективным способом является местное введение протеолитических ферментов, антибиотиков и ингибиторов протеаз. Могут быть использованы трипсин, химотрипсин, папаин или протеолитические ферменты микробного происхождения. Вводят их в обычных дозах вместе с антибиотиком, к которому чувствительна флора больного.
Если с самого начала течение процесса носит более острый характер, необходимо повторно оперировать больного, т.е. произвести хирургическую обработку раны. Подвижность, свидетельствующая о распространении процесса вдоль костномозгового канала, а также наличие грануляций, выпячивающихся из костномозгового канала кости, диктуют необходимость удаления эндопротеза.
Вовлечение бедренной кости в нагноительный процесс, проявляющееся обнажением ее надкостницы, краевой узурацией, также является плохим показателем в отношении возможности сохранения эндопротеза. Только при очень ограниченном характере такого краевого остеомиелита в области опила бедренной кости может быть проведена резекция ее участка без удаления эндопротеза.
Лечение гнойных послеоперационных артритов представляет собой исключительно трудную проблему. Особая сложность состоит в том, что трудно согласовать две основные задачи – борьбу с инфекцией, которая требует полного обездвиживания сустава, и восстановление функции сустава, для чего более важны более ранние движения в нем.
В начальном периоде развития инфекции в суставе при накоплении в нем жидкости (синовит) благоприятный результат могут дать пункции и введение в сустав антибиотиков или постоянное орошение сустава антисептиками либо антибиотиками. Обязательна иммобилизация конечности. При эмпиеме у больных с хорошим общим состоянием проводят артротомию. В тяжелых случаях, когда интоксикация нарастает, и инфекционный процесс в суставе прогрессирует, этого бывает недостаточно и показана вторичная артротомия с удалением костных отломков или вторичная резекция.
На тазобедренном, коленном и голеностопном суставах вторичную резекцию ввиду более тяжелого течения осложнений в суставах нижних конечностей производят чаще, чем на плечевом и локтевом суставах. На любом суставе, кроме тазобедренного, в случае эмпиемы, можно ограничиться артротомией или экономной резекцией, что же касается тазобедренного сустава, то резекция головки бедра является наиболее частым вмешательством.
При лечении последствий остеоартрита тазобедренного сустава, часто используют операцию Г. Д. Никитина, которой заключается во внедрении большого вертела или периферических остатков шейки бедренной кости в вертлужную впадину.
Лечение ПОО после удаления металлоконструкций. У больных с несросшимся переломом при отсутствии обострения и вялом течении гнойного процесса необходимо наложить гипсовую повязку с «окном» или применить чрескостный остеосинтез и добиться сращения перелома за счет периостальной мозоли.
При полном сращении производят полноценную хирургическую обработку очага остеомиелита. Образовавшуюся полость заполняют мышечным лоскутом на питающей ножке или осуществляют мышечно-костную пластику. Операция заканчивается иммобилизацией циркулярной гипсовой повязкой с «окном» или глубокими гипсовыми лонгетами.
Остеомиелит с распространенным поражением кости может развиться при неустойчивом остеосинтезе, когда некрозу подвергаются костные фрагменты почти на всем протяжении диафиза. При этом происходит распространение гнойного процесса за пределы зоны оперативного вмешательства или по всему костномозговому каналу сегмента конечности.
Если на месте перелома имеются подвергшиеся некрозу концы костных отломков и отсутствует периостальная костная мозоль, то необходимо произвести радикальную хирургическую обработку очага остеомиелита с удалением всех некротизированных тканей и инородных тел, образовавшуюся полость заполнить кровоснабжаемыми тканями и наложить циркулярную гипсовую повязку.
В отдельных случаях, при некрозе концов костных фрагментов на протяжении 1 -1,5 сми отсутствии параоссальных гнойных полостей, ликвидации остеомиелита и сращения перелома можно достичь путем одномоментной ограниченной поперечной резекции некротизированной кости и внедрения фрагментов друг в друга. Конечность иммобилизуют циркулярной гипсовой повязкой «с окном» или накладывают аппарат Илизарова.
При распространении гнойного процесса по костномозговому каналу производят хирургическую обработку очага остеомиелита на уровне зоны оперативного вмешательства (если имеются явные секвестры); костномозговой канал на всем протяжении не вскрывается, а после удаления из него стержня осуществляется протирание канала марлевой салфеткой, проточно-промывное дренирование канала раствором антибиотиков и поверхностно-активных веществ в течение 5-7 дней.
Остеомиелит в сочетании с ложными суставами и несросшимися переломами наиболее труден в лечении. Идеальным является одновременное лечение хронического остеомиелита и ликвидация сопутствующих ему анатомических и функциональных нарушений. Это прежде всего касается восстановления функции крупных суставов конечностей – тазобедренного, коленного, плечевого и локтевого.
При лечении тугих ложных суставов, осложненных остеомиелитом, без нарушения оси применяют фиксацию аппаратом Илизарова (на компрессию), иногда требуется костная аутопластика. При атрофических формах показана обширная костная аутопластика и остеосинтез по Илизарову, тоже при болтающихся ложных суставах, включая операцию Гана на голени.
При околосуставных ложных суставах главным образом нижнего конца плечевой и бедренной кости развивается контрактура ближайшего сустава. В ряде случаев, где ложный сустав выполняет функцию истинного (недействующего) сустава, и нет болей, - целесообразно не вмешиваться, так как реконструктивная операция «во что бы то ни стало» может закончиться полной неудачей.
Поскольку не менее 15% ложных суставов «содержат» гнойный (остеомие-литический) очаг, Никитин Г.Д. и соавт. (2000) предлагают следующую классификацию ложных суставов и их инфекционных осложнений.
Стерильные или «чистые» ложные суставы. Здесь инфекционное начало не проникало вглубь, опасения осложнений можно делать любые операции, включая сложное эндопротезирование.
Нестерильные или «условно» стерильные возникают после открытых пере-ломов. В тканях может присутствовать неопределимая гнойная инфекция.
Все ложные суставы со свищами, язвами, гранулемами называют «гнойныгнойными ложными суставами» по аналогии с «гнойными ранами». Поэтому при лечении остеомиелита почти всегда имеют дело с гнойными ложными суставами.
Тактика лечения несросшихся переломов и ложных суставов выбирается на основании выделения 2-ух групп: 1-группа – несросшиеся переломы и ложные суставы с торпидным гнойным воспалением и 2-группа несросшиеся переломы и ложные суставы с острым гнойным воспалением.
Лечение больных 1-группы возможно при одномоментном оперативном вмешательстве. Оно заключается в хирургической обработке зоны несросшегося перелома – удалении секвестров, грануляций, обильном промывании раны раствором антибактериальных препаратов и аутопластике трансплантатом из гребня подвздошной кости.
В некоторых случаях, при больших остеомиелитических полостях, рубцовом изменении кожи и даже небольших остеомиелитических язвах по передней поверхности голени, производят костно-мышечно-кожную пластику.
При отсутствии секвестров, больших гнойных полостей, гнойных затеков для лечения этой формы остеомиелита с успехом может применяться чрескостный остеосинтез внешними аппаратами. При наличии в зоне перелома значительных дефектов кожи, язв или грубых рубцов I этап оперативного лечения должен включать также восстановление кожного покрова – итальянская или индийская кожная пластика. II этап лечения, имеющий целью сращение фрагментов, производится через 6-8 месяцев и заключается в костной пластике или применении чрескостного остеосинтеза..
При удовлетворительном состоянии кожных покровов применяется вторичная хирургическая обработка гнойного очага, костные фрагменты фиксируют аппаратами до заживления раны. Образовавшиеся вторичные дефекты между костными фрагментам устраняют различными вариантами несвободной костной пластики: билокальный, полилокальный остеосинтез, обходное синостозирование, перемещение малоберцовой кости, маргинальная костная пластика.
Лечение больных 2-группы. Операция по поводу ложного сустава в этих случаях противопоказана; не следует стремиться сразу, ликвидировать остеомиелит. Первостепенная задача при этом купирование острой инфекции путем дренирования гнойного очага, интенсивной антибактериальной терапией и общеукрепляющими мероприятиями. И лишь после достижения перехода острого воспаления в торпидную фазу предпринимаются операции, необходимые для лечения несросшихся переломов и ложных суставов.
Заключение
Актуальность проблемы послеоперационного остеомиелита чрезвычайно высока, что связано с расширением показаний к оперативному лечению при закрытых переломах. Врачи разучились лечить простые переломы костей консервативными методами. Удельный вес послеоперационного остеомиелита в структуре всех форм заболевания постоянно растет.
Возникновение послеоперационного остеомиелита относится к явлениям хирургической ятрогении и требует в каждом конкретном случае специального разбора как осложнения или врачебной ошибки.
Нами были рассмотрены причины возникновения гнойных осложнений, приводящих к послеоперационному остеомиелиту, их диагностика, лечение и возможные пути профилактики. Кроме того, в лекции даны клиническая картина, методы диагностики и представлены современные возможности лечения послеоперационного остеомиелита.
Следует еще раз подчеркнуть, что в профилактике гнойных осложнений при операциях по поводу закрытых переломов и ортопедических заболеваний основная роль принадлежит качеству хирургического вмешательства, соблюдению принципов лечения травм и заболеваний. Факторами, приводящими к нагноению, наиболее часто являются: нарушение принципов дренирования раны, нагноение краев ее из-за нарушения микроциркуляции, чрезмерного натяжения, сдавления гипсовой повязкой, длительность оперативного вмешательства, нарушение правил асептики и антисептики.
В то же время своевременная коррекция всех нарушений гомеостаза, направленная антибактериальная терапия в показанных случаях под контролем антибиотикограмм, восстановление защитных сил организма имеют большое значение для предупреждения генерализации воспалительных процессов и снижают риск возникновения инфекционных осложнений более чем в 4 раза.
Остеомиелит — гнойный процесс, поражающий кость, надкостницу и костный мозг.
Причина — инфекция, бактерии или грибы.
Симптомы:
- общее недомогание,
- дискомфорт в мышцах и суставах,
- затем температура поднимается до 40 градусов,
- возникат сильная боль в районе поражения кости.
Заболевание является довольно серьезным, поэтому, в первую очередь следует обратиться к врачу, чтобы он поставил верный диагноз и назначил медикоментозное лечение. Народные средства могут служить дополнением к основному курсу.
Как лечить костный остеомиелит мазью Вишневского.
Девочка упав, сильно ушибла щиколотку. Вскоре нога опухла, появилась боль. Обратились к врачу – положили в больницу. Врачи пытались лечить остеомиелит ноги, периодически помещали ребенка в больницу, но ничего не получалось – кость гнила. Решили делать операцию: почистить кость и ввести какой-то наполнитель. Мать ребенка не согласилась и забрала девочку домой. Стали лечить костный остеомиелит в домашних условиях – на ночь делали ванночку для ноги из теплой мочи, потом ногу вытирали и клали компресс с мазью Вишневского. Утром ногу мыли. И так 10 дней. Опухоль спала. Врачи продолжали настаивать на операции, снова положили ребенка в больницу, сделали ренген и операцию отменили, т. к. на месте сгнившей кости нарос хрящ. Чтобы не было рецидивов, посоветовали использовать березовую бересту: самый тонкий слой коры с молодых берез: бересту прибинтовывали к ноге на 7 дней, затем меняли, так продолжалось год, нога больше не разу не заболела. (ЗОЖ 2006, №22, стр. 9)
В этой статье мы собрали самые эффективные и популярные народные средства лечения остеомиелита.
- Лечение остеомиелита ноги березовыми листьями.
Подросток сильно застудил ногу, началось воспаление, затем нога начала нарывать, пришлось обратиться к врачам. В больнице нарыв вскрыли, но начал назревать новый нарыв. Предложили операцию, на которую больной не согласился. Его выписали домой в плохом состоянии. Весной, когда начало все зеленеть, одна женщина предложила ему народное средство от остеомиелита ноги: набрать в мешок березовых листье, мешок надеть на ногу и завязать веревкой. Утром мешок сняли с ноги – весь гной остался на листьях, нога была как бы отпаренной и в ней восстановилась подвижность. Таких процедур сделали четыре, вскоре больной начал наступать на ногу и потихоньку ходить. Через некоторое время болезнь полностью прошла. (рецепт из ЗОЖ 2011, №14, стр. 30) - Мумие против остеомиелита кости.
Мужчина попал в аварию и получил открытый перелом голени. Начался остеомиелит. Ему и кость чистили, и уколы кололи, но результатов не было – процесс гниения опережал процесс заживления. Температура постоянно держалась около 37,2 – 37,7.
Все знакомые пытались ему помочь и искали народные средства лечения остеомиелита. Применили рецепт тибетской медицины. На стакан кипяченой воды взять 2 г чистого мумие, развести до полного растворения, получится коричневая мутная жидкость. Пить натощак по 1 ст. л. Мужчине хватило 1 стакана, т. е. 12 дней лечения. Уже через два дня температура понизилась до 36,6. Процесс заживления пошел быстрым темпом.
Если остеомиелит на тазобедренной кости, то надо растворять в стакане воды не 2 г, а 7 г мумие (рецепт из ЗОЖ 2010, №3, стр. 32-33) - Смесь алоэ, водки и меда + прополис
У ребенка в 9 лет на предплечье руки появилась опухоль, поднялась температура выше 40 градусов. Ребенка положили в больницу, где поставили диагноз «остеомиелит кости». Кость почистили, рана долго не заживала, врачи ничего поделать не могли, выписали домой. Им посоветовали такое народное средство остеомиелита: взять 60 г прополиса, разделить на кусочки размером с фасолину, Перед завтраком и ужином 1 кусочек подогреть в 1 ст. л. сливочного масла, помешивая, чтоб прополис стал мягким. Съесть эту порцию в теплом виде за 40 минут до еды.
Одновременно приготовили такую смесь: 500 мл сока алоэ, 500 мл водки, 1 литр меда, 200 г свежего нутряного свиного жира – все это поместить в горшочек, щели замазать тестом Поставить в духовку на 4 часа томиться. Это средство прикладывать к ране, пропитав марлевый тампон. Это же средство принимать внутрь – по 1 ст. л. 3 раза в день. За неделю такого лечения рана зарубцевалась.
Это же народное средство помогло вылечить мужчину с ранением в легкое, вернувшегося с ВОВ. Рана постоянно открывалась, гноилась, часто горлом шла кровь. 12 лет он был прикован к постели, пока н - Как лечить остеомиелит в домашних условиях соком подорожника.
У мужчины был остеомиелит ребер. 6 раз его оперировали, скоблили, чистили. В итоге удалили полребра и хрящевую ткань. Рана в боку не зарастала, из нее постоянно сочилось. Жена этого мужчины решила, что раз наружные раны лечатся подорожником, для лечения остеомиелита кости так же можно применить подорожник. Купили в аптеке 5 бутылочек по 200 г сока подорожника, мужчина принимал их по 1 ст. л. три раза в день до еды. Одновременно для лечения принимал мумие – 5 г на пол-литра теплой воды, принимать по 1 ст. л. только утром натощак. На рану клали бинт, смоченный спиртом. Рана затянулась, рецидивов больше не было. (ЗОЖ 2008, №23, стр. 25) - Лечение остеомиелита хреном — популярное народное средство.
При остеомиелите, при небольших свищах можно пользоваться хреном. Натереть его на терке, приложить к свищу. Будет сильно жечь, держать не более 30 минут, иначе будет ожог. (ЗОЖ 2008, №3, стр. 33) - Отвар из крапивы и смородины.
После войны ребенок 2,5 года заболел остеомиелитом. Врач сказал, что ребенка можно выходить только дома и дал рецепт: взять в равных количествах ветки смородины и крапиву, наполнить ведро на 1/3, добавить 500 г соли, залить водой, чтоб ветки были покрыты, томить в духовке 8 часов. Этот отвар вылить ванну и держать там больную конечность, массируя места образования свищей. У ребенка было 3 свища, в течение месяца они проводили эту процедуру каждый день, болезнь прошла. (ЗОЖ 2005, №14, стр. 30) - Народное лечение костного остеомиелита рыбьим жиром
Ребенку в 11 месяцев поставили диагноз «остеомиелит кости». Сделали операцию: чистили голень от пятки до колена. Потом было еще 2 операции, поставили на учет в тубдиспансер. Однажды знакомый рассказал, как он вылечил хронический остеомиелит – пил дважды в день утром и вечером по 1 ст. л. рыбьего жира, запивая куриным яйцом. Мать ребенка посоветовалась об этом народном средстве с врачом, и он дал согласие на такое лечение остеомиелита. Сначала женщина давала сыну по несколько капель жира плюс яйцо, потом довела до 1 ч. л.. Ребенок сначала сопротивлялся, потом привык. Когда был медосмотр в военкомате для призыва в армию, следов болезни не обнаружилось. (ЗОЖ 2004, №1, стр. 24) - Ванны с щелоком против остеомиелита.
Набрать осиновых дров, сжечь их, собрать золу. Из золы сделать щелок: 200-300 г золы на ведро воды, вскипятить, настоять. На ночь делать теплые ванночки по 10-15 минут для больной области, затем вытереться одеться и спать. Делать ванночки через день, для каждой процедуры брать новую порцию золы. Всего провести 10 процедур через сутки. Если не поможет, повторить курс через месяц.
Летом полезно принимать солнечные ванны для больных костей.
Желательно попить порошок из яичной скорлупы.
После ванны из щелока можно смазать рану мазью из яйца: 1 желток свежего яйца, 1 ч. л. меда, 1 ч. л. топленного масла, 1 ч. л. спирта, 1/3 ч. л. пищевой соды, 10 г воска. Воск растопить, добавить остальные компоненты, размешать – мазь готова. После ванны из осиновой золы рану помокнуть стерильной салфеткой и приложить другую салфетку с порцией мази на рану, забинтовать. (ЗОЖ 2004, №4, стр. 25-26, 2002 №16, стр. 17) - Корень окопника в народных средствах лечения остеомиелита кости.
Корень окопника (другое название живокость) дает очень хорошие результаты при этой болезни. Народная медицина использует его в разных вариантах. Часто используется рецепт, когда 1 ч. л. корня томят 4 часа в духовке в 1 литре молока. Отвар окопника в молоке принимают по 1 ч. л. три раза в день перед едой за 30 минут. - Чтобы вылечить остеомиелит, используют так же настойку корня окопника на спирту . В зависимости от возраста и веса больного берут 20-50-70-100 г сухого корня на 500 мл водки и назначают по 20-50 капель на 30 мл воды 2-4 раза в день.
- Дополнительно применяют мазь из окопника: 1 весовая часть корня окопника, 0,5 части живицы сосны, 3,5 части топленого нутряного свиного жира. Смесь при помешивании 2,5 часа выдерживают на водяной бане. Полученную мазь 2 раза в день наносят на больное место. (ЗОЖ 2007, ст. 8, №14. Из беседы доктором, фитотерапевтом Печеневским А. В.)
- Вот случай, как удалось вылечить остеомиелит суставов окопником. Девочка 13 лет весной, возвращаясь из школы, провалилась в снег, под ним была вода. Она сильно промокла, промерзла. В итоге два года пролежала пластом – заболели все суставы. Врачи признавали туберкулез костей, лечение не помогало. Родители повезли ее к бабушке знахарке, которая признала у нее воспаление костей, пообещала вылечить ребенка. Девочка жила у нее 2 месяца и пила настойку коня окопника, по 1 ст. л. за 30 минут до еды. Через два месяца на ноге открылась рана, стала вытекать коричневая жидкость, это продолжалось 6 месяцев. Затем болезнь полностью прошла. (ЗОЖ 2007, ст. 8, №14)
е узнал этот рецепт. Часто пил этот состав, в итоге прожил до 80 лет. (ЗОЖ 2010, №12, стр. 33)
Лечение хронического остеомиелита народными средствами в домашних условиях.
- Хронический остеомиелит — народное лечение луком
У мужчины был хронический остеомиелит локтевой кости. Раны то затягивались, то открывались вновь, выходил гной с осколками костной ткани. Врачи временами делали чистку кости, но помогало ненадолго, боль была постоянной. Однажды во время такой очередной чистки повредили сухожилие, рука перестала сгибаться.
Как то поздним вечером, измучавшись от боли, он попросил жену мелко нарезать 1 большую головку репчатого лука и наскоблить горсть хозяйственного мыла. С этой смесью сделалаи компресс. В ту же ночь больной впервые крепко уснул. Каждый вечер делали свежие повязки. Ранки очистились, заросли новой кожей, болезнь больше не возвращалась. (ЗОЖ 2003, №14, стр. 28) - Как лечить хронический остеомиелит серой в домашних условиях.
После сложного перелома (была раздроблена пяточная кость) начался остеомиелит пяточной кости. Полгода больная ходили на костылях, потом 2 года с палочкой. Время от времени начинались обострения болезни, и она лежала в больнице. Однажды она заметила, что соседка по палате принимает от остеомиелита чистую серу – по 1 ч. л. каждое утро за 30 минут до завтрака, курс одна неделя. Женщина решилась на лечение этим средством, хоть и было боязно, и вот уже два года пятка ее не беспокоит, обходится без палочки. Кроме серы она еще принимала прополис (60 г) со сливочным маслом по рецепту ЗОЖ. Сама не знае точно, какое средство помогло ей вылечить хронический остеомиелит пяточной кости. (рецепт из газеты Вестник ЗОЖ 2011, №6, стр. - Хронический остеомиелит ноги — народное лечение настоем золы.
У девочки 5 лет был остеомиелит. Нога болела от стопы до колена. Был тогда 1944 год. Через некоторое время открылись раны, сквозь которые видны были косточки. Знакомая посоветовала такое средство: собрать золу после топки печи березовыми дровами, просеять, 1 горсть золы развести в ведре кипятка. Когда настой золы остынет до терпимого, опустить туда больную ногу, держать пока совсем не остынет. Делать так, пока не начнется выздоровление. Лечение долгое, но надежное.
Поом надо всю жизнь беречься, держать ногу в тепле. Эта девочка, став взрослой бабушкой, походила босиком по траве, у нее случилось обострение, открылась ранка, после лечения настоем березовой золы, все прошло. (ЗОЖ 2010, №12, стр. 33)